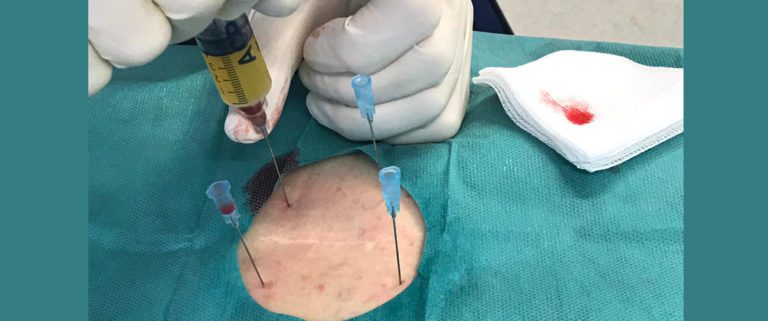
Der Fall: Ein Freizeitsportler, 45 Jahre alt, berichtet in der Sprechstunde über ein „Durchbrechgefühl“ bei längerer Tätigkeit im Stehen und dumpfen Schmerzen im Bereich der unteren Wirbelsäule. Die Beschwerden haben sich in den letzten sechs Monaten deutlich gesteigert. Bei der klinischen Untersuchung konnten keine sensomotorischen Defizite festgestellt werden. Allerdings war der Kemp-Test deutlich positiv. Radiologisch zeigte sich eine Facettengelenksarthrose bei L4/5, L5/S1 bds.
Chronische Schmerzen im unteren Rücken resultieren häufig aus einer Facettengelenkerkrankung. Die Prävalenz liegt zwischen 15 (jüngere Patienten) und 41 % (bei älteren Patienten, ab dem 60. Lebensjahr). Die Facettengelenkerkrankung, auch Facettensyndrom genannt, ist eine Erkrankung, bei der diese Gelenke zu einer Schmerzquelle werden. Durch Facettengelenke verursachte Schmerzen sind eine häufige Ursache für Behinderungen in unserer Bevölkerung mit erheblichen wirtschaftlichen Auswirkungen.
Facettengelenke bilden sich aus den oberen und unteren Gelenkfortsätzen zweier benachbarter Wirbel. Sie sind Synovialgelenke mit einem Knorpelüberzug, welche mit einer Faserkapsel umkleidet sind. Das Gelenk enthält Gelenkflüssigkeit, welche sich bei Entzündungen vermehrt. Das Gelenk schwillt an und es kann zu einer schmerzhaften Bewegungseinschränkung und Ruheschmerzen kommen. Die physiologische Funktion der Facettengelenke besteht darin, eine Beugung und Streckung der Wirbelsäule zu ermöglichen, während die Rotation begrenzt wird. Die Gelenke gleiten ineinander. Der sensorische Nerv dieser Gelenke ist der mediale Ast des Ramus spinalis dorsalis.
Ätiologie
Die häufigste Ursache für eine Facettengelenkerkrankung ist eine Degeneration der Wirbelsäule, die auch als Spondylose bezeichnet wird. Bei akuter Gelenkentzündung (z. B. ein aktiviertes Facettengelenk), bei bestehender Degeneration spricht man im englischen Sprachraum auch von einer Osteoarthritis (OA). Dies gilt auch für alle anderen Gelenke. Die Pathophysiologie von OA ist nicht vollständig geklärt, sie ist jedoch komplex und beinhaltet verschiedene Zytokine und proteolytische Enzyme sowie immunologisch wirksame Faktoren. Andere Ursachen für Gelenkerkrankungen sind Verletzungen oder sportliche Aktivitäten. Entzündungszustände wie rheumatoide Arthritis und ankylosierende Spondylitis können ebenfalls aufgrund der Entzündung der Membrana Synovialis Beschwerden verursachen. Auch eine Subluxation der Facettengelenke durch Spondylolisthesis kann zur Entstehung einer Erkrankung der Facettengelenke beitragen. Menschen mit einer Facettengelenkserkrankung zeigen Anzeichen von Knorpelerosion und Entzündung, die zu Schmerzen führen können. Der Körper wird als Reaktion auf diesen Prozess mehrere Veränderungen erfahren. Bänder wie das Ligamentum Flavum können hypertrophieren. Mit der Entwicklung von Osteophyten oder „Knochensporen“ kann es zu einer neuen Knochenbildung um das Gelenk kommen. Mit der Hypermineralisierung kann auch das subchondrale Knochenvolumen zunehmen.
Eine Facettengelenkerkrankung ist häufig eine klinische Diagnose, daher sind Anamnese und körperliche Untersuchung äußerst wichtig. Patienten mit chronischen Rückenschmerzen haben Symptome, die sich häufig mit anderen Diagnosen überschneiden. Facettenbedingter Schmerz ist typischerweise nicht radikulär, die Schmerzen werden von Patienten oft morgens nach dem Aufwachen oder in Phasen der Inaktivität als schlimmer beschrieben. Der Schmerz kann sich auch mit Streckung der Wirbelsäule, Druck auf die Facettengelenke und einer Rotation des Rumpfes verschlechtern. Eine axillare Belastung kann ebenso Schmerzen hervorrufen. Die Reproduktion der Schmerzen des Patienten mit dem Kemp Manöver (lateraler Rotation, lateraler Biegung und Rückenstreckung) lässt auf eine Facettengelenkerkrankung und Arthropathie schließen. Im Bereich der Lendenwirbelsäule kann dieser Schmerz einseitig sein, ist jedoch in der Regel axial mit gelegentlicher Ausstrahlung in die Gesäß- und Leistengegend oder Oberschenkel und Knie zu beobachten. Es gibt Berichte über die Ausstrahlung von Schmerzen in den Bauch- und Beckenbereich. Mit diesem „pseudoradikulären“ Schmerz sind keine neurologischen Defizite verbunden. Wenn ein ausstrahlender Schmerz vorhanden ist, kann er Ischiasschmerzen imitieren. Am häufigsten sind jedoch Osteophyten oder Synovialzysten die Ursache. Es ist wichtig, andere Ursachen für Schmerzen im unteren Rückenbereich, wie Bandscheibenvorfälle, Wirbelkörperfrakturen und neoplastische Ursachen, für die Schmerzen des Patienten auszuschließen.
Diagnostik
Es ist oft schwierig, eine Facettengelenkserkrankung als einzige Ursache für die Beschwerden eines Patienten mit Rückenschmerzen zu definieren. Die Bildgebung wie Röntgen, CT und MRT können Degeneration, Verengung des Gelenkraums, Facettengelenkhypertrophie, Gelenkraumverkalkung und Osteophyten zeigen. Die Befunde können jedoch sowohl bei symptomatischen als auch bei asymptomatischen Patienten vorliegen. Die Daten zeigen, dass 89 % der untersuchten Patienten im Alter von 60 bis 69 Jahren eine Facettenarthrose haben, obwohl nicht alle symptomatisch waren. Somit steht die klinische Untersuchung für die Diagnosestellung im Vordergrund. Eine diagnostische Infiltration mit Lokalanästhetikum kann zur Diagnosesicherung von Facettengelenkschmerzen beitragen.
Behandlung / Management
Die konservative Behandlung von facettenbedingten Schmerzen steht im Vordergrund. Entzündungshemmende Medikamente oder biologische Verfahren, Gewichtsreduktion, Mus-
kelrelaxantien, Akupunktur, Physiotherapie und Osteopathie sind Therapien, die zusammen als multimodaler Therapieansatz der Schmerzen eingesetzt werden. Auch Kortikoide sind eine therapeutische Möglichkeit. Bei Patienten mit hohem Risikoprofil (Diabetes, Bluthochdruck, Glaukom etc.) reduziert sich die Einsatzmöglichkeit von Kortikoiden. Wu et al. (2017) ziehen einen direkten Vergleich zwischen intraartikulärer Anwendung von Kortikoiden gegen PRP bei Patienten mit Facettensyndrom. PRP zeigt eine deutlich bessere Langzeitwirkung ohne Nebenwirkungen im Vergleich zu Kortikoiden. Somit gewinnt die Behandlung des Facettengelenks mit Blutplättchen Konzentraten (z. B. ACP, Autolog Conditioniertes Plasma) zunehmend an Bedeutung. Plättchenreiches Plasma (PRP) ist ein körpereigenes Blut-Derivat, das eine hohe Konzentrationen an Wachstumsfaktoren und Zytokine, einschließlich Wachstumsfaktor (PDGF), transformierender Wachstumsfaktor-b (TGF-b), Fibroblasten-Wachstumsfaktor (FGF), insulinartig Wachstumsfaktor 1 (IGF-1), Bindegewebswachstumsfaktor(CTGF), epidermaler Wachstumsfaktor (EGF) sowie bioaktive Proteine und micro-RNA enthält. Diese Elemente wirken als humorale Mediatoren mit entzündungshemmender Wirkung. Die natürliche Heilungskaskade wird durch Förderung der regenerativ wirkenden Faktoren eingeleitet und unterstützt die Proliferation, Migration und Differenzierung der Zellen. Schließlich erfolgt eine Regeneration extrazelluläre Matrix, Angiogenese und Kollagensynthese an den Facettengelenken. Konkret erfolgt eine ACP Behandlung über sechs Wochen. Dabei werden die betroffenen Segmente einmal wöchentlich, bestenfalls unter Bildwandlerdurchleuchtung, gezielt mit dem Blutplättchenkonzentrat infiltriert. Wenn konservative Maßnahmen fehlschlagen, werden operative Verfahren in Betracht gezogen, um Schmerzen zu lindern.
Prognose
Eine Facettengelenkserkrankung ist ein chronischer Prozess, der für den Rest des Lebens eines Menschen Schmerzen verursachen kann. Die Degeneration der Wirbelsäule und der Gelenke schreitet typischerweise mit zunehmenden Alter des Patienten fort. Es ist wichtig, das Fortschreiten der Degeneration durch Aufrechterhaltung eines gesunden Gewichts und eines aktiven Lebensstils zu verhindern. Physiotherapie, Osteopathie und Übungen zur Stärkung der „Core“-Muskulatur können die Wirbelsäule stärken und die Belastung der Facettengelenke verringern. Sobald die Entzündungsreaktion des Facettengelenkes durch die biologische Therapie reduziert oder aufgehoben ist (mitunter sind auch Auffrischungsinfiltrationen mit ACP notwendig), sollte die funktionelle Therapie in den Vordergrund rücken. Die Umstellung des Lebensstils (z. B. Gewichtsreduktion, Ernährungsumstellung) trägt oft entscheidend zur dauerhaften Schmerzreduktion bei.
Fazit
Der Freizeitsportler hatte sich zur ACP Behandlung an der LWS entschlossen. Sechs Wochen nach der letzten Infiltration zeigte sich bereits eine 70 %ige Schmerzreduktion im Alltag. Im weiteren Verlauf erfolgt nun das gezielte Aufbautraining, um zurück in die sportliche Belastung zu kommen.
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie mit den Zusatzbezeichnungen Chirotherapie und Sportmedizin. Er leitet die Praxis „Orthopädie und Sport“ mit dem Schwerpunkt konservative und operative Behandlung von akuten und chronischen Beschwerden des Bewegungsapparates. Dr. Enneper ist u. a. Arzt des DLV, seit 2019 Mannschaftsarzt von Fortuna Köln und wiss. Beirat der sportärztezeitung.