Dr. med. Henning Ott, PD Dr. med. Anja Hirschmüller, Dr. med. Lukas Weisskopf
Das Patellaspitzensyndrom / Jumpers Knee ist aufgrund der oft langen Ausfallzeiten, der langwierigen Behandlungsdauer und der großen Zahl von Sportlern, die nicht mehr in ihren Sport zurückkommen, ein gefürchtetes Krankheitsbild, insbesondere in Sprungsportarten. Die Behandlung ist komplex und die Rückkehr zum Sport muss gut geplant und unter engmaschigem Monitoring erfolgen.
Betroffen sind zumeist jüngere Sportler zwischen dem 18.–30. Lebensjahr, was sicher der in diesem Alter stattfindenden überdurchschnittlich hohen sportlichen Belastung geschuldet ist. Ein Drittel der behandelten Athleten schafft es nicht, innerhalb der ersten sechs Monate nach Behandlungsbeginn wieder in den Sport zurückzukehren [1]. Nicht immer wird das pre-injury Level wieder erreicht, einige müssen ihren Sport wegen bestehender Beschwerden gar ganz aufgeben bzw. in eine andere Sportart wechseln. Das Patellaspitzensyndrom findet sich meist bei Athleten in Sprung- und Laufsportarten, da es bei diesen zu hoch repetitiven Krafteinwirkungen im Sinne eines Federmechanismus kommt. In Kombination mit unzureichenden Regenerationszeiten und Störungen / Dysbalancen in den funktionellen Ketten kommt es dann zumeist zur Ausbildung der typischen Tendinose im Bereich der proximalen Patellasehne, die sich klassischerweise zentral dorsal findet.
Diagnostik
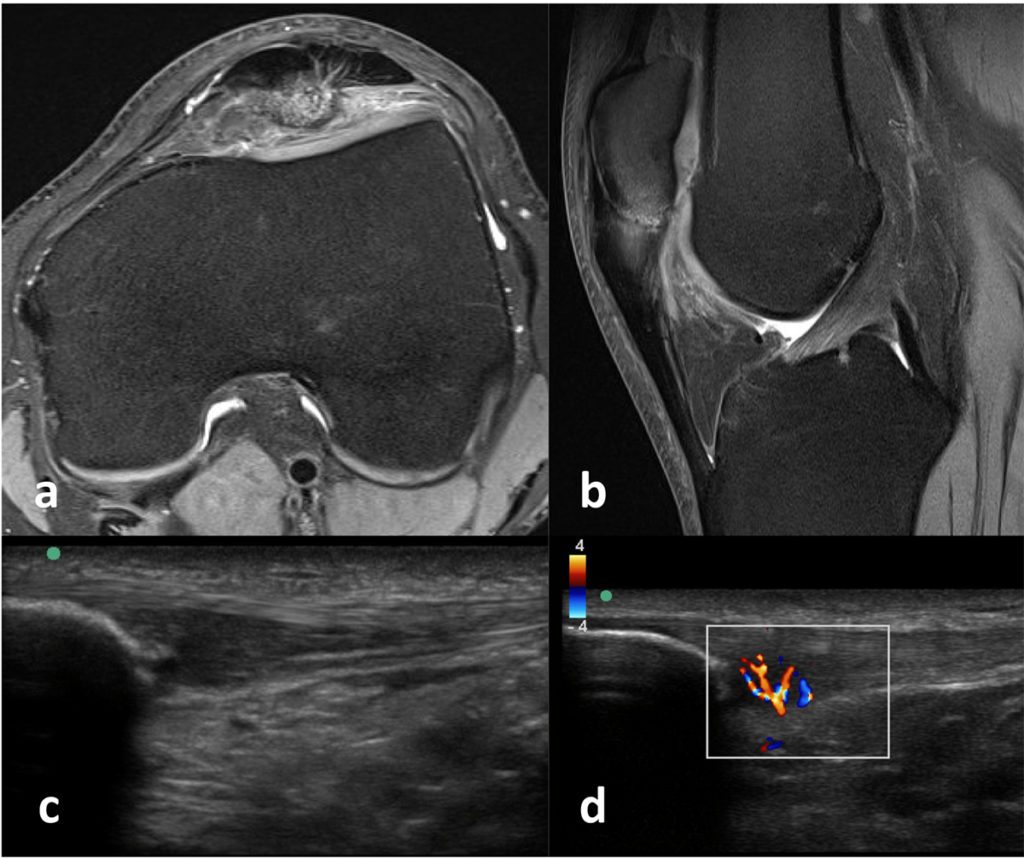
Bei der Diagnostik spielen die Anamnese und klinische Untersuchung eine zentrale Rolle. Eine differenzierte funktionelle Diagnostik detektiert Dysbalancen und Fehlbelastungen. Nahrungsgewohnheiten und die Intensität der Trainingsbelastung sollten ebenfalls abgefragt werden. In der Bildgebung bietet sich die Sonografie aufgrund ihrer guten Verfügbarkeit und exzellenten Darstellbarkeit der Patellasehne an. Zudem eignet sie sich für Interventionen und Verlaufskontrollen. Mit Hilfe des Powerdopplers können mögliche Neovaskularisationen erkannt werden. Zur mitunter genaueren Evaluation bietet sich das MRT (Abb. 1) an, wobei die Verwendung von i. v. Kontrast mitunter zur genaueren Ergebnissen führen kann. Mittels Röntgenaufnahme muss die Länge des Patellaunterpols beurteilt werden, insbesondere dann, wenn kein MRT vorliegt.
Therapie
Die Basistherapie stellt in allen Fällen die Beseitigung von Risikofaktoren und Fehlbelastungen, die zu einem erhöhten Stressmoment oder Scherbelastungen der Sehne führen mittels funktionellem Training. Nur wenn diese mittherapiert werden, kann die Behandlung nachhaltig erfolgreich sein und die möglicherweise weiteren angewendeten Methoden erfolgreich sein. Gegebenenfalls vorliegende Fußfehlstellungen sind mitunter mit Einlagen idealerweise unter Zuhilfenahme einer qualifizierten Laufbandanalyse zu versorgen. In der Physiotherapie kommt eine Vielzahl verschiedener Techniken zur Anwendung. Neben den klassischen Verfahren (Querfriktion, Faszientechniken, Kryotherapie etc.) erfreut sich das Flossing immer größerer Beliebtheit. Die Ausprägung der klinischen Symptomatik und die Ergebnisse der Bildgebung entscheiden zu Beginn der Therapie darüber, ob der Sportler zunächst seiner Sportart gegebenenfalls mit Reduktion des Trainingsumfanges bzw. Senkung der Belastung auf die Patellasehne weiter nachgehen kann oder eine Sportpause erforderlich ist, wobei zweites sicher mit einer größeren Wahrscheinlichkeit zur schnelleren Besserung beziehungsweise Ausheilung des Befundes führen wird.
Vonseiten der Ernährung wird die Reduktion bzw. Meidung purinhaltiger / harnsäuresteigernder Lebensmittel (insbesondere Fleisch und Innereien) empfohlen. Auf einen ausreichenden Anteil an Omega-3-Fettsäuren ist zu achten. Das in Kirschen (vornehmlich Montmorency Sauerkirsche) enthaltene Anthocyanin wirkt antiinflammatorisch, senkt den oxidativen Stress und die Harnsäure. Die Einnahme von Kurkuma hat ebenso einen positiven Effekt auf die Sehnenheilung wie Glukosamin- und Chondroitinsulfat, die die Synthese von Kollagen fördern. Neben Einzelpräparaten steht eine Vielzahl von kombinierten Nahrungsergänzungsmitteln zur Verfügung.
Training als Therapieform
Exzentrisches Training mit 3 x15 Wiederholungen zweimal täglich bei 30° an der Ferse angehobenem Fuß über einen Zeitraum von 8–12 Wochen ist als effektives Training in aller Munde und führt bei konsequenter und richtiger Durchführung bei den allermeisten Athleten zur Schmerzbesserung. Über die Zeit führt es zu einem Remodelling der Sehne und einem Verschwinden möglicherweise vorhandener Neogefäße. Bei stärkeren Beschwerden, die das exzentrische Training nicht zulassen, sollte zunächst mit isometrischem Training mit 5 x 45 Sekunden Haltearbeit zweimal täglich gearbeitet werden, da dies zu einer schnelleren Absenkung des Schmerzes (innerhalb von vier Wochen) insbesondere bei Athleten in-season führt [2,3]. Gerade beim Leistungs- und Profisportler, bei dem Sportpausen immer ein größeres Problem darstellen, ist das isometrische Training eine sehr gute Option für die Initialbehandlung. Im weiteren Verlauf wird im Aufbautraining bei Sehnenproblematiken mit hohen Lasten gearbeitet (heavy slow resistence Training), da bekannt ist, dass diese Belastung erforderlich ist, um die Tenozyten maximal zu stimulieren und die Heilung voranzutreiben. Zusammengefasst ist dies im sogenannten 4 Stage Progessive Loading Protocol [1], welches hilfreich für die richtige Progression der Belastung ist. Seit kurzem rückt die Rolle des sensomotorischen Kortex immer weiter in den Focus. Unter der Vorstellung beziehungsweise dem bekannten Phänomen, dass Patienten mit Schmerzen im Bereich des Kniegelenkes eine kortikale reziproke Hemmung / Inhibition des Quadrizeps im Vergleich zu ihrer gesunden Seite haben, findet das Tendon Neuroplastic Training (TNT) [4] eine immer weiter verbreitete Anwendung. Dabei wird zu den oben genannten Trainingsformen ein externer Pacer (z. B. Metronom) eingesetzt, der somit die Länge der einzelnen Phasen der Belastung vorgibt (z. B. vier Sekunden exzentrische Phase, drei Sekunden konzentrische Phase). Anhand einer kleineren Athletenkohorte konnte gezeigt werden, dass die Zuhilfenahme eines externen Pacers die Effektivität des Trainings via Anregung des sensomotorischen Kortex verbessert.
Stoßwellentherapie und Infiltrationstherapie
Die Stoßwellentherapie (ESWT) wird bei der Behandlung des Jumpers Knee inzwischen fast flächendeckend eingesetzt. Korakasis et al. [5] konnten dabei zeigen, dass der Effekt der konservativen Therapie in Kombination mit ESWT kurz-, mittel- und langfristig besser ist als ohne. Andere Studien belegen zudem, dass die alleinige ESWT ohne eine adäquate Basistherapie ohne Nutzen ist. An der Sehne selbst zeigen sowohl die radiale als auch die fokussierte Stoßwelle gute Ergebnisse.
Während von einer Infiltration der Patellasehne mit Kortison abgeraten werden sollte, zeigen Infiltrationen mit PRP oder auch Hyaluronsäure (HA) eingebettet ein differenziertes Behandlungskonzept gute Erfolge. Dabei scheinen sowohl die intratendinöse Applikation von PRP (mitunter sehr schmerzhaft für den Patienten) als auch die peritendinöse Umflutung zur gewünschten Wirkung zu führen. Empfohlen werden kann die ultraschallgesteuerte Infiltration, die eine maximal genaue Platzierung des Präparates ermöglicht. Im eigenen Vorgehen applizieren wir meist einen kleinen Teil des PRPs im Bereich der Tendinose selbst und den verbleibenden Rest peritendinös. Es konnte gezeigt werden, dass PRP-Injektionen beim Athleten zu einer besseren Schmerzreduktion und Verbesserung der Funktion sowie zu einem schnelleren Return-to-preinjury-level führten [6]. Dies deckt sich mit den eigenen Erfahrungen. Für eine einmalige Applikation steht seit einiger Zeit ACP Tendo (Fa. Arthrex) zur Verfügung, bei dem das PRP mit einem rekombinanten Kollagen gemischt wird, was zu einem längeren Verbleib an der Sehne führt. Erste Erfahrungen zeigen hier positive Ergebnisse. Die Sklerosierungstherapie mit Aethoxysklerol stellt in der Hand des erfahrenen Anwenders bei ausgeprägter Neovaskularisation eine gute Option dar, da diese mitunter zu einer schnellen Schmerzreduktion führt. Die Infiltrationen müssen streng extratendinös ultraschallgesteuert erfolgen.
Operative Therapie
Sollten die konservativen Therapiemaßnahmen nicht zum gewünschten Erfolg führen oder zeigt sich an der Patella ein lang ausgezogener Patellaunterpol (long-nosed patella) mit konsekutivem Impingement in Flexion oder die Sehne Verkalkungen, muss das operative Vorgehen erwogen werden. Neben der klassischen offenen Tenolyse, die vor allem bei intratendinösen Verkalkungen, größeren Partialrupturen oder Nekrosen ihren Stellenwert hat, bietet sich gerade beim Sportler das rein arthroskopische Vorgehen an. Dabei wird der Patellaunterpol bei vorliegendem Sporn reseziert und die Patellasehne auf ihrer Rückseite debridiert. Dies sollte ultraschall-bzw. bildwandlerkontrolliert erfolgen, da die Gefahr einer unzureichenden Resektion besteht (Abb. 2). Verschiedene Arbeiten haben gezeigt, dass eine zusätzliche offene Tenolyse keine besseren Ergebnisse zeigt [7]. Beim Sportler zeigten sich beim rein arthroskopischen Vorgehen mit durchschnittlich dreieinhalb Monaten Ausfall ein schnellerer Return-to-Sport sowie eine Rückkehr zum pre-injury-level von rund 72 %. Rezidivbeschwerden traten nur in 5 % der Fälle auf [8,9].

Fazit
Das Patellaspitzensyndrom ist häufig und bedarf einer differenzierten Therapie, wobei die Basistherapie in der temporären Belastungsadaptation, Hochlasttraining sowie der Beseitigung der verursachenden Dysbalancen und funktionellen Defiziten besteht. Es steht eine Reihe von additiven Behandlungsoptionen zur Verfügung. Die Stoßwellentherapie und Verwendung von PRP zeigen hierbei gute Ergebnisse. Ist ein operatives Vorgehen erforderlich, sollte wenn möglich der arthroskopische Weg gewählt werden, da dieser bessere Ergebnisse und eine schnellere Rückkehr zum Sport zeigt als das offene Vorgehen.
Literatur
[1] Malliaras P, Cook J, Purdam C, Rio E: Patellar Tendinopathy: Clinical Diagnosis, Load Management and Advice for Challenging Case Presentatations. J Orthop Sports Phys Ther 2015; 45(11): 887–98
[2] van Ark M, Cook J, Docking SI, Zwerver J, Gaida JE, van den Akker-Scheek I, Rio E: Do isometric and isotonic exercise programs reduce pain in athletes with patellar tendinopathy in-season? A randomised clinical trial. J Sci Med Sport 2016 Sep; 19(9):702–6
[3] RioE, van Ark M, Docking S, Moseley GL, Kidgell D, Gaida JE, van der Akker-Scheek I, ZwerverJ, Cook J: Isometric Contractions Are More Analgesic Than Isotonic Contractions for Patellar Tendon Pain: An In-Season Randomized Clinical Trial. Clin J Sport Med 2017 May; 27(3): 253–259
[4] Rio E, Kidgell D, Moeseley GL, Gaida J, Docking D, Purdam C, Cook J: Tendon neuroplastic training: changing the way we think about tendon rehabilitation: a narrative review. Br J Sports Med 2016 Feb: 50(4): 209–15
[5] Korakakis V, Whiteley R, Tzavara A, Malliaropoulos N: The effectiveness of extracorporeal shockwave therapy in common lower limb conditions: a systematic review including quantification of patient-rated pain reduction. Br J Sports Med 2018 Mar; 52(6): 387–407
[6] Charousset C, Zaoui A, Bellaiche L, BouyerB: Are multiple platelet-rich plasma injections useful for treatment of chronic patellar tendinopathy in athletes? a prospective study. Am J Sports Med 2014 Apr; 42(4): 906–11
[7] Khan WS, Smart A: Outcome of surgery for chronic patellar tendinopathy: A systematic review. Acta Orthop Belg. 2016 Sep; 82(3): 610-326
[8] Pestka JM, Lang G, Maier D, Südkamp NP, Ogon P, Izadpanah K: Arthroscopic patellar release allows timely return to performance in professional and amateur athletes with chronic patellar tendinopathy. Knee Surg Sports Traumatol Arthrosc. 2018 Dec; 26(12): 3553–3559
[9] Lee DW, Kim JG, Kim TM, Kim DH: Refractory patellar tendinopathy treated by arthroscopic decortication of the inferior patellar pole in athletes: Mid-term outcomes. Knee 2018 Jun; 25(3): 499–506
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie mit Zusatzbezeichnungen Sportmedizin und Notfallmedizin. Er ist Inhaber der Praxis SPORTORTHO rheinmain in Bad Homburg und war langjähriger Mannschaftsarzt u. a. in der Fußball-Bundesliga (Eintracht Frankfurt, TSG 1899 Hoffenheim) und ist Kooperationsarzt verschiedener Vereine und Athleten insbesondere in den Bereichen Fußball, Leichtathletik, Handball, Bob.