Das große Gelenk der oberen Extremität ist das Schultergelenk. Es ist mit dem großen Gelenk der unteren Extremität, dem Hüftgelenk, stellenweise vergleichbar und verbindet den Arm mit dem Rumpf, das Hüftgelenk das Bein. Das Größenverhältnis von Gelenkkopf und -pfanne ist dabei jeweils genau umgekehrt: Hat das Hüftgelenk eine sehr große Gelenkpfanne und einen kleinen Gelenkkopf, ist die Gelenkpfanne der Schulter wiederum im Verhältnis zur Größe des Oberarmkopfes sehr klein. Dies bringt eine höhere Arthrose-Neigung des Schultergelenks mit sich – und beim Gelenkersatz eine höhere Komplexität.
Das besondere Größenverhältnis ermöglicht zum einen den ausgesprochen großen Bewegungsradius im Schultergelenk, prädestiniert jedoch auch zur Instabilität und vielen weiteren Erkrankungen. Die Arthrose des Schultergelenks ist somit nicht nur eine altersbedingte, genetisch angelegte Veränderung, sondern kann auch durch folgende Vorerkrankungen ausgelöst werden, die bei der Schulter relativ häufig sind:
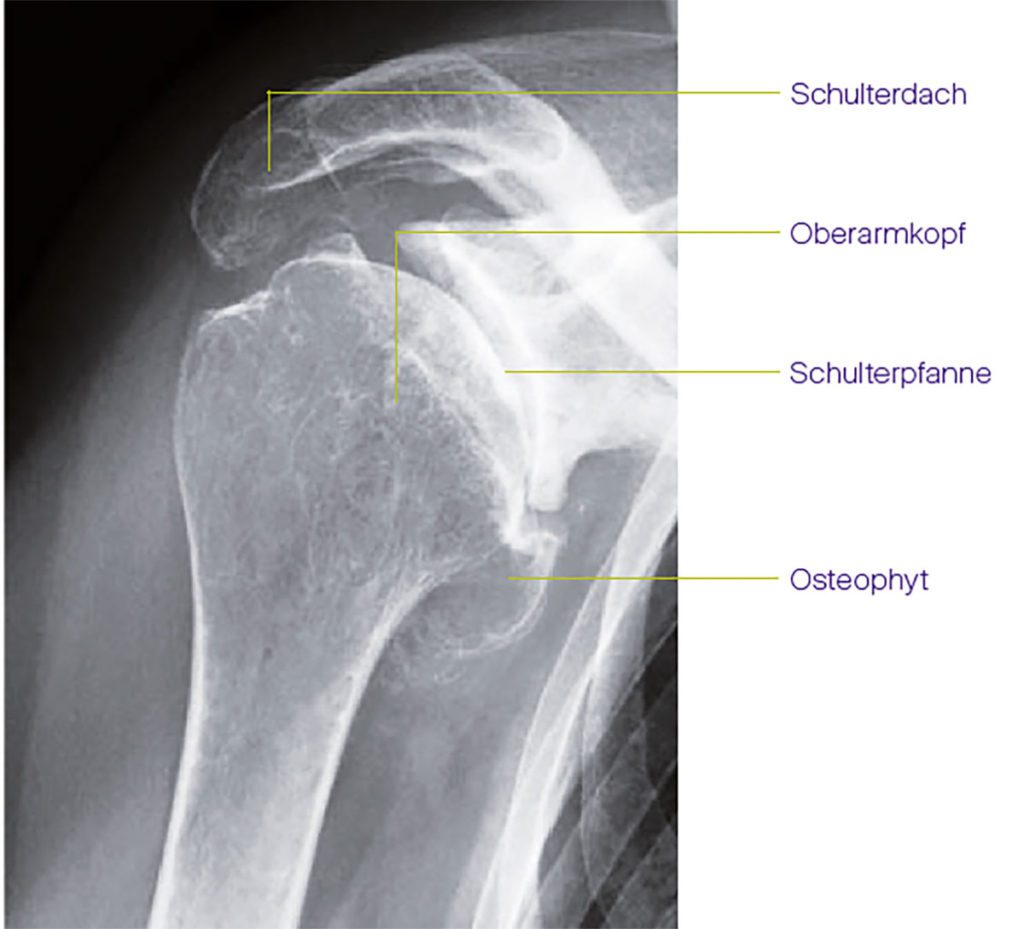
(1)Oberarmkopf- und /oder Gelenkpfannenbrüche, (2) Chronische Instabilität mit immer wieder auftretenden Luxationen (Verrenkungen), (3) Lange bestehende Rotatorenmanschettenschäden (Rotatoren-Defekt-Arthropathie), (4) Humeruskopfnekrosen (Absterben des Oberarmkopfes), (5)Entzündliche Erkrankungen (z. B. Rheumatoide Arthritis). Allen Arthroseformen ist ein zunehmender Verlust des Gelenkknorpels gemein, was zu einer Abnahme des Gelenkspalts führt, die im Röntgenbild deutlich zu sehen ist. Typische weitere und gut sichtbare Veränderungen sind die knöchernen Anbauten, die sog. Osteophyten (Abb.1).
Symptome einer Arthrose, die den Betroffenen zur Vorstellung beim Orthopäden führen:
- Schmerzen, zunächst unter Belastung, dann später auch in Ruhe und nachts
- Zunehmende Bewegungseinschränkungen
- Verminderte Belastbarkeit im Beruf und in der Freizeit
- Minderung der Lebensqualität
Früharthrose, CAM-Prozedur & Konservative Therapie
Frühe Formen der Arthrose am Schultergelenk werden häufig zufällig bei einer Arthroskopie entdeckt, die wegen anhaltender Schmerzen bei Verdacht auf ein Engpass-Syndrom (Impingement) durchgeführt wird. Im Röntgenbild sind zu diesem Zeitpunkt keine Veränderungen erkennbar; erst intra-operativ sieht man Knorpelschäden. Im Rahmen der Gelenkspiegelung wird dann die CAM-Prozedur durchgeführt. Das Comprehensive Arthroscopic Management (CAM) [6] beinhaltet ein Glätten der Knorpelschäden und eine sogenannte Mikrofrakturierung des unter dem Knorpel liegenden Knochens: Mit kleinen scharfen Ahlen oder einem Bohrer wird dabei der Knochen bearbeitet. Man schafft eine Eröffnung des Knochenmarkraumes, aus dem dann Stammzellen austreten können, die eine Ersatzknorpel-Bildung initiieren. Durch dieses Verfahren – verbunden mit weiteren Verfahren, wie Entfernung der entzündeten Gelenkschleimhaut, Durchtrennen der stark verkürzten Gelenkkapsel, Entfernung möglicher freier Gelenkkörper, Versetzen der chronisch gereizten Bizepssehne und ggf. Erweiterung des Schulterdachraumes mit Schleimbeutelentfernung – können in den frühen Stadien der Arthrose eine gute Schmerzreduktion, Verbesserung der Beweglichkeit und laut einer eigenen Untersuchung ein Aufschieben der Prothesenimplantation um bis zu zehn Jahre erreicht werden. Dies gilt jedoch nur für die frühen Stadien der Arthrose Stadium I und bedingt für Stadium II. Neben der Gabe von entzündungshemmenden Medikamenten, die eine Schmerzlinderung bewirken sollen, kann eine Physiotherapie helfen, die Beweglichkeit so lange wie möglich zu erhalten. Injektionen mit Hyaluron ins Gelenk können ebenfalls eine Beschwerdelinderung herbeiführen, ebenso die regelmäßige Einnahme von Nahrungsergänzungsmitteln, die Glucosamine und Chondroitin enthalten.
Künstliche Schultergelenke: Endoprothetik
Sind die Möglichkeiten einer konservativen Therapie ausgeschöpft, sollte der Einsatz eines künstlichen Schultergelenks (Endoprothetik) erwogen werden. Aufgrund der beschriebenen schwierigen Anatomie – sehr großer Humeruskopf (das Ende des Oberarmknochens), sehr kleine Gelenkpfanne – ist das Schultergelenk ein muskelgeführtes Gelenk, bei dem also die Muskeln dem Gelenk Halt geben und nicht ein formschlüssiges Gelenk, wie z. B. das Hüftgelenk, bei dem die Gelenkpfanne den Gelenkkopf umschließt und damit auch stützt. Dies stellt den Operateur für die Implantation eines künstlichen Schultergelenks vor eine große Herausforderung hinsichtlich der Prothesenwahl und der Implantationstechnik. Neer gilt als der Vater der modernen Schulterendoprothetik [7]. So sind bei der Implantatwahl stets die individuellen zugrundeliegenden anatomischen Besonderheiten zu beachten, was schwierig ist und viel Erfahrung erfordert.
Anatomische Prothese und inverse Prothese
Prinzipiell gibt es zwei voneinander zu unterscheidende Prothesenarten (Abb. 2):
- Anatomische Endoprothese: Hierbei wird der Oberarmkopf durch eine halbkugelartige Oberarmkopfprothese ersetzt und die Gelenkpfanne durch ein pfannenartiges Implantat.
- Inverse Endoprothese: Bei diesem Typ wird der Oberarmkopf durch ein pfannenartiges Implantat und die Pfanne durch ein halbkugelartiges Implantat ersetzt, also die Gelenkpaarung umgedreht [1].
Bei den anatomischen Prothesen unterscheidet man dann weiter auf der humeralen, also der Oberarmseite, zwischen Prothesen mit Schaft (Langschaft- und Kurzschaftprothesen) und der schaftfreien Prothese (Abb. 3) sowie dem Oberflächenersatz. Da die anatomischen Prothesen den Regelfall der Schulter-Endoprothetik darstellen, seien sie hier im Detail beschrieben.


Oberflächenersatz
Je nach Indikation kann man statt einer kompletten Prothese auch mit einem Oberflächenersatz arbeiten. Hierbei wird der Humeruskopf nicht komplett reseziert, sondern nur so abgefräst, dass die Kappenprothese einer Zahnkrone gleich auf den Oberarmkopf gesetzt werden kann. Vorteil ist der geringe Knochenverlust bei der Implantation, Nachteile sind der durch den vorhandenen Oberarmkopf schwierige Zugang zur Gelenkpfanne und die Tendenz, das Implantat zu groß zu wählen, was eine Gefährdung der Rotatorenmanschette (RM) darstellt [5].
Schaftprothese & Schaftfreie Prothese
Bei der Schaftprothese wird zuerst der Oberarmkopf mit der Gelenkkugel vollständig reseziert. Die Befestigung der Gelenkprothesen-Kugel erfolgt dann über einen im Oberarmschaft zementierten oder zementfrei eingebrachten Prothesenschaft, der lang oder neuerdings auch kurz ist. Auch bei der schaftfreien Prothese wird der Oberarmkopf entfernt, der Kopfersatz aber ohne Schaft auf der Schnittfläche (Resektionsfläche) befestigt. Vorteil bei den schaftfreien und Kurzschaftprothesen ist, dass sie leichter zu wechseln sind als eine Langschaftprothese, sollte dies nach einigen Jahren notwendig werden (s. u.)[2]. Auch die Schultergelenkpfanne kann durch eine Prothese ersetzt werden und auch auf der Pfannenseite unterscheidet man zementfreie und zementierte Implantate (Abb. 4).

Anatomische Prothese vs. inverse Prothese
Für alle Formen der Arthrose des Schultergelenks mit intakter Rotatorenmanschette ist in der Regel die anatomische Prothese indiziert (Omarthrose (Gelenkverschleiß im Schultergelenk), Arthrose nach Knochenbrüchen (posttraumatisch), Absterben des Oberarmkopfes (Humeruskopfnekrose), Rheumatoide Arthritis). Durch diese werden die erkrankten Gelenkflächen ersetzt, was zur Schmerzfreiheit führt. Bei allen Formen der Schulterarthrose mit defekter Rotatorenmanschette oder drohendem Defekt der Rotatorenmanschette ist die inverse Prothese indiziert (Arthrose bei Rotatorenmanschetten-Defekt (Defektarthopathie), Omarthrose mit erheblicher Pfannenveränderung, alle Zustände mit Defekt der Rotatorenmanschette). Durch das Umkehren der Gelenkpaarung kann biomechanisch ein Fehlen der Rotatorenmanschette kompensiert werden. Die Entwicklung dieser inversen Prothese ist sicherlich der größte Quantensprung der letzten Jahrzehnte in der Schulterendoprothetik.
Zeitpunkt der Operation, Haltbarkeit und Aussicht
Prinzipiell gilt bei der Prothesenimplantation, möglichst lange zu warten, da die Überlebenszeit einer Prothese beschränkt ist. Bei der Schulterendoprothetik ist dies jedoch nicht sinnvoll, da dadurch immer stärkere Kontrakturen der Weichteile entstehen und die Ergebnisse hinsichtlich der zu gewinnenden Bewegungsumfänge schlechter werden. Ferner kommt es bei lange bestehender Arthrose zu einem vermehrten Verbrauch der hinteren Pfanne und zu einer Verschiebung des Oberarmkopfes nach hinten. Es hat sich gezeigt, dass, je mehr die Pfanne verbraucht und der Oberarmkopf nach hinten verschoben ist, die Implantation einer anatomischen Prothese zu einer frühen Lockerung des Implantates führt. Deshalb wird inzwischen empfohlen, in diesen Fällen direkt auf ein inverses Implantat zu setzen. Eine anatomische Schulterprothese hat eine zu erwartende Haltbarkeit von 15 Jahren. Gründe für eine frühzeitige Lockerung oder ein frühes Versagen der Rotatorenmanschette können sein [3]: Chirurgisch: Missachtung der anatomischen Verhältnisse (Größe des Oberarmkopfes, Neigungswinkel des Oberarmhalses, etc.), keine Korrektur der zuvor veränderten Anatomie (vermehrte Rückwärtsneigung der Pfanne, Fehlstellung nach Brüchen, etc.). Patient: Fehlbelastung mit hohen Gewichten, Stürze. Intrinsisch: Altersbedingte Degeneration der Rotatorenmanschette mit Sehnenrissen.
Prothesenwechsel & Individuelle Beratung
Kommt es zu einer Lockerung der anatomischen oder inversen Prothese oder zu einer Insuffizienz der Rotatorenmanschette, so ist ein Prothesenwechsel indiziert. Auch hier ist zunächst zu prüfen, inwieweit die Rotatorenmanschette unversehrt ist. Bei intakter Rotatorenmanschette kann ein Wechsel auf eine erneute anatomische Prothese erfolgen. Bei defekter Rotatorenmanschette muss der Wechsel auf eine inverse Prothese vorgenommen werden. Die Wechseloperation ist bei einer anatomischen Prothese mit langem Schaft, der in den Oberarmknochen eingebracht wurde, aufwendig, da meist ein kompletter Schaftwechsel durchgeführt werden muss. Deshalb werden moderne Schaftprothesen heute als modulare, konvertierbare Prothesen entwickelt und verwendet. Bei diesen Prothesen verbleibt der einmal eingebrachte Schaft im Oberarmknochen, und nur der künstliche Gelenkkopf wird bei der Wechseloperation erneuert. Hierdurch kann der schwierige Schaftwechsel vermieden werden. Die inverse Prothese hat ebenfalls eine Haltbarkeit von gut 15 Jahren. Probleme der inversen Prothese bestehen in einem „Notching“ genannten Kontakt des im Oberarm befestigten Prothesenanteils gegen das Schulterblatt, was zu einer Lockerung der künstlichen Gelenk-Halbkugel führt [4]. Somit ist es ratsam, sich eingehend beraten zu lassen und die Operation von erfahrenen Schulterchirurgen durchführen zu lassen. Sie haben Erfahrungen mit den verschiedenen Prothesentypen und können stets auf die aktuellen Implantate zurückgreifen. So ist zu erwarten, dass die Schulter wieder schmerzfrei benutzt werden kann und sogar sportliche Aktivitäten wieder möglich werden.
Fazit
Zusammenfassend kann man feststellen, dass bei Arthrose des Schultergelenks die Endoprothese, das künstliche Schultergelenk, eine gute Therapie darstellt. Die Indikationsstellung, Implantatwahl und die Operation sind deutlich schwieriger als beim Hüftgelenk, nichtsdestotrotz kann bei richtiger Operation ein sehr gutes Ergebnis mit Beschwerdefreiheit und langanhaltender Funktionsverbesserung erreicht werden.
Literatur
[1] Grammont Pm BE (1993) Delta shoulder prosthesis for rotator cuff rupture. Orthopedics. Orthopedics 16:65–68
[2] Habermeyer P, Lichtenberg S, Tauber M et al. (2015) Midterm results of stemless shoulder arthroplasty: a prospective study. J Shoulder Elbow Surg 24:1463–1472
[3] Hawi N, Magosch P, Tauber M et al. (2017) Nine-year outcome after anatomic stemless shoulder prosthesis: clinical and radiologic results. J Shoulder Elbow Surg 26:1609–1615
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie mit Zusatzbezeichnung Sportmedizin und Stellv. Ärztlicher Direktor der ATOS Klinik Heidelberg. Er ist im Deutschen Gelenkzentrum Heidelberg in der ATOS Klinik tätig und war gemeinsam mit Prof. Dr. Niemeyer (München)
AGA-Kongresspräsident 2019.