Im Sport und in der Sporttraumatologie stellen Pathologien rund um den Fußbereich eine häufige Entität dar, die im Vergleich zur Verletzungsverteilung nicht-sport-assoziierter Traumata eine höhere Inzidenz aufweisen. Dies ist mitunter dadurch bedingt, dass die sportliche Klientel eine andere Altersverteilung aufweist und der Gebrauch der unteren Extremitäten bei fast jeder Sportart zwingend Bestandteil der Ausübung
der jeweiligen Sportart ist.
Die jüngsten Zahlen der Verwaltungsberufsgenossenschaft (VBG) belegen dies in ihrem Sportreport und geben Pathologien im Fußbereich mit etwa 7 % aller gemeldeten Verletzungen an. Der Fuß stellt dabei die 5.-häufigste Verletzungslokalität dar und nimmt dabei einen Platz noch vor Verletzungen der oberen Extremität ein. Besonders Kontakt- und Ballsportarten sind dabei für Verletzungen oder Überlastungsreaktionen bis hin zur Stressfraktur prädestiniert. In seltenen Fällen können durch die vermehrte und repetitive Belastung beim Sport auch anderweitige knöcherne Pathologien wie Tumoren oder knöcherne Anbauten als Ursachen chronischer oder länger andauernder Beschwerden identifiziert werden.
Frakturen und Überlastungsreaktionen im Mittelfußbereich
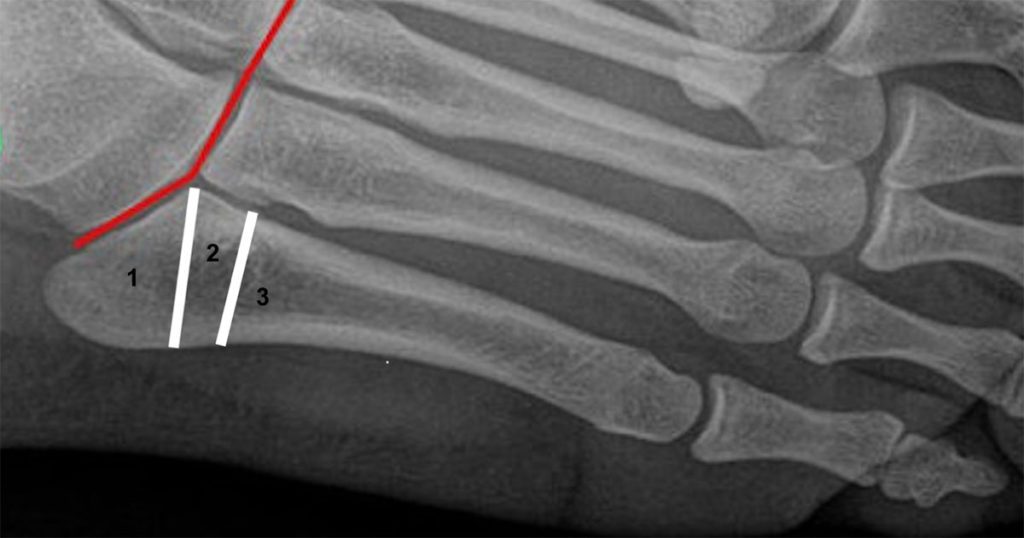
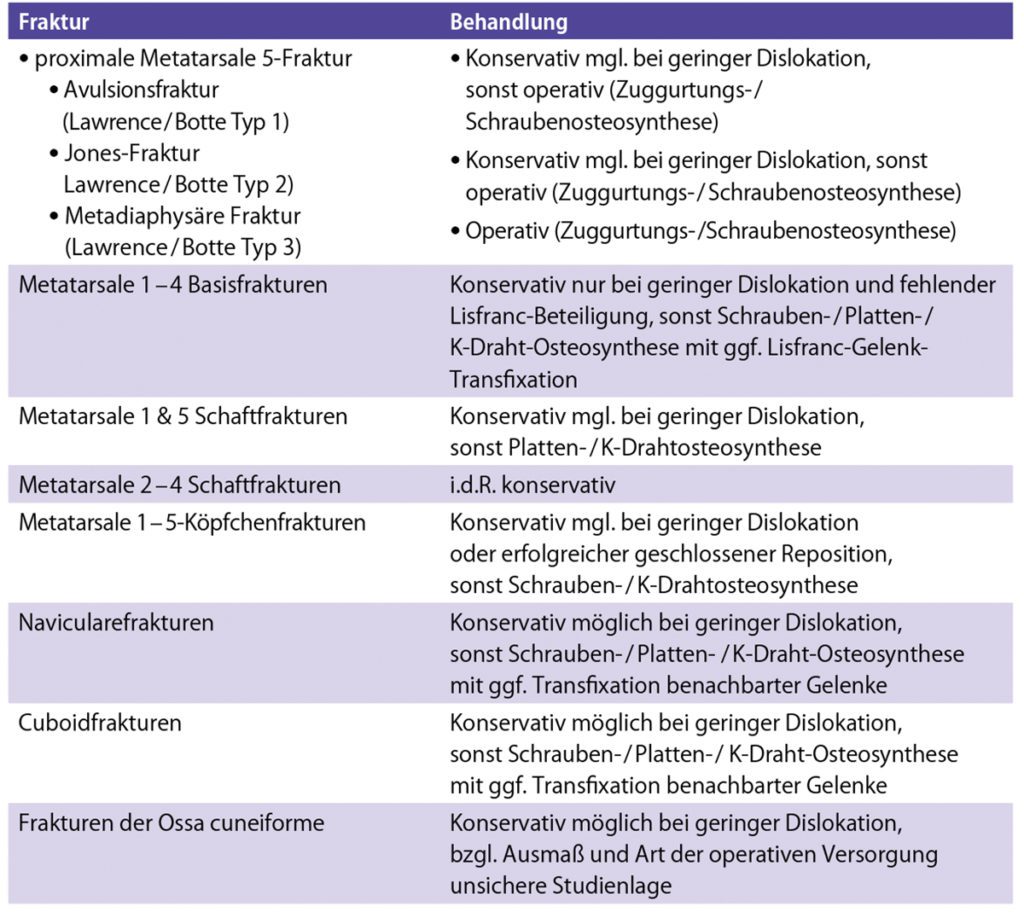
Die häufigsten Frakturen des Fußskeletts betreffen den Mittelfußknochen (Inzidenz in den USA: 66/100.000 Einwohner/ Jahr). Der 5. Strahl ist dabei am häufigsten betroffen (ca. 50 bis 70 % aller Mittelfußfrakturen), der erste am seltensten (1 – 5 %). Etwa 10 % aller Mittelfußfrakturen ereignen sich beim Sport, insbesondere Ballsportarten sind hierbei prädestiniert [3]. Alle undislozierten Mittelfußfrakturen können mit Ausnahme metadiaphysären Metatarsale-V-Basisfraktur (Typ 3 nach Lawrence und Botte [4], siehe Abb. 1) grundsätzlich konservativ behandelt werden (vgl. Tab. 1). Für die konservative Behandlung existieren viele verschiedene Behandlungsprotokolle, welche von einer mehrwöchigen Teil- und Entlastung im Gips oder in einer Orthese bis hin zur schmerzadaptierten Vollbelastung mit steifer Sohle reichen [11]. Eine plantare Achselfehlstellung > 10 Grad, Seitenverschiebungen > 3 mm und Gelenkstufen > 1 bis 2 mm gelten in der Fachliteratur als akzeptierte Kriterien für ein operatives Vorgehen [5]. Entscheidend für die Indikationsstellung und Art einer etwaigen operativen Versorgung sind zudem begleitende Verletzungen und die lokale Weichteilsituation.
Neben frischen traumatischen Frakturen können auch knöcherne Überlastungsreaktionen, welche bis hin zu Stress- oder Überlastungsfrakturen reichen, im Mittelfußbereich auftreten. Diese stellen gerade beim Ausdauersportler eine häufige Ursache chronischer Fußbeschwerden dar. Während knöcherne Überlastungsreaktionen am häufigsten im Bereich der Hauptbelastungszonen auftreten, sind Überlastungs- und Stressfrakturen besonders am 2. und 3. Mittelfußknochen zu beobachten [6]. Anders als bei o. g. Frakturdiagnostik ist nicht die Röntgen- oder CT-Untersuchung, sondern das MRT Goldstandard in der Diagnostik. Aus therapeutischer Sicht gelten nach Diagnose einer Überlastungsreaktion bzw. einer Stressfraktur ähnliche Kriterien wie bei akuten Traumata. Im Falle eines eingeschlagenen konservativen Therapieversuchs wird im klinischen Alltag, verglichen mit akuten Traumata, aufgrund des beschriebenen längeren Heilungsprozesses von bis zu sechs Monaten, häufig ein vorsichtigeres, restriktiveres Nachbehandlungsregime gewählt [7].
Lisfranc- und Chopart-Gelenksverletzungen
Verletzungen der Lisfranc- und Chopart-Gelenksregion zählen zu einer häufig unterschätzten Entität, da sie, gerade bei gleichzeitigem Vorliegen anderer knöcherner Pathologien, mitunter übersehen werden können (in 20 bis 40 % der Fälle [10,12]) und ihre Behandlungen häufig längere Ausheilungszeiten benötigen. Anders als vermutet machen Niedrig-Energietraumata dabei mehr als zwei Drittel aller Verletzungen aus [8]. Inzidenzen um 12/100.000 Einwohner/Jahr werden in der Literatur angegeben, wobei Lisfranc-Gelenksverletzungen 3- bis 4- mal häufiger als Chopart-Gelenksverletzungen vorkommen und in der Mehrzahl nur geringe Dislokationen zeigen (ebd.). Isolierte Bandverletzungen der Lisfranc’schen Reihe sind dabei selten – 90 % aller Lisfranc-Luxationsverletzungen weisen begleitende Metatarsale-Basisfrakturen auf [5]. Bei Chopart-Gelenksverletzungen ist ebenfalls eine knöcherne Beteiligung häufig zu finden, die Kombination von transossären und transligamentären Verletzungen macht hierbei mehr als 50 % aller Fälle aus [12]. Bei der Behandlung von sowohl Chopart- als auch Lisfranc-Gelenksverletzungen gilt: stabile Verletzungen können meist konservativ mittels mehrwöchiger Ruhigstellung und Teil- bzw. Entlastung behandelt werden, instabile Verletzungen bedürfen einer operativen Verletzung mit meist Transfixation benachbarter Gelenke [10].
Knöcherne Anbauten und Tumoren
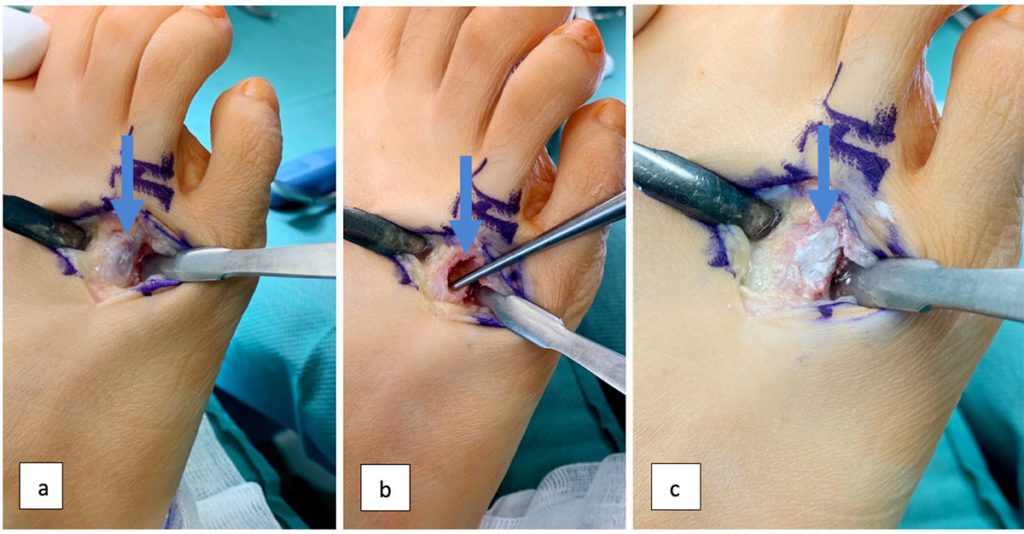
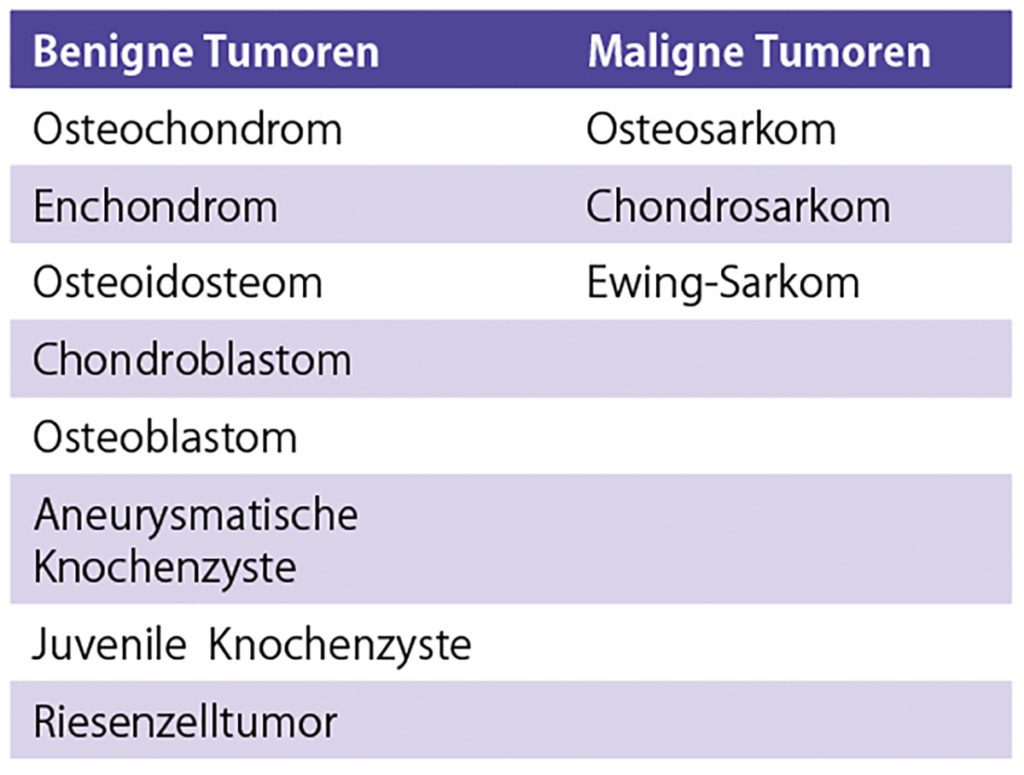
Neben klassischen Verletzungen können auch knöcherne Anbauten, welche sich beispielweise belastungsinduziert z. B. bei Fußballern, nach stattgehabten Kapselverletzungen oder aber bei beginnender Arthrose am Fußskelett bilden können, für Schmerzen im Mittelfuß verantwortlich sein. Betroffen ist hiervon vor allem die mediale Fußsäule im dorsalen Bereich des Talonavicular- und Cuneonavicular-Gelenks aufgrund der hohen Gewichtsbelastungen beim Sport. Auch können akzessorische Fußknochen wie das Os naviculare dorsale oder ein Os tibiale externum ursächlich für Schmerzen am Mittelfuß sein [13]. Aus therapeutischer Sicht empfiehlt sich eine operative Abtragung bei erfolglosen konservativen Therapieversuch z. B. mittels lokaler Infiltration bzw. starker lokaler Symptomatik. Selten können im Rahmen der radiologischen Diagnostik Knochentumoren als Schmerzursache im Mittelfuß identifiziert werden (vgl. Tab. 2). In aller Regel sind diese gutartig. Osteosarkome machen beispielweise nur etwa. 1 % aller Tumoren im Fuß- und Sprunggelenksbereich aus [14]. Abhängig von Dignität und Ausmaß des Tumors sind weitere therapeutische Schritte einzuleiten (s. Abb. 2).
Literatur
[1] VBG (Hrsgb.) VBG-Sportreport 2019. Jedermann-Verlag GmbH, Hamburg, Version 1.0/ 2019 – 10.
[2] Petrisor BA, Ekrol I, Court-Brown C (2006) The epidemiology of metatarsal fractures. Foot Ankle Int 27(3):172 – 174
[3] Shuen WM, Boulton C, Batt ME, Moran C (2009) Metatarsal fractures and sports. Surgeon 7(2):86–88
[4] Lawrence SJ, Botte MJ (1993) Jones’ fractures and related fractures of the proximal fifth metatarsal. Foot Ankle 14(6):358–365
[5] Beck M, Wichelhaus A, Rotter R, Gierer p, Mittlmeier T (2019). Mittel- und Vorfußfrakturen. Unfallchirurg 122, 309 – 322.
[6] Cakir H, Van Vliet-Koppert ST, Van Lieshout EM, De Vries MR, Van Der Elst M, Schepers T (2011) Demographics and outcome of metatarsal fractures. Arch Orthop Trauma Surg 131(2):241-5. Epub 2010 Aug 17.
[7] Saunier J, Chapurlat R. Stress fracture in athletes. (2018) Joint Bone Spine 85(3):307-310. Epub 2017 May 13.
[8] Ponkilainen VT, Laine HJ, Mäenpää HM, Mattila VM, Haapasalo HH (2019) Incidence and Characteristics of Midfoot Injuries. Foot Ankle Int 40(1):105-112. Epub 2018 Sep 29.
[9] Ahmed A, Westrick E. Management of Midfoot Fractures and Dislocations (2018) Curr Rev Musculoskelet Med 11(4):529-536.
[10] Lau S, Bozin M, Thillainadesan T (2017) Lisfranc fracture dislocation: a review of a commonly missed injury of the midfoot. Emerg Med J. 34(1):52-56. Epub 2016 Mar 24.
[11] Pfeifer CG, Grechenig S, Frankewycz B, Ernstberger A, Nerlich M, Krutsch W (2015) Analysis of 213 currently used rehabilitation protocols in foot and ankle fractures. Injury 46 Suppl 4:S51-7.
[12] Rammelt S, Schepers T (2017) Chopart Injuries: When to Fix and When to Fuse? Foot Ankle Clin 22(1):163-180. Epub 2016 Dec 23.
[13] Aparisi Gómez M, Aparisi F, Bartoloni A, Ferrando. Fons MA, Battista G, Guglielmi G, Bazzocchi A (2019) Anatomical variation in the ankle and foot: from incidental finding to inductor of pathology. Part I: ankle and hindfoot. Insights Imaging 10 (74), 1-14.
[14] Khan Z, Hussain S, Carter SR (2015) Tumours of the foot and ankle. Foot 25(3):164-72. Epub 2015 Jun 10.
Autoren
ist Leiter der Fuß- und Sprunggelenkschirurgie sowie der Sporttraumatologischen Abteilung am Universitätsklinikum Regensburg. Zudem ist er Medizinischer Koordinator am FIFA Medical Centre of Excellence Regensburg und Mitglied der AGA Fuß- und Sprunggelenkskomittees. Seine Schwerpunkte liegen in der Behandlung von Gelenkpathologien, Instabilitäten und Frakturen im Bereich der unteren Extremität.
ist Facharzt für Orthopädie und Unfallchirurgie, Spezielle Unfallchirurgie, Sportmedizin, Notfallmedizin. Er ist Leitender Oberarzt der Klinik und Poliklinik für Unfallchirurgie am Universitätsklinikum Regensburg. Seine klinischen Schwerpunkte liegen in der Behandlung von Gelenkpathologien und Frakturen.
ist Facharzt für Orthopädie und Unfallchirurgie, Spezielle Unfallchirurgie, Notfallmedizin. Er ist Direktor der Klinik und Poliklinik für Unfallchirurgie/Universitätsklinikum Regensburg; FIFA Medical Centre of Excellence Regensburg. Seine klinischen Schwerpunkte liegen in der Behandlung von Frakturen und Verletzungen des Bewegungsapparates.