Kommt es zu einer Durchblutungsstörung des Hüftkopfes, kann dies zu einem Absterben von Knochengewebe in diesem Bereich, einer Hüftkopfnekrose (HKN), führen. Dies ist eine schwere Erkrankung des Hüftgelenkes und wird leider in vielen Fällen erst zu einem fortgeschrittenen Zeitpunkt erkannt und endet dann in den meisten Fällen in der Implantation eines künstlichen Hüftgelenkes.
Hüftkopfnekrosen zählen zu den Wohlstandskrankheiten
Obwohl die genauen Ursachen heute noch nicht eindeutig bekannt sind, gelten Rauchen, erhöhte Blutfette, Alkoholmissbrauch oder ein schlecht eingestellter Diabetes Mellitus als
Risikofaktoren, weshalb die Hüftkopfnekrose zu den typischen Zivilisationskrankheiten zählt. Aber auch HIV-Erkrankung, medikamentöse Therapie mit Kortison, Schwangerschaft oder Chemotherapien können zu solch einem Absterben des Hüftkopfes führen [1–4]. Typischerweise sind Männer zwischen dem 30. und 50. Lebensjahr betroffen, wobei oftmals die Erkrankung an beiden Hüftgelenken auftritt [5,6,1]. Insgesamt liegt die Inzidenz in Deutschland zwischen 5.000 und 7.000 pro Jahr [7].
Frühzeitige Diagnose ist wichtig
Durch die verminderte Durchblutung kommt es zu einem Untergang von Knochengewebe, das der Belastung in der Folge nicht mehr standhalten kann und zu einem Einbrechen der Knochenanteile in diesem Bereich innerhalb von zwei bis drei Jahren führt. Die typischen Symptome sind plötzlich auftretende, oftmals nächtliche Schmerzen im Bereich der Leiste sowie eine schmerzhafte Einschränkung der Beweglichkeit – vor allem der Innenrotation. In der Röntgenuntersuchung des Beckens können Nekrosezonen erst ab dem Stadium II sichtbar sein, sodass bei unauffälligem Röntgen und über sechs Wochen anhaltenden Schmerzen ein MRT (derzeit Goldstandard der Diagnostik) des Beckens angefertigt werden sollte, um auch die Gegenseite beurteilen zu können [8]. Die Stadieneinteilung erfolgt derzeit am besten durch die ARCO-Klassifikation (siehe Tabelle) [9], die zusätzlich entsprechend der Größe mit den Zusatzbezeichnungen A bis C ergänzt wird (<15 % des Hüftkopfes (A), 15–30 % des Hüftkopfes (B), > 30 % der Hüftkopfes (C)). Kann eine subchondrale Fraktur nicht sicher ausgeschlossen werden, wird ergänzend eine CT-Diagnostik des Hüftgelenkes empfohlen [8].
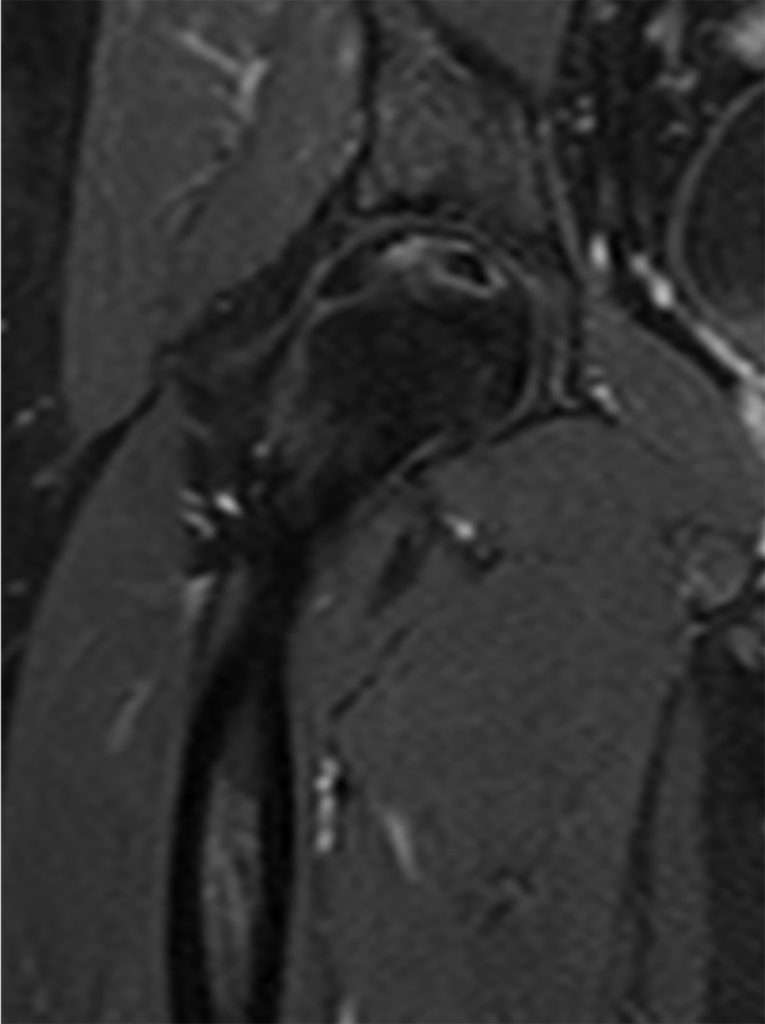
Derzeit wird eine operative, gelenkerhaltende Operation angestrebt
In der Behandlung stehen – je nach Krankheitsstadium – verschiedene Therapieoptionen zur Verfügung, wobei entsprechend aktueller Studien- und Datenlage die Operation einer konservativen Therapie überlegen ist. So zeigten gleich mehrere Studien bei bis zu 80 % ein Versagen der konservativen Therapie [7,10]. Allerdings kann in sehr frühen Stadien das durchblutungsförderndes Medikament Iloprost oder das aus der Osteoporosetherapie bekannte Bisphosphonat Alendronat eingesetzt werden, wobei für beide keine Zulassung für diese Art der Behandlung besteht [11,12]. Ergänzend sollte eine Teilbelastung an Unterarmgehstützen für mindestens sechs Wochen durchgeführt werden. Aufgrund der hohen Versagensrate wird von den Fachgesellschaften aktuell jedoch eine operative Therapie empfohlen [7]. So kann bis einschließlich Stadium IIIB ein gelenkerhaltender Eingriff durchgeführt werden. Mögliche Verfahren, wie die Verwendung eines vaskularisierten Fibulatransplantates oder eine Osteotomie im Bereich des Schenkelhalses, stellen anspruchsvolle und invasive Methoden dar, die aufgrund ihrer Invasivität und Komorbidität nur in Einzelfällen zur Anwendung kommen sollten [13,14].
Eine minimalinvasive Methode stellt die sogenannte Core Decompression, eine Anbohrung der Nekrosezone durch den Schenkelhals, dar, die ursprünglich durch Arlet und Ficat beschrieben wurde [15]. Ziel ist es, die Sklerosezone zu durchbrechen und ein Revaskularisierung anzuregen. In den letzten Jahrzehnten wurden einige Modifikationen dieser Methode beschrieben, wobei der Nekrosedefekt entweder mit Körpereigener- oder Spenderspongiosa gefüllt wurde. Bisher wurde hierfür über einen kleinen Hautschnitt die Nekrosezone angebohrt und gegebenenfalls mit allogenem oder autologem Knochen, der über einen zusätzlichen Schnitt z. B. aus dem Beckenkamm gewonnen wurde, aufgefüllt. Eine Weiterentwicklung dieser sogenannten advanced Core Decompression (ACD) macht es nun möglich, körpereigenen Knochen ohne diesen zusätzlichen Schnitt am Becken verwenden zu können. Hierzu wird über dieselbe kleine Inzision gesunde Spongiosa aus dem Schenkelhals gewonnen, um damit die Nekrosezone am Ende der Operation aufzufüllen. Der ca. 30-minütige Eingriff (modifizierte ACD) wird während eines kurzen dreitägigen Krankenhausaufenthaltes durchgeführt und wird mit einer Teilbelastung an Unterarmgehstützen für zwei bis vier Wochen nachbehandelt.

Erste Kurzzeitstudien zeigen vielversprechende Ergebnisse
Die beschriebene Technik zeigt in aktuellen Studien eine Überlebensrate von 76 % nach durchschnittlich 30 Monaten. Basierend auf den größenabhängigen Stadien betrug die Überlebensrate 100 % in Stadium IIA, 85 % in Stadium IIB und 61,5 % in Stadium IIC [16]. Obwohl diese Ergebnisse vielversprechend sind, sind weitere Studien notwendig, um die Methode langfristig zu bewerten.
Fazit
Die avaskuläre Hüftkopfnekrose betrifft überwiegend Männer in der 3. bis 5. Lebensdekade. Der Goldstandard der Diagnostik stellt die MRT des Beckens dar. Im Stadium I-IIIB eignen sich hüftgelenkerhaltende Verfahren
Literatur
1 Mont MA, Hungerford DS. Non-traumatic avascular necrosis of the femoral head. The Journal of bone and joint surgery. American volume 1995; 77: 459 – 474
2 Vandenbussche E, Madhar M, Nich C, Zribi W, Abdallah T, Augereau B. Bilateral osteonecrosis of the femoral head after pregnancy. Archives of orthopaedic and trauma surgery 2005; 125: 201 – 203
3 Mont MA, Jones LC, Hungerford DS. Nontraumatic osteonecrosis of the femoral head: Ten years later. The Journal of bone and joint surgery. American volume 2006; 88: 1117 – 1132
4 Green KR, Hernandez-Jimenez JM, Isache CL, Jacob R. Avascular necrosis: A growing concern for the HIV population. BMJ case reports 2018; 2018
5 Hauzeur JP, Pasteels JL, Orloff S. Bilateral non-traumatic aseptic osteonecrosis in the femoral head. An experimental study of incidence. The Journal of bone and joint surgery. American volume 1987; 69: 1221 – 1225
6 Hofmann S, Kramer J, Plenk H. Die Osteonekrose des Hüftgelenkes im Erwachsenenalter. Der Orthopade 2005; 34: 171-83; quiz 184
7 Roth A, Beckmann J, Bohndorf K et al. S3-Guideline non-traumatic adult femoral head necrosis. Archives of orthopaedic and trauma surgery 2016; 136: 165 – 174
8 Bohndorf K, Beckmann J, Jäger M, Kenn W, Maus UM. S3‑Leitline. Teil 1: Diagnostik und Differenzialdiagnostik der atraumatischen Femurkopfnekrose (aFKN) des Erwachsenen: S3 Guideline. Part 1: Diagnosis and Differential Diagnosis of Non‑Traumatic Adult Femoral Head Necrosis. Zeitschrift für Orthopädie und Unfallchirurgie : Organ der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie 2015; 153: 375 – 386
9 Gardeniers JW. Report of the Committee of Staging and Nomenclature (1993), 1993
10 Castro FP, Barrack RL. Core decompression and conservative treatment for avascular necrosis of the femoral head: A meta-analysis. American journal of orthopedics (Belle Mead, N.J.) 2000; 29: 187 – 194
11 Lai K-A, Shen W-J, Yang C-Y, Shao C-J, Hsu J-T, Lin R-M. The use of alendronate to prevent early collapse of the femoral head in patients with nontraumatic osteonecrosis. A randomized clinical study. The Journal of bone and joint surgery. American volume 2005; 87: 2155 – 2159
12 Disch AC, Matziolis G, Perka C. The management of necrosis-associated and idiopathic bone-marrow oedema of the proximal femur by intravenous iloprost. The Journal of bone and joint surgery. British volume 2005; 87: 560 – 564
13 Urbaniak JR, Coogan PG, Gunneson EB, Nunley JA. Treatment of osteonecrosis of the femoral head with free vascularized fibular grafting. A long-term follow-up study of one hundred and three hips. The Journal of bone and joint surgery. American volume 1995; 77: 681 – 694
14 Shannon BD, Trousdale RT. Femoral osteotomies for avascular necrosis of the femoral head. Clinical orthopaedics and related research 2004: 34 – 40
15 Ficat RP. Idiopathic bone necrosis of the femoral head. Early diagnosis and treatment. The Journal of bone and joint surgery. British volume 1985; 67: 3 – 9
16 Classen T, Warwas S, Jäger M, Landgraeber S. Two-year follow-up after advanced core decompression. Journal of tissue engineering and regenerative medicine 2017; 11: 1308 – 1314
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie. Er ist Oberarzt in den Arcus Kliniken in Pforzheim und seit 2021 Gastwissenschaftler der Klinik für Orthopädie am Universitätsklinikum Greifswald.
ist Leitender Arzt in der ARCUS Sportklinik in Pforzheim. Die Behandlungsschwerpunkte des Facharztes für Orthopädie und Unfallchirurgie sind Knie und Hüftgelenk. Außerdem ist er wiss. Beirat der sportärztezeitung.