Knorpelschäden des Hüftgelenkes sind eine häufige Ursache von Leisten- und Hüftschmerzen bei Sportlern. Während Knorpelschäden anderer Gelenke oft traumatisch bedingt sind, werden Knorpelläsionen der Hüfte meist durch repetitive Mikrotraumen im Sinne eines femoroazetabulären Impingements verursacht. Sowohl die besondere Pathogenese als auch die anatomischen Besonderheiten der Hüfte erfordern eine spezifische Knorpeltherapie.
Das femoroazetabuläre Impingement (FAI) ist die häufigste Ursache von Knorpelschäden der Hüfte bei jungen Sportlern. Knöcherne Anbauten im Bereich der Hüftpfanne (pincer-Morphologie) und/oder am Femur (cam-Morphologie) führen über ein repetitives Anschlagen (engl. Impingement) bei Beugung und Innenrotation zur Schädigung von Labrum acetabulare und azetabulärem Knorpel. Schädigend für den Hüftknorpel ist dabei vor allem das cam-Typ Impingement, da sich der verdickte Hüftkopf bei Flexion in die Pfanne bewegt und den Knorpel quetscht. Risikofaktoren für die Entwicklung eines cam-Typ FAI sind Sportarten mit hohen Stop-and-Go-Belastungen, wie Fußball, Eishockey und Basketball sowie Impactsportarten. Hohe sportliche Belastungen während des Wachstumsalters führen aufgrund der Suszeptibilität der Wachstumsfuge zu einer Verbreiterung des Übergangs vom Hüftkopf zum Schenkelhals und damit zu einer cam-Morphologie. Radiologische Zeichen eines FAI sind dann bei etwa 80 % der Profifußballer zu beobachten, während die Prävalenz in der Allgemeinbevölkerung bei unter 20 % liegt.
Symptome
Das Anschlagen des Femurs am Azetabulum ist selbst nicht schmerzhaft. Leitsymptom im Frühstadium ist daher lediglich eine reduzierte Innenrotationsfähigkeit bei gebeugter Hüfte. Bei einer Innenrotationsfähigkeit unter 20° sollte auch beim schmerzfreien Sportler eine weitere radiologische Abklärung zum Ausschluss eines FAI erfolgen. Berichten die Patienten – wie der 32-jährige Fußballer unseres Fallbeispiels – über Schmerzen, so ist in der Regel bereits eine Schädigung des Knorpel-Labrum-Komplexes eingetreten. Die Beschwerden sind belastungsabhängig und können nach Belastung persistieren. Schmerzen projizieren sich typischerweise in die Leiste, an die ventrale und seitliche Hüfte oder können entlang des Oberschenkels ventral oder medial ausstrahlen. Das FAI ist eine wichtige Differentialdiagnose zur Adduktorenpathologie und Sportlerleiste.
Diagnostik
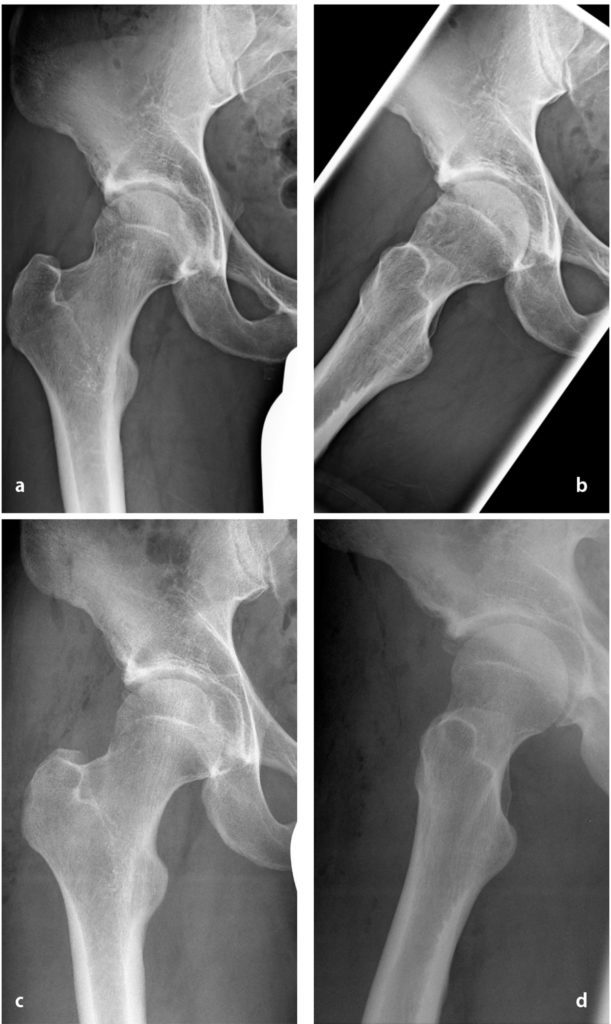
Bei der klinischen Untersuchung zeigt sich bei Patienten mit FAI und Knorpelschäden das Kardinalsymptom der schmerzhaften und reduzierten Innenrotation der betroffenen Hüfte in Flexion (positives Impingementzeichen). Die weitere Untersuchung ist unspezifisch, wobei die Hüfte systematisch untersucht werden sollte und insbesondere auch die Rotationsfähigkeit in Bauchlage erfasst werden sollte, um mögliche Rotationspathologien zu erfassen (Coxa antetorta oder Retrotorsion des Femurs, etc.). Eine gut eingestellte Beckenübersichtsaufnahme ist das Diagnostikum der Wahl zur Abklärung von Veränderungen der Hüftpfanne (z. B. Dysplasie, pincer-Morphologie, Pfannenretroversion, etc.). Mittels Beckenübersicht und seitlicher Aufnahme wird zudem die proximale Femurmorphologie beurteilt (Abb.1). Ergänzt wird die Diagnostik mittels hochauflösender Magnetresonanztomographie mit Hüftspule (min. 1,5 Tesla) und radiären Rekonstruktionen um die Schenkelhalsachse zur Darstellung von Knorpel- und Labrumläsionen sowie Erfassung der präzisen Ausdehnung einer cam-Morphologie. Bei Verdacht auf Rotationsfehler kann die femorale Antetorsion über zusätzliche Schichten durch das distale Femur gemessen werden.
Therapie
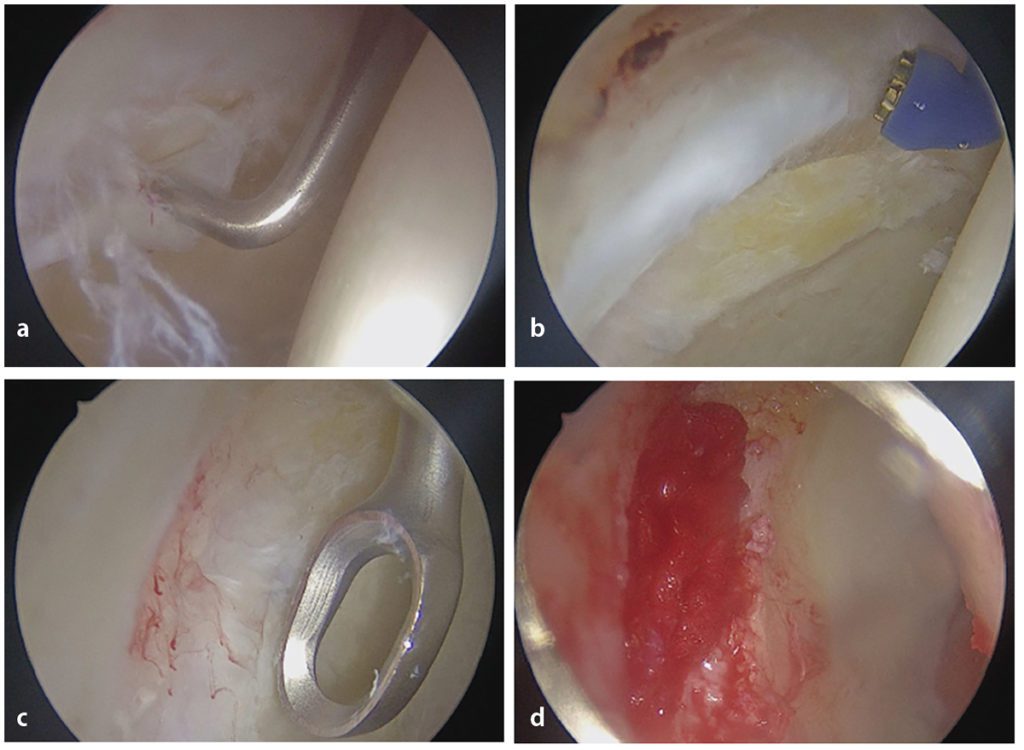
Bei der Therapie von Knorpelschäden der Hüfte sind zwei Aspekte entscheidend. Zum ersten muss eine komplette Korrektur der ursächlichen knöchernen Deformität erfolgen, um einer weiteren Gelenkschädigung entgegen zu wirken. Dies ist beim FAI meist arthroskopisch über eine Abtragung der knöchernen Appositionen an Femur und Azetabulum möglich. Seltener wird bei dorsolateralen cam-Morphologien oder globalen pincer-Morphologien eine chirurgische Hüftluxation notwendig. Der zweite Schritt umfasst reparative Verfahren zur Behandlung der Sekundärschäden am Labrum-Knorpel-Komplex. Labrumschäden sollten möglichst labrumerhaltend durch ein Debridement und – falls notwendig – eine Refixation mit Ankersystemen behandelt werden. Für die Therapie der Knorpeldefekte erfolgt eine stadienabhängige Therapie, wobei prinzipiell zellfreie und zellbasierte Verfahren mit und ohne Verwendung einer Matrix verfügbar sind. Vom Autor wird bei vollschichtigen Knorpeldefekten ein einzeitiges Verfahren zur Knorpelregeneration mit Einsatz einer Hyaluronsäurematrix (Hyalofast®, Plasmaconcept) präferiert. Dabei erfolgt zunächst die Präparation des Knorpelschadens mit Herstellung einer stabilen Knorpelschulter sowie die Abrasion des Knorpeldefektes mit Entfernung der kalzifizierten Knorpelschicht, bis punktuelle Blutungen aus dem Knochenlager auftreten (Abb. 2). Angrenzende Labrumschäden werden therapiert. Bei Labruminstabilität erfolgt eine Refixation mittels Fadenanker, um einen umschlossenen Knorpeldefekt herzustellen („contained defect“). Im Anschluss wird die Spülflüssigkeit über eine Kanüle im posterolateralen Portal abgelassen und die Hyaluronsäurematrix arthroskopisch in den Defekt eingebracht. Aufgrund der hohen Hydrophilie besitzt Hyalofast® eine gute Adhärenz im Knochenbett. Zur zusätzlichen Stabilisierung verwenden wir Fibrinkleber. Eine weitere Fixierung mittels Nähten ist nicht notwendig, weshalb das Verfahren gut arthroskopisch angewandt werden kann (Abb. 2).
Nachbehandlung
In der Nachbehandlung erfolgt die langsame Aufbelastung der operierten Extremität über sechs Wochen. Begleitend sollte eine kontinuierliche Bewegungstherapie zur Prävention von Adhäsionen erfolgen, der Bewegungsumfang muss nicht eingeschränkt werden. Medikamentös wird die Nachbehandlung durch eine Thromboembolieprophylaxe sowie eine Prophylaxe heterotoper Ossifikationen (NSAR über drei Wochen) unterstützt. Nach Abschluss der 6. postoperativen Woche kann eine weitere schmerzadaptierte Belastungssteigerung erfolgen.
Diskussion
Prinzipiell sind für die Hüfte sämtliche zellbasierten und nicht-zellbasierten Verfahren zur Knorpelregeneration verfügbar. Das vorgestellte einzeitige Verfahren mit Implantation einer Hyaluronsäurematrix wird jedoch aufgrund der folgenden Vorteile zur Behandlung vollschichtiger Knorpeldefekte favorisiert:
- Speziell an der Hüfte sind offene Verfahren zur Knorpeltherapie mit einer hohen Invasivität verbunden, da eine offen-chirurgische Darstellung der Gelenkfläche nur mittels chirurgischer Hüftluxation zu erreichen ist. Eine rein arthroskopische Therapie ist somit vorteilhaft.
- Auch die Arthroskopie der Hüfte ist aufgrund der tiefen Lage und der notwendigen Traktion zur Aufdehnung des Gelenkspaltes deutlich aufwendiger als Spiegelungen anderer Gelenke. Zudem kommt es nach dem Primäreingriff nicht selten zu (asymptomatischen) Adhäsionen, welche bei einem Zweiteingriff das Risiko für iatrogene Knorpel- und Labrumschäden erhöhen. Ein einzeitiges Verfahren ist also speziell an der Hüfte vorteilhaft.
- Die Mikrofrakturierung der anterolateralen azetabulären Gelenkfläche ist technisch aufgrund des dicken Weichteilmantels und des ungünstigen spitzen Eintrittswinkels schwierig und ein Abrutschen der Mikrofrakturieraale ist häufig. Aufgrund der regelhaft erreichbaren punktuellen Blutungen nach Entfernung der kalzifizierten Knorpelschicht kann beim vorgestellten Verfahren auf eine Mikrofrakturierung verzichtet werden, die subchondrale Knochenlamelle bleibt intakt. Dadurch wird auch das Risiko intraläsionaler Osteophyten reduziert.
- Die Hyalofast®-Matrix aus Hyaluronsäure schafft als biologische Membran verbesserte Bedingungen zur Einwanderung von mesenchymalen Stammzellen und Chondrogenese, wodurch ein verbesserter Ersatzknorpel verglichen mit einer matrixfreien Anwendung entsteht.
- Diese Knorpeltherapie ist aufgrund der einfachen Handhabung und guten Adhärenz der Matrix sicher rein arthroskopisch durchführbar. Eine zusätzliche Fixierung mittels Fibrinkleber ist ebenfalls arthroskopisch möglich, eine zusätzliche Naht ist nicht notwendig.
Fazit
Mit der matrix-assoziierten Knorpelregeneration auf Hyaluronsäurebasis steht uns ein Verfahren zur Verfügung, welches einzeitig und rein arthroskopisch anwendbar ist, die subchondrale Grenzschicht intakt lässt ein optimiertes biologisches Milieu für die Chondrogenese schafft, und somit die wesentlichen Anforderungen an eine moderne Knorpelersatztherapie erfüllt.
Autoren
ist am ECOM Excellent Center of Medicine in München als Facharzt für Orthopädie und Unfallchirurgie tätig. Der Spezialist für gelenkerhaltende Hüftchirurgie sowie Hüft- und Knieendoprothetik operiert als leitender Arzt an der ATOS Klinik München sowie der Chirurgischen Klinik München-Bogenhausen. Prof. Dr. Gollwitzer ist Mitglied des Educational Comitee der European Hip Society und Mitglied des AGA-Hüftkomitees.