Professor Dr. med. Hermann Josef Bail, Dr. med. Johannes Pauser
Die Behandlung eines frischen traumatischen Knorpelschadens ist für das medizinische Team in allen Belangen eine große Herausforderung. Die operativen Behandlungsmethoden sind in vielen klinischen und experimentellen Studien untersucht worden. Die klinische Evidenz ist ein entscheidendes Kriterium für die Wahl des Verfahrens. Die postoperative Ausfallzeit während der Rehabilitation ist für viele professionelle Sportler ein ebenso gewichtiges Argument. Eine ausführliche Aufklärung über unterschiedliche Behandlungsmethoden sollte die Entscheidung beeinflussen, welches Verfahren gewählt wird. Sie muss individuell auf die Bedürfnisse und Wünsche des Patienten zugeschnitten sein.
In der Literatur sind für unterschiedliche Verfahren zahlreiche Studien vorhanden. Empfohlen wird derzeit die operative Intervention, da der verletze Knorpel nur eine limitierte Selbstheilungstendenz hat und das Risiko einer frühzeitigen Arthroseentwicklung besteht.
Das wohl am häufigsten angewandte reparative Verfahren ist die Mikrofrakturierung. In der von John Richard Steadman (2001) beschriebenen Technik wird nach einem sorgfältigen Debridement des Defekts, der Abtragung der Sklerosezone am Defektgrund und der Schaffung von stabilen Knorpelrändern der subchondrale Knochen mit gebogenen Ahlen perforiert. Dabei sollen Knochenmarkzellen freigesetzt werden, die anschließend zu einem faserknorpeligen Gewebe ausdifferenzieren.
Dieses Verfahren zeichnet sich durch seine schnelle Durchführbarkeit, die kostengünstige Handhabung und die relativ schnelle Rückkehr des Athleten zu seiner sportlichen Belastbarkeit aus. A.B. Campbell beschreibt in seinem Übersichtsartikel (2015) eine Wahrscheinlichkeit von 75 Prozent, dass ein Profisportler in den Sport zurückkehrt. Die Quote der Sportler, die das sportliche Level wieder erreichen, wird von ihm mit ca. 69 Prozent angeben. Die kurzfristigen Ergebnisse sind sicherlich zufriedenstellend, im langfristigen Follow-up jedoch verschlechtert sich die Schmerz- und Aktivitätssituation der Patienten wieder. Als mögliche Ursachen können eine mindere Qualität des Faserknorpels, die hohe Belastung durch Scherkräfte und die sehr schnelle Rückkehr zur Belastung im Sport angenommen werden.
Knorpel-Knochen-Zylinder
Eine weitere operative Technik ist die OAT (Ostechondral Autograft), bei der an einer außerhalb der Belastungszone gelegenen Stelle des Gelenks Knorpel-Knochen-Zylinder entnommen und in den Defekt transplantiert werden. Dies kann als einzelnes Transplantat oder durch mehrere Transplantate als Mosaikplastik erfolgen. Die „Return to Sports“-Wahrscheinlichkeit liegt laut Literaturangaben bei 89 Prozent, jedoch erreichen nur ca. 70 Prozent der Hochleistungssportler das gleiche Level an sportlicher Belastbarkeit wie vor dem Unfall.
In den vergangenen Jahren wurden zunehmend Studien und Ergebnisse der Autologen Chondrozyten Transplantation (ACT oder engl. ACI) veröffentlicht, die Hoffnung machen, gute mittel- bis langfristige Ergebnisse zu erzielen. Bei dieser Technik werden Chondrozyten aus dem Gelenk entnommen und in vitro angezüchtet und vermehrt. In einer zweiten Operation werden die Zellen in den Knorpeldefekt wieder implantiert. Die Chondrozytenlösung wird entweder unter eine Kollagenmembran oder in früher beschriebenen Verfahren unter einen Periostlappen, der in den Defekt eingenäht wird, eingebracht.
Eine Weiterentwicklung dieser ursprünglich beschriebenen Technik ist das Matrix-assoziierte Transplantationsverfahren (MACT), bei dem die im Labor vervielfältigten Zellen auf eine Kollagen-Trägersubstanz aufgebracht werden. Unterschiedliche Hersteller bieten diese Form der Chondrozytentransplantation an. Klinische Ergebnisse zeigen ermutigende Resultate hinsichtlich der Erfolgsrate dieses Verfahrens. Im bereits zitierten Review von Campbell wird die „Return zu Sports“-Rate der Spitzensportler mit 84 Prozent angegeben. Das Vorverletzungslevel erreichten immerhin 76 Prozent aller Sportler, die in diese Untersuchung eingeschlossen wurden.
Kollagenmatrix als Vlies
Eine andere operative Herangehensweise an den Knorpeldefekt ist die Verwendung der Trägersubstanzen, zum Beispiel Kollagenvliese ohne zelluläre Anreicherung. Eine Variante stellt eine modifizierte Mikrofrakturierung dar, bei der nach der Mikrofrakturierung eine Kollagenmatrix als Vlies oder als flüssige Kollagensubstanz, wie beispielsweise eine selbstaushärtende Suspension aus Atellocollagen und Fibrinogen, in den Defekt eingebracht wird (z.B. CartiFillTM der Firma RMS).
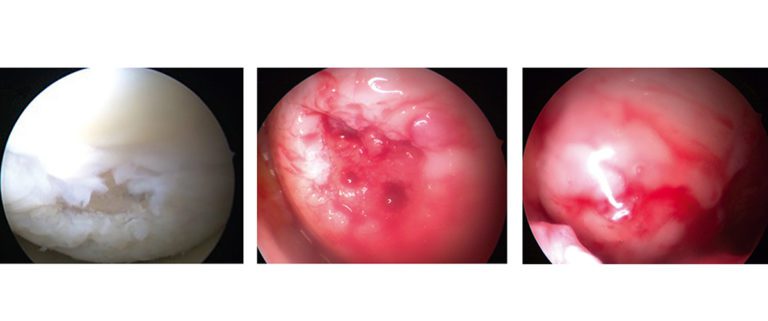
Damit wird das Blut-Zell-Gemisch an der Defektstelle fixiert und soll so zu einer Ausdifferenzierung von Knorpelregeneratgewebe führen. Bei diesem Verfahren wird nach der Mikrofrakturierung die Spülflüssigkeit aus dem Kniegelenk entfernt, der Defektgrund getrocknet und die Suspension mittels Spritze in den Defekt eingebracht. Die Suspension verfestigt sich nach wenigen Minuten und ist stabil in den Knorpeldefekt eingebracht. Die ersten publizierten Ergebnisse scheinen sehr erfolgsversprechend zu sein (signifikante Verbesserung des Lysholm scores und MOCART scores im Zwei-Jahres-Follow-up). In einer Bildgebungsstudie konnten im Zwei-Jahres-Follow-up ebenfalls erfolgversprechende Ergebnisse gezeigt werden. Der Vorteil dieser Methode ist die einzeitige Operation.
Schnellster „Return to Sports“
In der Literatur werden für die einzelnen genannten Operationsverfahren unterschiedliche Zeiten angegeben, wann ein Leistungssportler wieder seine gewohnte Belastung im Sinne des „Return to Sports“ aufnehmen kann. In einer vergleichenden Zusammenfassung scheint die OAT die schnellste Wiederaufnahme des Sports nach durchschnittlich etwa 7,1 Monaten zu ermöglichen. Die Mikrofrakturierung ermöglicht dem betroffenen Athleten nach ca. 8,6 Monaten und die ACT nach ca. 16 Monaten eine Wiederaufnahme des Sports.
Bei allen in publizierten Studien verfügbaren Ergebnissen sind immer die Defektlokalisation und die Größe des Defekts sowie Faktoren wie Beinachse und Begleitverletzungen in die Überlegungen mit einzubeziehen. Daher sind die in der Literatur verfügbaren Ergebnisse sehr heterogen und somit oftmals schwer zu vergleichen.
Nachbehandlungsschema
Das postoperative Vorgehen und die Weiterbehandlung sind in der Literatur ebenso heterogen beschrieben. Ein Nachbehandlungsschema für Patienten, die mittels MACT behandelt wurden, ist von der Arbeitsgruppe „Klinische Geweberegeneration“ der Deutschen Gesellschaft für Unfallchirurgie (DGU) und der Deutschen Gesellschaft für Orthopädie und orthopädische Chirurgie (DOOC) verfasst und im Jahr 2014 veröffentlicht worden. In der Zusammenfassung der Empfehlung wird darauf verwiesen, dass klare Nachbehandlungsschemata nach MACT am Kniegelenk nicht existieren und weiterer Bedarf an Optimierung sowie an Datenerfassung bestehe.
Ein Konsensus besteht aber im Hinblick auf den Belastungsaufbau nach femoralen Knorpelschäden, die die Belastung auf Bodenkontakt für sechs Wochen limitiert und eine passive Bewegung mittels CPM für 3-8 h/Tag nach Redonzug empfiehlt. Im Anschluss sollte ein sukzessiver Belastungsaufbau erfolgen. Eine Bewegungslimitierung ist bei femoralen Defekten nicht notwendig. Bei retropatellaren Defekten wird jedoch eine Bewegungslimitierung in Woche 1 bis 2: 0-30°, Woche 3 bis 4: 0-60° und Woche 5 bis 6: 0-80°empfohlen, wobei eine Vollbelastung in Streckstellung möglich ist.
In der Nachbehandlung von Knorpelschäden sind unterschiedliche Varianten in der Diskussion. Eine von Mustafa Karakaplan veröffentlichte Studie (2015) konnte im Tierversuch einen positiven Effekt auf die Knorpelregeneratbildung unter der Gabe von ACP und Mikrofrakturierung im Vergleich zu alleiniger Mikrofrakturierung zeigen. Weitere Untersuchungen im klinischen Setting bei unterschiedlichen Operationstechniken sollten durchgeführt werden, um diesen positiven Einfluss auch beim Menschen zu evaluieren.
Ein anderer Ansatz kann die postoperative Gabe von Hyaluronsäure zur Verbesserung der Gelenkshomöostase und zur Viscosupplementation des Gelenks sowie zur möglichen Entzündungsreduktion sein. Die Weiterentwicklung verschiedener Hyaluronsäureprodukte, die die Eigenschaften von unterschiedlich aufgearbeiteten Präparaten verbinden, kann möglicherweise einen positiven Einfluss auf das Outcome nach knorpelchirurgischer Behandlung haben. Wissenschaftliche Daten stehen hierzu jedoch noch aus.
Fallbericht
Ein Beispiel aus unserer Klinik: Eine 22 Jahre alte Fußballspielerin erlitt eine Ruptur des Vorderen Kreuzbands (VKB) und einen viergradigen, bereits durch Mikrofraktur vorbehandelten femoralen Knorpelschaden. In der Vorgeschichte wurde die Patientin bereits nach einer Meniskusläsion und einem traumatischen Knorpelschaden operativ mittels einer Meniskusteilresektion und einer Mikrofrakturierung in Südamerika behandelt.
Die Patientin wurde in einer operativen Sitzung behandelt. Eine Rekonstruktion des VKB erfolgte mittels vierfach gefaltetem Sehnentransplantat M. semitendinosus, einer Mikrofrakturierung und Auffüllung des Defekts mit CartiFill. In der Nachbehandlung fand eine Teilbelastung mit Abstellen des Beins für sechs Wochen und eine CPM-Mobilisierung für 6h/Tag bis 90° Beugung statt. Im kurzzeitigen Nachuntersuchungsintervall ist die Patientin vollkommen beschwerdefrei.

Autoren
ist Facharzt für Orthopädie und Unfallchirurgie und leitet das Curathleticum Nürnberg. Außerdem war Dr. Brem von 2007-2021 Mannschaftsarzt des 1. FC Nürnberg (Fußball) und ist aktuell Vereinsarzt der Nürnberg Falcons BC (Basketball) sowie Mannschaftsarzt HCE (Bundesliga Handball) sowie wiss. Beirat der sportärztezeitung.