Leistungssportler sind in einem sehr hohen Maße auf die dauerhafte Funktionsfähigkeit ihres Körpers angewiesen, um ein Höchstmaß an Leistung zu erbringen. Gleichzeitig führt ein hohes Level an Intensität, Geschwindigkeit und Aggressivität während der Trainingseinheiten und vor allem der Wettkämpfe zu einer hohen Verletzungsanfälligkeit und einer großen Belastung, insbesondereder Gelenke. Mit die häufigsten Gelenkverletzungen und Überlastungsschäden finden sich im Profifußball [1].
Um solche Verletzungen und Überlastungsschäden zu vermeiden, werden präventive Ansätze und Programme immer wichtiger. Genauso bietet eine schnelle und exakte Diagnostik die Chance, Schäden sehr früh zu erkennen und optimal zu behandeln. Zusätzlich spielen gerade im Fußball wirtschaftliche Aspekte eine immer größere Rolle und die optimale Beurteilung und Einschätzung eines möglicherweise vorverletzten Gelenkes – insbesondere während eines Medizin-Checks – kann über Vertragslaufzeiten und manchmal sogar Transfers entscheiden.
MRT-Diagnostik von Knorpelschäden
Diagnostisches Mittel der Wahl ist hier die Magnet-Resonanz-Tomographie (MRT). Eine sehr genaue Gelenkbeurteilung ist möglich und neben Knochen, Bändern, Sehnen und Menisci, kann insbesondere der Gelenkknorpel beurteilt werden. Frühe Anzeichen eines Knorpelschadens sind Signalveränderungen im Zusammenhang mit Struktur- und Wassergehaltsänderungen im Knorpel. Bei zunehmender Schädigung sind Konturunregelmäßigkeiten der Knorpelober-fläche zu erkennen, die von oberflächlichen Fibrillationen bis zu tiefen Substanzdefekten reichen, zum Teil mit Beteiligung der subchondralen Region. Die bekanntesten Klassifizierungen dieser Schäden sind die Outerbridge Klassifikation [2] und im Weiteren die Einteilung der International Cartilage Repair Society (ICRS) [3]:
MRT Graduierung des Gelenkknorpels anhand der ICRS Klassifikation:

Um diese Diagnostik im MRT möglichst genau durchführen zu können, gibt es einige Voraussetzungen, die zu beachten sind:
- Wenn sich die Möglichkeit eröffnet, die MR Knorpelbildgebung auf einem Gerät mit einer höheren Feldstärke durchzuführen, sollte dies genutzt werden. Der Sprung von z. B. 1.0 Tesla auf 1.5 Tesla oder besser noch auf 3.0 Tesla kann die Qualität der MRT Messung und die Sensitivität und Spezifität signifikant erhöhen (und/oder die Untersuchungszeit deutlich reduzieren).
Gerade der sehr dünne Knorpelüberzug kann somit genauer dargestellt werden [4]. - Ähnliche Verbesserungen der Qualität einer MRT Untersuchung werden heute den dedizierten, anatomisch angepassten Mehrkanalspulen zugesprochen [5]. So sollte z. B. für eine optimale Kniebildgebung eine sogenannte „8-Kanal“ oder „16-Kanal“ Knie-Spule verwendet werden.
- Neben der Feldstärke und der Spule sind die Qualität und das Signal einer MRT Sequenz auch von den jeweiligen Einstellungen abhängig. Die diagnostische Qualität einer Sequenz wird besser, je dünner die Schichten und je höher die Ortsauflösung ist. Das Signal wiederum ist umso größer, je dicker die Schichten und je geringer die Ortsauflösung ist. Ein daraus resultierender wichtiger Faktor ist die Dauer einer Sequenz. Mit einer erhöhten Scan-Zeit kann mehr Signal gewonnen werden oder mehr Schichten können untersucht werden, d.h. mehr Anatomie kann abgedeckt werden oder die Region kann genauer und mit höherer Auflösung untersucht werden. Die daraus resultierenden längeren Untersuchungszeiten finden jedoch heute im klinischen Alltag kaum statt. Diese sind aber oft nötig, um Knorpelschäden in ausreichendem Maße beurteilen zu können.
- Somit muss, gerade bei jungen (Leistungs-) Sportlern mit Gelenkbeschwerden, unbedingt ein qualitativ hochwertiges MRT durchgeführt werden, um zu vermeiden, dass z.B. ein kleiner Knorpelschaden oder die Zeichen eines beginnenden Überlastungsschadens übersehen werden. Ebenso wichtig ist die Qualität der MRT Untersuchung während des Medizin-Checks, um auch hier eine genaue Analyse des gesamten Gelenkes zu gewährleisten.
Knorpelschäden im Profi-Fußball
In dem, vor allem im Fußball sehr häufig in Mitleidenschaft gezogenen Kniegelenk, zeigen sich sowohl akute Knorpelschäden (oft in Zusammenhang mit Bandverletzungen) als auch chronische Knorpeldefekte (häufig im Zusammenhang mit Meniskusschäden oder als Resultat chronischer Instabilität oder Achsfehlstellung) [6]. Die Häufigkeit dieser Verletzungen und folgender Knorpelveränderungen wird mit mindestens 36 % aller aktiven Spieler etwa doppelt so häufig angegeben im Vergleich zur normalen Bevölkerung [7]. Wobei andere Studien eine noch höhere Prävalenz von Knorpelschäden im Profi-Fußball beziffern. Wichtig zu wissen ist zusätzlich, dass auch bei völlig asymptomatischen Fußballprofis sehr häufig Knorpelveränderungen im Kniegelenk (z.B. im Rahmen eines Medizin-Checks) während eines MRTs auffallen [8].
Beurteilung akut versus chronisch
Die Unterscheidung, um welche Art von Knorpelschaden es sich handelt, also ob traumatisch bzw. akut oder chronisch, ist wünschenswert, kann jedoch durch das MRT oft nicht zweifelsfrei getroffen werden. Insbesondere weil häufig neue Verletzungen auf alte Vorschäden („neu auf alt“) treffen. Das Problem ist, dass die meisten Parameter wie z.B. ein Gelenkerguss sowohl akut als auch chronisch auftreten können. Ebenso kann das Knochenmarködem, respektive der sogenannte „Bone Bruise“ als frische Schädigung oder als chronisches Zeichen einer Überbelastung auftreten. Obwohl dieses „Knochenmarködem“ in der Literatur immer wieder untersucht wird und als eine signalreiche Veränderung T2-gewichteter Bilder im MRT bei unauffälligem Röntgenbild definiert ist, ist es auch mittels MRT bisher nicht möglich, zwischen akut und chronisch zu differenzieren. Morphologisch wird ein vermehrter Flüssigkeitsgehalt intra- und extrazellulär beschrieben [9]. Dennoch ist auch im MRT keine genauere pathophysiologische Beschreibung des Knochenmarködems möglich. Ähnlich, wenn auch nicht ganz so komplex, verhält es sich mit anderen Zeichen einer traumatischen, respektive chronischen Schädigung. Somit bleibt die Anamnese ein entscheidender Faktor, auch für die rein radiologische Beurteilung eines MRTs. Die Qualität des radiologischen Befundes wird für den überweisenden Sportarzt sicherlich besser, wenn die Anamnese mit angegeben wird. Eine möglichst gute Unterscheidung zwischen traumatischer und degenerativer Genese einer Gelenkschädigung ist somit nur in Zusammenschau der MRT Bilder, der Anamnese, des klinischen Befundes und (soweit verfügbar) des Vorbefundes möglich.
Prädiktive Beurteilung der Progression
Die Deutung dieser Schäden und vor allem die Einschätzung deren Progression während der kommenden Monate und Jahre, ist besonders herausfordernd. Insbesondere im Rahmen des Medizinchecks gewinnt diese Fragestellung an Bedeutung, da der aufnehmende Verein natürlich gerne wissen würde, wie lange der Spieler noch mit dem vorliegenden Knorpelschaden auf höchstem Niveau und ohne relevante Kompensationsverletzungen seine Leistung bringen kann. Der Spieler wiederum möchte natürlich möglichst ohne vollständige Arthrose seine Karriere beenden. Dies ist jedoch, wie die Literatur sehr klar demonstriert, sehr häufig nicht der Fall [10]. Allerdings ist auch die Erkenntnis, dass sich in Metaanalysen zeigt, dass bei 60 – 80 % aller ehemaligen Fußballprofis eine Osteoarthrose im Knie vorliegt, wichtig für die Beurteilung und Deutung der MRT Bilder während der Karriere. Die beste Variante, eine Progression zu beurteilen, ist sicherlich das Vorliegen longitudinaler Verlaufskontrollen mittels MRT. Wenn man z. B. rückblickend sieht, dass die chondrale Schädigung innerhalb der letzten 24 Monate kaum progredient war, ist (sofern keine neue Verletzung hinzukommt) auch in Zukunft nicht von einer raschen Verschlechterung auszugehen. Da gerade beim Medizincheck oft keine alten Aufnahmen vorliegen, muss man sich anderer Methoden und Überlegungen behelfen. Eine entscheidende Unterstützung können MRT Knie Scores liefern, wie z.B. der sogenannte „Whole Organ Knee MRI Score“ (WORMS) [11]. Da durch solche Scores eine Hilfe zur systematischen Evaluation des gesamten Kniegelenkes gegeben wird, kann sehr klar addiert werden, ob es sich z.B. nur um einen isolierten kleineren Knorpelschaden handelt oder um schon fortgeschrittene Schäden. Ebenso werden sekundäre Veränderungen, wie Osteophyten, Zysten und das oben beschriebene Knochenmarködem, erfasst. Die Summation dieser Veränderungen führt wiederum zu einer rascheren Progression [12].
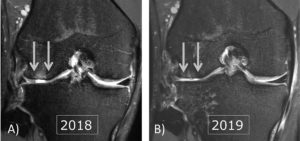
Wenn weitere Gelenkpathologien hinzukommen, wie Meniskusschäden, ligamentäre Instabilitäten oder stärkere Achsabweichungen, ergibt sich sehr häufig eine schnellere Progression des Knorpelschadens [13]. Wobei sehr klar die Meniskopathien im Vordergrund stehen. Insbesondere Veränderungen des Außenmeniskus können zu einer sehr raschen Verschlechterung des Gelenkstatus führen (Abb. 1). Natürlich ist der longitudinale Verlauf von Knorpelschäden im Profi-Fußball auch abhängig von anderen Parametern, wie insbesondere Alter und stattgehabten Vorverletzungen [14]. Hier ist die Anzahl an Vorverletzungen, noch deutlich mehr als das Alter, als negativer Prädiktor zu sehen. Eine sehr neue Methodik ist das sogenannte „Biochemische“ MRT, in dem bei Profi-Fußballspielern über eine Quantifizierung des Knorpelstoffwechsels Regionen erkannt werden können, die ein besonderes Risiko aufweisen, zukünftig einen strukturellen Knorpelschaden zu erleiden, respektive bei früher Schädigung eine schnellere Verschlechterung aufzuweisen [15, 16] (Abb. 2).

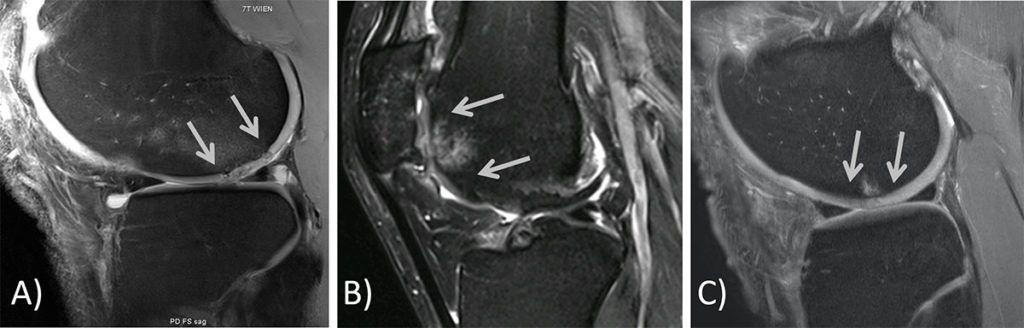
Post-operatives MRT
Ebenso wichtig ist die MRT-Beurteilung nach stattgehabter Operation des Kniegelenkes. Hier werden in der Abbildung 3 drei verschiedene Profi-Fußballspieler jeweils nach Mikrofrakturierung gezeigt. Empfohlene Intervalle sind hier 6, 12, 24 und 60 Monate post-operativ. Wobei hier besonders bei kurzen Follow-up Intervallen deutlich darauf hingewiesen werden muss, dass die Strukturen im MRT sehr häufig noch deutliche Signalveränderungen zeigen, die nicht unbedingt als schlechtes Zeichen zu werten sind. Somit gehört gerade die post-operative MRT Beurteilung und Deutung der Ergebnisse in die Hände von Experten auf diesem Gebiet. Auch nach der Rekonstruktion des vorderen Kreuzbandes spielen in der Verlaufsbeurteilung häufig die Knorpelschäden eine wichtigere Rolle als das Transplantat selbst. Immer ist natürlich die Kombination aus klinischer Beurteilung, Funktion, biomechanischer Testungen, Bildgebung und der Einschätzung des Spielers entscheidend.
Literatur
[1] Hawkins RD, Hulse MA, Wilkinson C, et al. The association foot- ball medical research programme: an audit of injuries in professional football. Br J Sports Med 2001;35:43–47.
[2] Outerbridge RE. The etiology of chondromalacia patellae. J Bone Joint Surg Br 1961;43-B:752-7.
[3] Mainil-Varlet P, Aigner T, Brittberg M, et al. Histological assessment of cartilage repair: a report by the Histology Endpoint Committee of the International Cartilage Repair Society (ICRS). J Bone Joint Surg Am 2003;85-A Suppl 2:45–57.
[4] Ramnath RR. 3T MR imaging of the musculoskeletal system (Part I): considerations, coils, and challenges. Magn Reson Imaging Clin N Am 2006;14:27–40.
[5] Link TM. MR imaging in osteoarthritis: hardware, coils, and sequences. Radiol Clin North Am 2009;47:617–32.
[6] Mithoefer K, Della Villa S. Return to Sports after Articular Cartilage Repair in the Football Player. Cartilage. 2012;3:57–62
[7] Flanigan DC, Harris JD, Trinh TQ, et al. Prevalence of chondral defects in athletes’ knees: a systematic review. Med Sci Sports Exerc 2010;42:1795–801.
[8] Walczak BE, McCulloch PC, Kang RW, et al. Abnormal findings on knee magnetic resonance imaging in asymptomatic NBA players. J Knee Surg 2008;21:27–33.
[9] Plenk H, Jr., Hofmann S, Eschberger J, Gstettner M, Kramer J, Schneider W, Engel A. Histomorphology and bone morphometry of the bone marrow edema syndrome of the hip. Clin Orthop Relat Res 1997:73-84.
[10] Kuijt MT, Inklaar H, Gouttebarge V, Frigs-Dresen MH. Knee and ankle osteoarthritits in former elite soccer players: a systematic review of the recent literature. J Sci Med Sport 2012;15:480-7.
[11] Peterfy CG, Guermazi A, Zaim S, Tirman PF, Miaux Y, White D, Kothari M, Lu Y, Fye K, Zhao S, Genant HK. Whole-Organ Magnetic Resonance Imaging Score (WORMS) of the knee in osteoarthritis. Osteoarthritis Cartilage. 2004 Mar;12(3):177-90
[12] Roemer FW, Hunter DJ, Crema MD, Kwoh CK, Ochoa-Albiztegui E, Guermazi A. An illustrative overview of semi-quantitative MRI scoring of knee osteoarthritis: lessons learned from longitudinal observational studies. Osteoarthritis Cartilage. 2016 Feb;24(2):274-89.
[13] Aune KT, Andrews JR, Dugas JR, et al. Return to play after partial lateral meniscectomy in National Football League Athletes. Am J Sports Med 2014;42:1865–72.
[14] Roemer FW, Jarraya M, Niu J, Duryea J, Lynch JA, Guermazi A. Knee joint subchondral bone structure alterations in active athletes: a cross-sectional case-control study. Osteoarthritis Cartilage. 2015 Dec;23(12):2184-2190.
[15] Joseph GB, McCulloch CE, Nevitt MC, Gersing AS, Schwaiger BJ, Kretzschmar M, Heilmeier U, Link TM. Medial femur T<sub>2</sub> Z-scores predict the probability of knee structural worsening over 4-8 years: Data from the osteoarthritis initiative. J Magn Reson Imaging. 2017 Oct;46(4):1128-1136.
[16] Schenk H, Simon D, Waldenmeier L, Evers C, Janka R, Welsch GH, Pachowsky ML.Regions at Risk in the Knee Joint of Young Professional Soccer Players: Longitudinal Evaluation of Early Cartilage Degeneration by Quantitative T2 Mapping in 3 T MRI. Cartilage. 2020 May 25.
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie und ärztlicher Leiter des UKE Athleticum am Universitätsklinikum Hamburg Eppendorf. Er hat seit 2021 eine Professur für Orthopädische Sportmedizin am UKE. Außerdem ist er leitender Mannschaftsarzt der HSV Fußball AG. Sein klinischer Fokus liegt im Bereich der regenerativen Knorpeltherapie, der Behandlung von Sportverletzungen und Überlastungsschäden. Prof. Welsch ist wiss. Beirat der sportärztezeitung.