Als berührungslose und nichtinvasive Messmethode erlaubt die Infrarot-Thermografie (IRT) durch die Erfassung der Wärmeabstrahlung der Haut (engl.: skin temperature, Tsk) physiologische Belastungsreaktionen in Echtzeit abzubilden [1, 2]. Dadurch kann die IRT einen Mehrwert zur individuellen Diagnostik bei Sportverletzungen, zur Belastungssteuerung und zur Quantifizierung der thermoregulatorischen und kardiovaskulären Adaptation bieten.
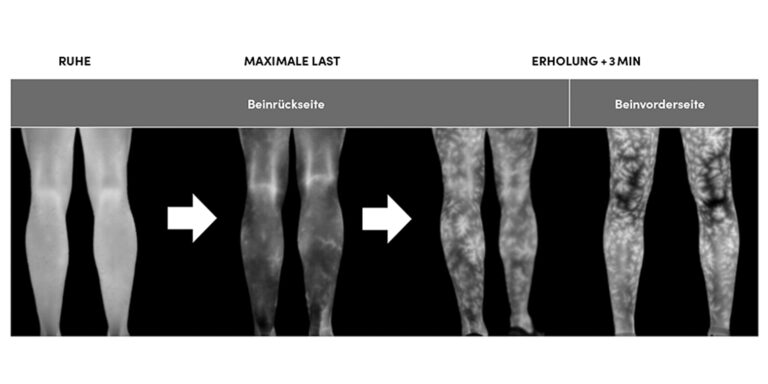
Der prominenteste Anwendungsbereich der IRT in der Sportmedizin ist die Detektion von Sportverletzungen und Entzündungsprozessen zur Unterstützung von Leistungssportlern [3]. Darüber hinaus wird der Nutzen der IRT in vielfältigen Anwendungsfeldern der Sportwissenschaft diskutiert [4]. Beispielsweise werden die Eigenschaften von Sporttextilien [5] und Sportgeräten [6] getestet oder die Objektivierung psychophysiologischer Zustände diskutiert [7]. Vor allem wird die Anwendung der IRT in Kernbereichen der Trainingswissenschaft wie Leistungsdiagnostik, körperliche Leistungsfähigkeit und Belastungssteuerung untersucht. Die Tsk wird dabei als vielversprechender prognostischer Marker zur Bestimmung individueller Beanspruchung unter thermoneutralen, kalten oder warmen Umgebungsbedingungen exploriert. Aufgrund des komplexen Zusammenspiels der Mechanismen zur kardiovaskulären und thermoregulatorischen akuten und langfristigen Adaptation, steigt das Interesse zur Anwendung der IRT zunehmend in der Leistungsphysiologie. Dabei geht es primär um die Anwendung der IRT zur Quantifizierung der individuellen akuten Belastungsreaktion während stufenförmigen kardiopulmonalen Belastungstests, kontinuierlichen und intervallförmigen Ausdauerbelastungen. Bemerkenswert ist, dass Clark et al. [8] bereits im Jahr 1974 Aspekte der Anwendung von IRT beim Laufen diskutierten, die auch heute noch von großem Forschungsinteresse sind. Während Ausdauerbelastungen liefert die IRT in Echtzeit Einblicke in die individuelle Beanspruchung [2, 9 – 13]. Charakteristisch ist das Erscheinen des Temperaturverteilungsmusters von kutanen arteriellen Perforansgefäßen über der gesamten Körperoberfläche [14] (Abb. 1).
IRT in der kardiopulmonalen Leistungsdiagnostik
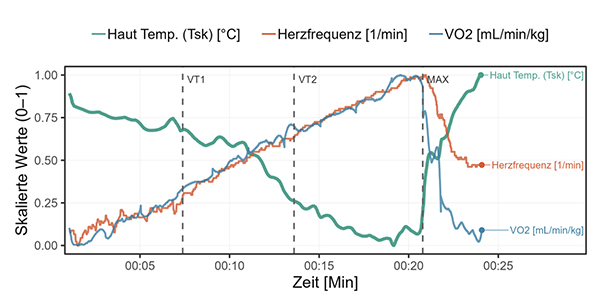
Während der kardiopulmonalen Leistungsdiagnostik (engl.: cardiopulmonary exercise testing, (CPET)) wird die IRT eingesetzt, um in Echtzeit die Dynamik zwischen steigender Belastung, sich verändernden leistungsphysiologischen Parametern und thermophysiologischen Prozessen zu untersuchen [15]. Hierbei zeigt sich, unabhängig von der Belastungsmodalität, ein initialer Abfall der Tsk mit dem Beginn der Belastung. Nach dem Abbruch der Belastung kommt es zu einem unmittelbaren Anstieg der Tsk, wobei sich das Muster der kutanen arteriellen Perforansgefäße großflächig ausprägt [15, 16]. Ein Hauptaugenmerk liegt daher in der Untersuchung von Zusammenhängen zwischen klassischen leistungsphysiologischen Parametern und der Tsk-Variation. Hierbei konnten von diversen Forschungsgruppen inverse Korrelationen mit der Herzfrequenz, der Sauerstoffaufnahme, der Laktatbildungsrate und dem respiratorischen Quotienten gefunden werden [15 – 19] (Abb. 2). Das Ausmaß dieser Zusammenhänge ist in hohem Maße von den ausgewählten Hautarealen abhängig [14].
Neuste Erkenntnisse zeigen, dass die Ausprägung dieses Musters während körperlicher Last einen Zusammenhang mit der kardiorespiratorischen Fitness aufweist [17, 20]. Auch Kapoor et al. [21] und Jastrzębska et al. [22] fanden signifikante Zusammenhänge zwischen aerober Ausdauerleistungsfähigkeit und der belastungsinduzierten Tsk-Variation. Komplexitätsbasierte Kennwerte wie die Entropie der Temperaturverteilung, vor allem im Brustbereich korrelieren teils stärker mit physiologischen Referenzgrößen als der Tsk-Mittelwert eines Hautareals [17]. Damit eignet sich laut Hu et al. 2025 [23] und Ciu et al. 2025 [24] das Temperaturverteilungsmuster zur Bestimmung und Überwachung der internen körperlichen Beanspruchung. Bestrebungen gibt es ebenso, die IRT zur nichtinvasiven Detektion von metabolischen Schwellen einzusetzen, die exakte Bestimmung oder das Identifizieren von Gesetzmäßigkeiten gestaltet sich aufgrund der hohen Individualität des thermophysiologischen Systems jedoch nach wie vor als Herausforderung [25].
IRT bei kontinuierlichen Ausdauerbelastungen
Bei Ultra-Ausdauerbelastungen wurde von Belinchón-deMiguel et al. [26] außerdem ein Zusammenhang der Tsk-Variation mit der physiologischen und biomechanischen Beanspruchung aufgezeigt. Cabizosu et al. [11] berichteten, dass die IRT akute metabolische Stressreaktionen und individuelle Anpassungsmechanismen beim leichtathletischen Gehen abbilden kann. Während hochintensiven Ruderbelastungen konnte beobachtet werden, dass deutliche Unterschiede zwischen den Tsk-Variationen des Ober- und Unterkörpers bestehen und somit die sportartspezifische lokale Beanspruchung deutlich wird [27]. Gleichermaßen konnte durch die Visualisierung der Tsk-Variationen muskelgruppenspezifische Beanspruchungsmuster während des Brustschwimmens [20] sowie Differenzen zwischen Schwimmern und Skilangläufern beobachtet werden, welche auf die unterschiedlichen physiologischen Anforderungen der Sportarten zurückzuführen sind [10]. Neben diesen konsistenten Forschungsergebnissen werden potenzielle Zusammenhänge zwischen Tsk-Variationen und Biomarkern muskulärer Schädigung [9] sowie der immunologischen Antwort [28] untersucht. Aufgrund zunehmend hoher Wettkampf-Temperaturen wird die IRT auch zur Analyse der thermoregulatorischen Anpassung während Ausdauerbelastungen unter Hitzestress eingesetzt [29].
Fortgeschrittene IRT-Analyse basierend auf tiefen neuronalen Netzen
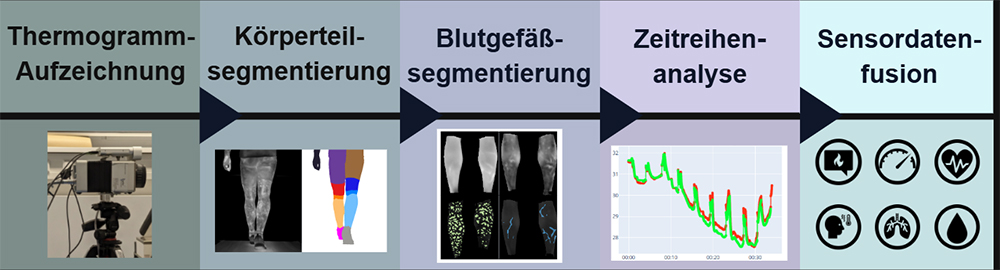
Um das volle Potenzial der IRT im Bewegungskontext auszuschöpfen, wird empfohlen, automatisierte und reproduzierbare Analysestrategien einzusetzen. Allerdings wird die Thermogrammanalyse in einschlägigen Forschungsarbeiten weitestgehend noch mit manuellen oder nicht näher spezifizierten Analyseverfahren durchgeführt [30]. In unserer Forschungsarbeit haben wir durch den Einsatz von tiefen neuronalen Netzen erstmals ein automatisiertes, reproduzierbares und zeitlich kontinuierliches Analyseverfahren zur Erfassung der Tsk und Detektion blutgefäßassoziierter-Temperaturverteilungsmuster während des Gehens, Laufens und Radfahrens entwickelt und evaluiert [31, 32].
Der zweistufige Prozess umfasst im ersten Schritt die Detektion der relevanten Körperteile und im zweiten Schritt die semantische Segmentierung der blutgefäßassoziierten Temperaturverteilungsmuster: kutane arterielle Perforansgefäße und oberflächliche Venen (Abb. 3). Dieses Verfahren ermöglicht eine effiziente, differenzierte und objektive Thermogrammanalyse.
Aktuelle Herausforderungen
Bei der Anwendung der IRT in der Leistungsphysiologie muss der Einfluss verschiedener Faktoren berücksichtigt werden [14, 33]. Die Tsk wird bspw. durch individuelle Faktoren wie Hautdurchblutung, Schweißbildung und das subkutane Gewebe beeinflusst. Daraus resultieren in leistungsphysiologischen Experimenten häufig inter- und intra-individuelle Unterschiede, was komplexe Modelle zur Dateninterpretation erfordert. Verfügbare annotierte umfangreiche Datensätze sind aktuell noch selten, was das effektive Training von Algorithmen erschwert. Die Datenerhebung unter standardisierten Belastungsszenarien ist mit erheblichem Aufwand verbunden und bedarf interdisziplinärer Kooperation.
Fazit und Handlungsempfehlung
Die IRT kann zu einem vielseitig einsetzbaren Messinstrument in der sportmedizinischen Praxis und Sportwissenshaft weiterentwickelt werden. Mögliche Anwendungsbereiche sind die unterstützende Diagnostik und das Therapiemonitoring von Sportverletzungen sowie die Belastungssteuerung. Darüber hinaus können individuelle akute und langfristige thermophysiologische und kardiovaskuläre Anpassungen im Zusammenhang mit der Ausdauerleistungsfähigkeit aufgezeigt werden. Maschinelle Lernverfahren sollten konsequent eingesetzt werden, um den Erkenntnisgewinn der IRT in der Leistungsphysiologie effektiv voranzutreiben.
Literatur
- Hillen B, López DA, Marzano-Felisattic JM, Sanchez-Jimenezc JL, Cibrián Ortiz de Andad RM, Nägele M, et al. Acute physiological responses to a pyramidal exercise protocol and the associations with cutaneous thermal radiation variation in different body areas. J Therm Biol. 2023.
- Rojas-Valverde D, Tomás-Carús P, Timón R, Batalha N, Sánchez-Ureña B, Gutiérrez-Vargas R, et al. Short-term skin temperature responses to endurance exercise: A systematic review of methods and future challenges in the use of infrared thermography. Life. 2021;11:1–27. https://doi.org/10.3390/life11121286.
- Fernández-Cuevas I, Arnáiz Lastras J, Escamilla Galindo V, Gómez Carmona P. Infrared Thermography for Injury Risk Detection, Return to Play and Recovery Individualization in Sports. In: Application of Infrared Thermography in Sports Science. Cham: Springer Nature Switzerland; 2025. p. 113–61. https://doi.org/10.1007/978-3-031-93311-0_5.
- Quesada JIP. Application of Infrared Thermography in Sports Science. Cham: Springer International Publishing; 2017. https://doi.org/10.1007/978-3-319-47410-6.
- Havenith G, Fournet D. Assessment of Sports Garments Using Infrared Thermography. In: Application of Infrared Thermography in Sports Science. Cham: Springer Nature Switzerland; 2025. p. 291–319. https://doi.org/10.1007/978-3-031-93311-0_11.
- Priego Quesada JI, Carpes FP. Application of Infrared Thermography in the Assessment of Sport Equipment. In: Materials in Sports Equipment. Elsevier; 2019. p. 37–69. https://doi.org/10.1016/B978-0-08-102582-6.00002-2.
- Formenti D, Merla A. Infrared Thermography: A Possible Role in Psychophysiology of Sport? 2017. p. 211–34. https://doi.org/10.1007/978-3-319-47410-6_9.
- Clark RP, Mullan BJ, Pugh GC. Proceedings: Colour thermography in running. J Physiol. 1974;239:81P-82P.
- Masur L, Brand F, Düking P. Response of infrared thermography related parameters to (non-)sport specific exercise and relationship with internal load parameters in individual and team sport athletes—a systematic review. Front Sports Act Living. 2024;6. https://doi.org/10.3389/fspor.2024.1479608.
- Drzazga Z, Binek M, Pokora I, Sadowska-Krępa E. A preliminary study on infrared thermal imaging of cross-country skiers and swimmers subjected to endurance exercise. J Therm Anal Calorim. 2018;134:701–10. https://doi.org/10.1007/s10973-018-7311-y.
- Cabizosu A, Marín-Pagan C, Alcaraz PE, Martínez-Noguera FJ. Infrared Thermography Sensor in the Analysis of Acute Metabolic Stress Response during Race Walking Competition. Biosensors (Basel). 2024;14:478. https://doi.org/10.3390/bios14100478.
- Tanda G. The use of infrared thermography to detect the skin temperature response to physical activity. J Phys Conf Ser. 2015;655:012062. https://doi.org/10.1088/1742-6596/655/1/012062.
- Jones TW, Shillabeer BC, Cardinale M. Skin Temperature, Training Load, and Subjective Muscle Soreness in Junior Endurance Athletes: A Case Study. Int J Sports Physiol Perform. 2020;15:1349–52. https://doi.org/10.1123/ijspp.2019-0748.
- Hillen B, Pfirrmann D, Nägele M, Simon P. Infrared Thermography in Exercise Physiology: The Dawning of Exercise Radiomics. Sports Medicine. 2020;50:263–82. https://doi.org/10.1007/s40279-019-01210-w.
- Hillen B, Andrés López D, Pfirrmann D, Neuberger EW, Mertinat K, Nägele M, et al. An exploratory, intra- and interindividual comparison of the deep neural network automatically measured calf surface radiation temperature during cardiopulmonary running and cycling exercise testing: A preliminary study. J Therm Biol. 2023;113:103498. https://doi.org/10.1016/j.jtherbio.2023.103498.
- Tanda G. Total body skin temperature of runners during treadmill exercise: A pilot study. J Therm Anal Calorim. 2018;131:1967–77. https://doi.org/10.1007/s10973-017-6634-4.
- Bogomilsky S, Hoffer O, Shalmon G, Scheinowitz M. Preliminary study of thermal density distribution and entropy analysis during cycling exercise stress test using infrared thermography. Sci Rep. 2022;:1–7. https://doi.org/10.1038/s41598-022-18233-5.
- Korman P, Kusy K, Straburzyńska-Lupa A, Kantanista A, Quintana MS, Zieliński J. Response of Skin Temperature, Blood Ammonia and Lactate during Incremental Exercise until Exhaustion in Elite Athletes. 14:2237. https://doi.org/10.1038/s41598-024-52374-z.
- Masur L, Willenbockel HF, Cordes T, Sperlich B, Düking P. Detection of activated perforasome patterns and the correlation with acute internal load parameters during and following incremental cycling. Eur J Appl Physiol. 2025. https://doi.org/10.1007/s00421-025-05943-7.
- Novotny J, Rybarova S, Zacha D, Bernacikova M, Ramadan WA. The influence of breaststroke swimming on the muscle activity of young men in thermographic imaging. Acta Bioeng Biomech. 2015;17:121–9. https://doi.org/10.5277/ABB-00105-2014-03.
- Kapoor M, Vasdev V, Singh RK, Jaipurkar R, Sikri G. Relationship between aerobic fitness and lower limb skin temperature during cycling exercise testing among well-trained athletes and nonathletes: a cross-sectional study. Med J Armed Forces India. 2023;79:S165–74. https://doi.org/10.1016/j.mjafi.2022.04.017.
- Jastrzębska AD, Hebisz R, Hebisz P. Temporal Skin Temperature as an Indicator of Cardiorespiratory Fitness Assessed with Selected Methods. Biology (Basel). 2022;11:948. https://doi.org/10.3390/biology11070948.
- Hu C, Du N, Liu Z, Song Y. Can Infrared Thermal Imaging Reflect Exercise Load? An Incremental Cycling Exercise Study. Bioengineering. 2025;12:280. https://doi.org/10.3390/bioengineering12030280.
- Cui S, Du N, Liu Z, Hu C. Dynamic correlation between chest temperature entropy and physiological load indicators, and excess post-exercise oxygen consumption during incremental cycling exercise. Front Physiol. 2025;16. https://doi.org/10.3389/fphys.2025.1631729.
- Zeng X, Tang C, Deng Y, Zhang Y, Shi L. Skin temperature thresholds: A novel non-invasive potential tool for estimating ventilatory thresholds. J Therm Biol. 2025;133:104256. https://doi.org/10.1016/j.jtherbio.2025.104256.
- Belinchón-deMiguel P, Ramos-Campo DJ, Clemente-Suárez VJ. Physiological, Biomechanical, and Thermographic Responses in Male Athletes during an Ultra-Endurance Race. Applied Sciences. 2024;14:6511. https://doi.org/10.3390/app14156511.
- Silva AG da, Albuquerque MR, Brito CJ, Stroppa GM, Oliveira SAF, Sillero-Quintana M, et al. Effect of Whole-, Upper-, and Lower-Body High-Intensity Rowing Exercise on Skin Temperature Measured by Thermography. Res Q Exerc Sport. 2023;94:226–36. https://doi.org/10.1080/02701367.2021.1964696.
- Brito CJ, Moreira DG, Ferreira JJ, Díaz-de-Durana AL, Miarka B, Marins JCB, et al. Immune Response Related With Skin Thermal Pattern in Judokas: A New Application for Infrared Thermography? J Strength Cond Res. 2020;34:2886–94. https://doi.org/10.1519/JSC.0000000000002672.
- Périard JD, Caillaud C, Thompson MW. The role of aerobic fitness and exercise intensity on endurance performance in uncompensable heat stress conditions. Eur J Appl Physiol. 2012;112:1989–99. https://doi.org/10.1007/s00421-011-2165-z.
- Perpetuini D, Formenti D, Cardone D, Filippini C, Merla A. Regions of interest selection and thermal imaging data analysis in sports and exercise science: a narrative review. Physiol Meas. 2021;42:08TR01. https://doi.org/10.1088/1361-6579/ac0fbd.
- Hillen B, Lopez DA, Schomer E, Nagele M, Simon P. Towards Exercise Radiomics: Deep Neural Network-Based Automatic Analysis of Thermal Images Captured During Exercise. IEEE J Biomed Health Inform. 2022;26:4530–40. https://doi.org/10.1109/JBHI.2022.3186530.
- Andrés López D, Hillen B, Nägele M, Simon P, Schömer E. ThermoNet: advanced deep neural network-based thermogram processing pipeline for automatic time series analysis of specific skin areas in moving legs. J Therm Anal Calorim. 2024;149:11337–48. https://doi.org/10.1007/s10973-024-13625-3.
- Fernández-Cuevas I, Bouzas Marins JC, Arnáiz Lastras J, Gómez Carmona PM, Piñonosa Cano S, García-Concepción MÁ, et al. Classification of factors influencing the use of infrared thermography in humans: A review. Infrared Phys Technol. 2015;71:28–55. https://doi.org/10.1016/j.infrared.2015.02.007.
Autoren
ist Sportwissenschaftler mit Schwerpunkt Sportmedizin, Prävention & Rehabilitation. Er ist Leiter der Arbeitsgruppe „Gesundheitsmanagement & Prävention“ am Institut für Arbeits-, Sozial- und Umweltmedizin der Universitätsmedizin der JGU Mainz.
(Stand 2025)
, M.SC., ist Sportwissenschaftler in der Abteilung Sportmedizin, Prävention & Rehabilitation am Institut für Sportwissenschaften der JGU Mainz. Laufende Promotion zu den Themenschwerpunkten Infrarot-Thermografie sowie postvirale Syndrome.
(Stand 2025)
, M.SC. , ist Sportwissenschaftler in der Abteilung Sportmedizin, Prävention & Rehabilitation am Institut für Sportwissenschaften der JGU Mainz. Laufende Promotion im Themenschwerpunkt Infrarot-Thermografie & Athletiktrainer am OSP Rheinlandpfalz/Saarland.
(Stand 2025)
ist wissenschaftlicher Mitarbeiter in der Arbeitsgruppe Computational Geometry, Institut für Informatik, JGU Mainz. Praxisnahe Forschung in medizinischer Bildverarbeitung (Computer Vision) von Thermografiebildern mit Deep Learning und KI Methoden.
(Stand 2025)
ist seit 2009 Leiter der Abteilung für Sportmedizin an der JGU Mainz. Forschungsschwerpunkte: Molekulare Leistungsphysiologie, Belastungsimmunologie und die telemedizinische Sportmedizin.
(Stand 2025)