Die Laterale Epikondylopathie des Ellenbogens ist eine der häufigsten Sehnenüberlastungserkrankungen und verursacht erhebliche Funktionseinschränkungen bei Sportlern und Berufsgruppen mit wiederholter Greif-/Druckbelastung. Klinische Manifestationen sind lokalisierte laterale Ellenbogenschmerzen bei Belastung, reproduzierbar
bei Resistenztests (z. B. Maudsley-Test) [1, 2].
Konservative Therapieoptionen umfassen Activity-modification, Physiotherapie (exzentrisches Training), Orthesen, NSAR, Kortikosteroidinjektionen, Stoßwellentherapie sowie zunehmend biologische Verfahren wie PRP [3, 4]. Trotz weitverbreiteter Anwendung bleibt die optimale Therapie für viele Patienten kontrovers; die Evidenz zu PRP-Therapien ist heterogen und erfordert eine kritische Synthese. Ergänzende Verfahren wie ultraschall-gestützte Injektionen zur Verbesserung der Zielgenauigkeit und lokale Kryotherapie zur symptomatischen Unterstützung erweisen sich als sinnvoll und werden zunehmend eingesetzt. Aktuelle histopathologische Untersuchungen zeigen, dass es sich bei der chronischen lateralen Epikondylopathie überwiegend um eine degenerative Tendinose mit kollagener Desorganisation, Zellen mit myofibroblastären Veränderungen, erhöhtem proteolytischem Metabolismus und Neovaskularisation handelt und nicht um eine klassische akute Entzündung [5 – 7]. Dieses Verständnis erklärt, weshalb rein antiinflammatorische Maßnahmen wie Kortikosteroide zwar kurzfristig Schmerzen und Entzündungssymptome lindern, langfristig jedoch keine strukturelle Heilung bewirken und mit Rezidiven assoziiert sein können. Biologische Therapien wie PRP enthalten Wachstumsfaktoren (PDGF, TGF-β, VEGF u. a.), die Zellproliferation, Angiogenese und Kollagensynthese modulieren können. Daher resultiert die rationale Anwendung bei degenerativen Sehnenveränderungen [8, 9]. Diese biologischen Effekte hängen jedoch stark von der Plättchenkonzentration, der Vorbereitung, der Aktivierung und dem Volumen des eingesetzten Präparats sowie der Art der Anwendung ab.
PRP ist nicht gleich PRP
In der klinischen Praxis werden verschiedene autologe Blutderivate häufig unter dem Sammelbegriff „PRP“ zusammengefasst. Tatsächlich unterscheiden sich diese Präparate jedoch deutlich hinsichtlich Thrombozytenkonzentration, Leukozytenanteil und biologischer Wirkung. Für die Therapie der Epikondylitis sind insbesondere drei Aspekte relevant:
- Höhe und Reproduzierbarkeit der Thrombozytenkonzentration
- Anteil der Leukozyten
- Art der Applikation
Studien zeigen, dass für einen therapeutischen Effekt eine Thrombozytenkonzentration von etwa dem drei- bis fünffachen des Ausgangswertes erforderlich ist [10]. Darüber hinaus erlauben moderne Aufbereitungssysteme heute eine differenzierte Gewinnung definierter Plasmafraktionen und somit eine indikationsangepasste Therapie.
Autologes Plättchenkonzentrat (APC) versus klassisches PRP (single-spin)
Durch eine zweite Zentrifugation kann das PRP aufkonzentriert werden – je nach Therapieziel in einer Leukozyten-armen oder in der Leukozyten-reichen Variante. Dies ist beispielsweise automatisiert mit dem IMPACT®-System (Plasmaconcept AG) möglich. Die Thrombozyten sind dann in einer geringen Menge Plasma gelöst. Das autologe Plättchenkonzentrat (APC) stellt somit eine PRP-Variante dar und zeichnet sich im Vergleich durch ein geringeres Volumen (ca.1 ml) aus. Das Konzentrat kann somit gezielt in das defekte Sehnengewebe injiziert werden.
Leukozytenarmes versus leukozytenreiches APC
Ein klinisch entscheidender Unterschied besteht zudem im Leukozytengehalt des PRP/APC.
Leukozytenarmes PRP (LP-PRP / APC):
- geringe postinterventionelle Schmerzreaktion
- geringe inflammatorische Aktivierung
- primär regenerativer Effekt
Leukozytenreiches PRP (LR-PRP / APC):
- bewusst stärkere initiale Entzündungsreaktion
- häufig intensivere postinjektionsbedingte Schmerzen
- Reaktivierung biologisch inaktiver Sehnenareale
Die beiden Präparate unterscheiden sich deutlich in ihrem kurzfristigen Nebenwirkungsprofil und sollten daher differenziert eingesetzt werden.
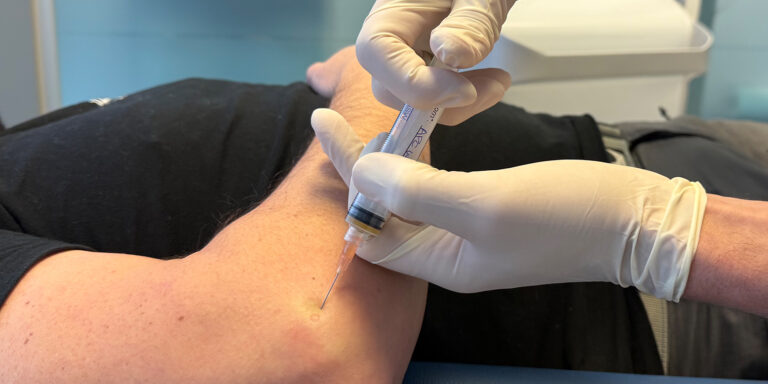
Ultraschall-gestützte Injektionstechnik und Kryotherapie
Studien zeigen, dass bildgestützte Injektionen (Ultraschall) die Treffsicherheit gegenüber palpationsgesteuerten Injektionen erhöhen [11]. Bei degenerativen Tendinopathien ist eine präzise Platzierung in die hypoechogene, degenerative Zone wichtig, um die lokale biologische Wirkung zu maximieren und unnötige Schädigung gesunder Strukturen zu vermeiden. Ultraschall erlaubt außerdem die Dokumentation der pathologischen Befunde. Neuroreflektorische lokale Kryotherapie zielt durch Kälteeinwirkung auf die Reduktion von Schmerz, Ödem und neuromuskulärer Übererregbarkeit ab. In der Rehabilitation kann Kälte helfen, Schmerzspitzen post-invasiv oder post-belastend zu dämpfen und dadurch die Adhärenz an Rehaübungen zu erhöhen [12, 13].
Aktuelle Studie
Aktuell führen wir eine klinische, randomisierte Studie durch, in der die Wirksamkeit der PRP- / APC-Therapie bei Epikondylopathie mit einer standardisierten physiotherapeutischen Behandlung verglichen wird. Das Ziel besteht darin, die therapeutischen Effekte dieser Behandlungsansätze systematisch zu evaluieren und deren Einfluss auf Schmerz und Funktion zu beurteilen. Die Idee ist, intra- und peritendinös ein Präparat mit geringem Volumen, nämlich das Plättchenkonzentrat (APC) zu verwenden. Bei chronischen (> 6 Monate) und therapieresistenten Verläufen empfehlen wir außerdem die initiale Behandlung mit leukozytenreichem APC, um durch die gezielte Entzündungsreaktion die Heilungskaskade erneut zu initiieren. Patienten sollten vorab über eine mögliche initiale Schmerzverstärkung aufgeklärt werden. Wir achten auf ein streng standardisiertes Behandlungskonzept. Die Intervention erfolgt nach einem festen Infiltrationsschema:
- Ausrüstung Sonographie: Hochfrequente Linearsonde (10 – 18 MHz). Sterile Abdeckung. Mit dem Ultraschall wird die Defektzone der Sehne dargestellt und markiert
- Patientenlagerung: Sitzend oder halbliegend, Ellenbogen leicht gebeugt (ca. 70 – 90°), Unterarm in Neutral- oder leichter Supinationsstellung
- Sonographische Untersuchung: Längs- und Queransichten der lateralen Epicondylus-Region; Identifikation der degenerativen Zone (hypoechogene Areale) und ggf. Neovaskularisation (Doppler)
- Kryotherapie: Neuroreflektorische Kryotherapie wirkt in erster Linie schmerzlindernd und verbessert dadurch die Compliance der Patienten
- Injektionstechnik: Injektionsrichtung von distal nach proximal. Ziel: intratendinöse Platzierung in die degenerative Zone oder peritendinöse Applikation abhängig von Befund und Präparat. Nadeln 22 – 25 G sind praktikabel. Langsame Injektion
- Volumen und Anzahl: APC mit 1 ml Volumen. 3 x im Wochenabstand
- Begleitmaßnahmen: Kein Einsatz von Lokalanästhetika intra-tendinös (können Zellen und Wachstumsfaktoren beeinflussen); postinjektorisch 24 – 48 h Schonung, gefolgt von strukturiertem exzentrischen Reha-Programm. Dokumentation mit Bildprotokoll
Die Auswertung erfolgt anhand klinischer Kontrollen, Sonographie, NRS, DASH und PRTEE-Score. Die Tendenz zeigt, dass sich sowohl mittelfristig als auch längerfristig eine Besserung in Bezug auf Schmerz und Funktionalität unter PRP-/APC-Therapie zeigt. Dies deckt sich mit der aktuellen Studienlage.
Fazit für die sportmedizinische Praxis
Bei Epikondylitis stellen autologe Blutderivate eine effektive Ergänzung der konservativen Therapie dar – vorausgesetzt, sie werden standardisiert, differenziert und bildgebend gesteuert eingesetzt. Leukozytenarmes APC bzw. PRP eignet sich besonders für die gezielte intratendinöse Regeneration. Leukozytenreiches APC bzw. PRP bleibt chronischen, biologisch inaktiven Verläufen vorbehalten. Die Kombination aus sonographischer Defektdarstellung, serieller Injektion (3 – 5 Anwendungen), gezielter kryotherapeutischer Vorbehandlung und strukturierter Nachbehandlung ist entscheidend für reproduzierbare klinische Ergebnisse.
Literatur
- Allander E. Prevalence, incidence, and remission rates of some common rheumatic diseases or syndromes. Scand J Rheumatol. 1974;3(3):145-53. doi: 10.3109/03009747409097141. PMID: 4428194.
- Walker-Bone K, Palmer KT, Reading I, Coggon D, Cooper C. Prevalence and impact of musculoskeletal disorders of the upper limb in the general population. Arthritis Rheum. 2004 Aug 15;51(4):642-51. doi: 10.1002/art.20535. PMID: 15334439.
- S2k- Leitlinie Epicodylopathia radialis humeri, Leitlienie der deutschen Gesellschaft für Orthopädie und orthopädische Chirurgie, AWMF Registernummer: 033-019
- Johnson GW, Cadwallader K, Scheffel SB, Epperly TD. Treatment of lateral epicondylitis. Am Fam Physician. 2007 Sep 15;76(6):843-8. PMID: 17910298.
- Hügele T at al. Zell –und Molekularbiologische Abläufe bei der Heilung von Sehnenverletzungen Schweizer Zeitschrift für Sportmedizin und Sporttraumatologie 2012
- Doran A, Gresham GA, Rushton N, Watson C. Tennis elbow. A clinicopathologic study of 22 cases followed for 2 years. Acta Orthop Scand. 1990 Dec;61(6):535-8. doi: 10.3109/17453679008993577. PMID: 2149254.
- Nirschl RP, Ashman ES. Elbow tendinopathy: tennis elbow. Clin Sports Med. 2003 Oct;22(4):813-36. doi: 10.1016/s0278-5919(03)00051-6. PMID: 14560549.
- Dohan Ehrenfest DM, Rasmusson L, Albrektsson T. Classification of platelet concentrates: from pure platelet-rich plasma (P-PRP) to leucocyte- and platelet-rich fibrin (L-PRF). Trends Biotechnol. 2009 Mar;27(3):158-67. doi: 10.1016/j.tibtech.2008.11.009. Epub 2009 Jan 31. PMID: 19187989.
- Peerbooms JC, Sluimer J, Bruijn DJ, Gosens T. Positive effect of an autologous platelet concentrate in lateral epicondylitis in a double-blind randomized controlled trial: platelet-rich plasma versus corticosteroid injection with a 1-year follow-up. Am J Sports Med.2010;38(2):255–262.
- Marx RE, Carlson ER, Eichstaedt RM, Schimmele SR, Strauss JE, Georgeff KR. Platelet-rich plasma: Growth factor enhancement for bone grafts. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1998 Jun;85(6):638-46. doi: 10.1016/s1079-2104(98)90029-4. PMID: 9638695.
- Masiello F, Pati I, Veropalumbo E, Pupella S, Cruciani M, De Angelis V. Ultrasound-guided injection of platelet-rich plasma for tendinopathies: a systematic review and meta-analysis. Blood Transfus. 2023 Mar;21(2):119-136. doi: 10.2450/2022.0087-22. Epub 2022 Oct 17. PMID: 36346880; PMCID: PMC10072988
- Richer N, et al. Management of Chronic Lateral Epicondylitis With Manual Therapy and Cryostimulation: A Pilot Study. [Journal]
- Kawa M, et al. Local cryotherapy in tennis elbow (lateral epicondylitis). Baltic Journal of Sport & Health Sciences.
Autoren
» Fachärztin für Orthopädie und Unfallchirurgie, Zusatzbezeichnung Manuelle Therapie
» Praxis Orthopädie am Stiglmaierplatz (MOVE MVZ) München
» Forschungsprojekt: PRP bei Epicondylopathia humeri radialis im Vergleich zur konservativen Therapie
(Stand 2026)
» Facharzt für Orthopädie und Unfallchirurgie
» Praxis Orthopädie am Stiglmaierplatz (MOVE MVZ) München
» Ärztlicher Betreuer Volleyballteam MTV München und Betreuung Olympiastützpunkt Bayern
(Stand 2026)
» Facharzt für Orthopädie und Unfallchirurgie, Zusatzbezeichnung Sportmedizin
» Praxis Orthopädie am Stiglmaierplatz (MOVE MVZ) München
» Mitglied der Fachgesellschaften AGA, DVSE und ESSKA
(Stand 2026)