In unserer leistungsorientierten Gesellschaft können wir uns häufig einen längeren Ausfall nicht leisten. Eine Erkrankung oder Verletzung muss kurzfristig überwunden werden, damit wir schnell wieder einsatzbereit sind. Dies gilt für den Leistungssport, aber auch im Beruf, vor allem wenn jemand in einer Führungsposition tätig ist.
Ein Bandscheibenvorfall ist häufig ein Akutereignis, das den Patienten plötzlich aus dem Alltag reißt. Die Jahresprävalenz lumbaler Bandscheibenvorfälle liegt in den westlichen Industrieländern im Durchschnitt zwischen 1 und 2,5 %, zeigt aber eine deutliche Altersabhängigkeit mit einem Gipfel zwischen dem 30. Und 50. Lebensjahr. Die Lebenszeitprävalenz bei 45- bis 55-Jährigen beträgt über 20 %, d. h. ca. jeder Fünfte in dieser Gruppe wird einen Bandscheibenvorfall erleiden [1]. Bei einem Bandscheibenvorfall reißt der äußere Faserring und Teile des Gallertkerns gelangen in den Wirbelkanal. Dadurch kann Druck auf den Spinalnerven ausgeübt und eine Entzündungsreaktion ausgelöst werden, die Immunzellen anlockt und dann allmählich den Bandscheibenvorfall auflöst. Dieser Prozess dauert ca. sechs bis zwölf Wochen und hat eine Heilungschance von ca. 80 %. Da Entzündung und Druck auf den Nerven zu Schmerzen führen, richtet sich die konservative Therapie in erster Linie auf die Beseitigung von Schmerzen, um dem Körper Zeit zu geben, das Problem selbst zu lösen. Es können aber auch Gefühlsstörungen und Lähmungen auftreten, die ein frühzeitiges operatives Eingreifen erfordern.
In der Akutphase kommen Schmerzmedikamente, bzw. Bildwandler- oder CT-gestützte periradikuläre oder epidurale Injektionen zum Einsatz, aber auch Muskelrelaxantien, Wärmeapplikation, Traktion und Stufenlagerung. Bei undulierendem Verlauf, fehlender linearer Besserung oder gar Verschlechterung unter konservativer Therapie sollte zeitnah ein Strategiewechsel in Erwägung gezogen werden. Will man den Heilungsprozess verkürzen oder Folgen wie Lähmungen vermeiden, so ergibt sich die Frage einer Operation.
Historie der Bandscheibenchirurgie
Die Bandscheibenchirurgie hat im Lauf der Zeit eine dramatische Entwicklung durchlaufen. Dabei haben zwei Dinge eine entscheidende Rolle gespielt: erstens Licht und zweitens Vergrößerung. Beim Licht ist es entscheidend, es auch an die richtige Stelle zu bringen. Normale OP-Lampen leuchten gut die Oberfläche aus, aber schlecht die Tiefe. Dies wurde verbessert durch Stirnlampen und Lupenbrille und optimiert durch das Mikroskop. Aber auch das Mikroskop hat die Lichtquelle außen und das Licht gelangt durch einen Schacht in das eigentliche OP-Feld. Dies macht es schwierig, jeden Winkel auszuleuchten. Nur das Endoskop schafft es, das Licht direkt und verlustfrei in die Tiefe zu bringen und somit eine optimale Ausleuchtung jeden Winkels ohne die Spur eines Schattens. Daneben bietet das Endoskop ein Weitwinkel, den gewünschten Vergrößerungsfaktor und die entsprechende Tiefenschärfe, womit die operative Sicht wesentlich verbessert wurde. Dadurch konnte der Hautschnitt und der operative Zugang minimiert werden, von 6 – 7 cm in der offenen Technik bis auf 5 – 8 mm in der Endoskopie. Des Weiteren hat die Entwicklung der Monitore die operative Sicherheit erhöht, indem es die Schärfe und Detailtreue wesentlich verbessert hat. Heutzutage werde 4K-Endoskope und Monitore eingesetzt mit höchster Schärfe und Farbbrillanz.
Technik der endoskopischen Bandscheibenchirurgie
Die endoskopische Bandscheibenoperation ist eine innovative und elegante Technik. Sie vermeidet größere Hautschnitte, das Abschieben von Muskulatur und größere Wegnahme von Knochen- und Gelenkanteilen. Bei der endoskopischen Bandscheibenoperation wird an der Lendenwirbelsäule über eine 8 mm große Hülse und ein Endoskop mit einem 4,1 mm großen Arbeitskanal die gesamte Operation durchgeführt [2]. Dadurch ist die vollständige Entfernung fast aller Bandscheibenvorfälle möglich und es verbleibt eine kaum sichtbare Narbe. Auch gibt es fast keine Vernarbungen innerhalb des Wirbelkanals, sodass das Risiko des sogenannten Postdiskektomie-Syndroms deutlich geringer ist als bei konventionellen „offenen“ oder „mikrochirurgischen“ Operationen. An der Halswirbelsäule können sogar noch kleinere Endoskope eingesetzt werden, da auch die Bandscheibenvorfälle kleiner sind. Die Hülse ist 6,9 mm und das Endoskop hat einen Arbeitskanal von 3,1 mm [3]. Es gibt prinzipiell drei Vorgehensweisen in der endoskopischen Bandscheibenchirurgie (Abb. 1):

- Der interlaminäre Zugang von oben durch den Wirbelkanal.
- Der laterale transforaminale Zugang, streng von der Seite, parallel zum hinteren Längsband durch das Neuroforamen (Abb. 2).
- Der posterolaterale transforaminale Zugang von schräg durch das Neuroforamen.
Welche Methode im Einzelfall zu Anwendung kommt, entscheidet der Operateur in Abhängigkeit von der Lokalisation des Bandscheibenvorfalls und den anatomischen Gegebenheiten. Der interlaminäre Zugang ist universell und am meisten verbreitet. Er ist für paramedian gelegene, nach kranial oder kaudal sequestrierte Bandscheibenvorfälle geeignet (Abb. 3). Der Zugang ist an allen Wirbelsäulenabschnitten möglich. Wenn das so genannte interlaminäre Fenster zu klein ist, dann kann dieses endoskopisch erweitert werden. Dazu stehen verschiedene Fräsen und Stanzen zur Verfügung. Der laterale transforaminale Zugang erlaubt ein Operieren unmittelbar unter dem hinteren Längsband. Deshalb ist er für medial gelegene Bandscheibenvorfälle gut geeignet, die häufig starke Rückenschmerzen ohne Schmerzen in den Beinen verursachen. Das hintere Längsband bleibt dabei intakt. Wenn man sehr flach unter dem hinteren Längsband bleibt, kann man sich sogar bis zur Gegenseite vorarbeiten. Es können aber auch laterale bis intraforaminale Bandscheibenvorfälle gut über diesen Zugang erreicht werden. Dazu kann das Foramen etwas aufgefräst oder das hintere Längsband inzidiert werden. Auch nach caudal sequestrierte Bandscheibenvorfälle können so entfernt werden. Dieser Zugang ist besonders für Vorfälle in Höhe LWK 4/5 und 3/4 geeignet. In Höhe LWK 5/SWK1 stört das Becken und oberhalb von LWK 3/4 kann es Probleme mit der Niere geben. Im Bereich der Brustwirbelsäule (BWS) ist der Zugang eingeschränkt auch möglich, erfordert aber sehr viel Erfahrung, da man extrapleural vorgehen muss. An der Halswirbelsäule (HWS) findet der Zugang keine Anwendung. Für intra- oder extraforaminale Bandscheibenvorfälle ist der posterolaterale transforaminale Zugang geeignet. Dabei ist der Weg zum Neuroforamen von schräg oben (ca. 45°). Dadurch ist das Arbeitsfeld etwas eingeengt, insbesondere kann man schwer mittige Bandscheibenvorfälle erreichen. Der Zugang findet sowohl an der Lendenwirbelsäule (LWS) aber auch an der BWS Anwendung (Abb. 4). Auch hier besteht die Möglichkeit, durch endoskopische Erweiterung des Neuroforamens das Operationsgebiet zu vergrößern. Die transforaminalen Zugänge weisen gegenüber dem interlaminären Zugang mehr Einschränkungen aufgrund der anatomischen Gegebenheiten auf, zeigen aber gleichzeitig die beste Gewebeschonung, da der Wirbelkanal nicht eröffnet werden muss. Das Verhältnis vom transforaminalen zum interlaminären Vorgehen liegt bei ca. 1 zu 2 – 3.
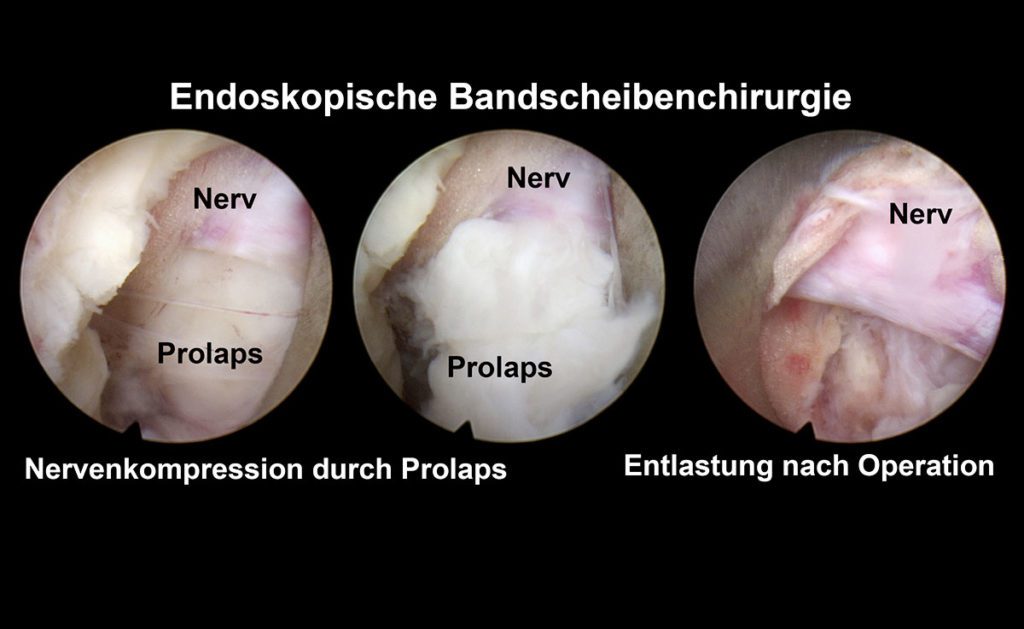

Fazit: Vorteile der endoskopischen Bandscheibenchirurgie
- kleine Hautinzision und ein atraumatischer Zugang ohne wesentlichen Stabilitätsverlust
- permanente Spülung des OP-Gebiets und damit ein Auswaschen von Entzündungsfaktoren
- kurze OP-Dauer
- geringe peri- und postoperative Morbidität, kaum Wundschmerz, frühe Mobilisation und Rehabilitation
- niedrige Komplikationsraten, extrem geringes Risiko für Nachblutung oder Infektion
Deshalb sollte bei Versagen konservativer Therapiemaßnahmen zeitnah über eine endoskopische Operation nachgedacht werden, um den Patienten frühzeitig zur gewohnten Aktivität zurückzuführen.
Literatur
[1] Mayer HM, Heider FC. Der lumbale Bandscheibenvorfall. Orthopädie und Unfallchirurgie. 2016;11:427-447. doi:10.1055/s-0042-105603
[2] Anichini G, Landi A, Caporlingua F, et al. Lumbar Endoscopic Microdiscectomy: Where Are We Now? An Updated Literature Review Focused on Clinical Outcome, Complications, and Rate of Recurrence. BioMed Research International. 2015;2015. doi:10.1155/2015/417801
[3] Godolias G. Full-Endoscopic Cervical Posterior Foraminotomy for the Operation of Lateral Disc Herniations Using. Spine. 2008;33(9):59-67.
Autoren
» Facharzt für Neurochirurgie
» Privatpraxis für Neurochirurgie, Rücken- & Sportmedizin und Schmerztherapie, Berlin
» Ausbilder in der spinalen Endoskopie und Hochschullehrer an der Charité Universitätsmedizin Berlin
(Stand 2026)