Die operative Behandlung von vollschichtigen Knorpelschäden ist unverändert eine Herausforderung. Es gibt verschiedene Behandlungsmöglichkeiten mit Vor- und Nachteilen. So lassen sich kleinere Defekte mittels Mikro- oder Nanofrakturierung therapieren. Hierbei penetriert man die subchondrale Knochenlamelle, sodass sich durch eine Zellmigration (mesenchymale Progenitorzellen) aus dem subchondralen Knochen eine Faserknorpelschicht bilden kann.
Nachteil dieser simplen Technik, welche Steadman schon in den 1980er Jahren beschrieben hat, ist, dass der hier gebildete Ersatzknorpel empfindlicher gegen Belastungen und Scherkräfte ist und somit schneller verschleißen kann, weiterhin besteht das Risiko zur Bildung von Verknöcherungen. Zur Verbesserung des Therapieerfolgs können die mikrofrakturierten Areale mit einer festen oder gelartigen Matrix abgedeckt werden (AMIC). Hierbei können sich die aus dem Knochenmark migrierten Zellen in der Matrix sammeln. Es wird eine stabilere Fixation der Zellen gewährleistet, sodass diese Technik im Gegensatz zur Mikrofrakturierung auch bei größeren Defekten (6 – 8 cm2) angewandt werden kann. Therapie der Wahl bei größeren Defekten ist die autologe Chondrozyten Transplantation (ACT). Bei diesem zweizeitigen Verfahren werden in einer ersten Sitzung Knorpelzellen entnommen, diese werden unter Laborbedingungen vermehrt und dann entweder in Gel- oder an einer Matrix kultiviert implantiert. Zahlreiche Langzeitergebnisse bestätigen die Funktionalität dieser Technik. Als nachteilig kann hier jedoch das zweizeitige Vorgehen angesehen werden.
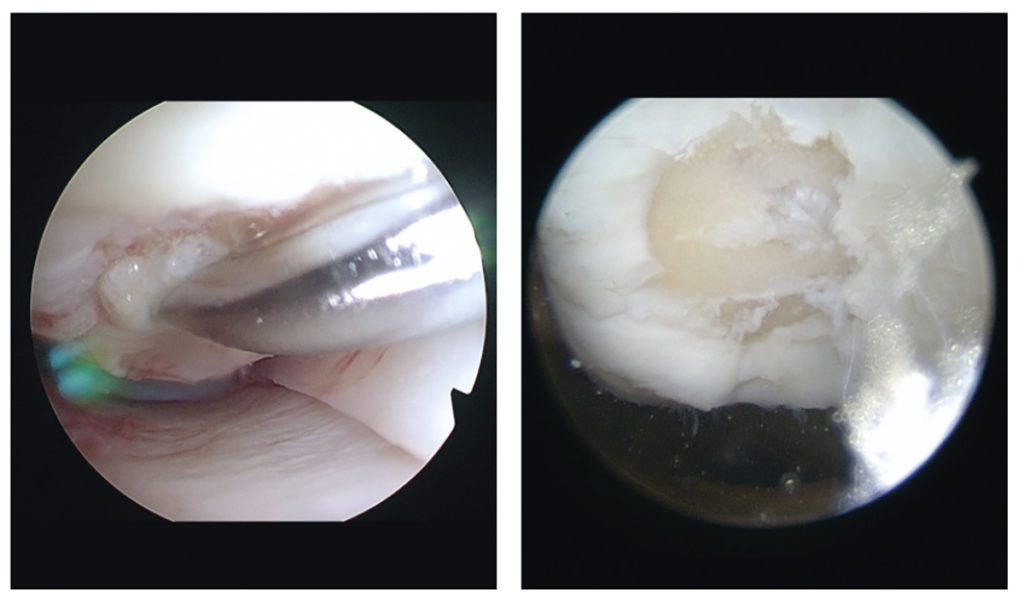
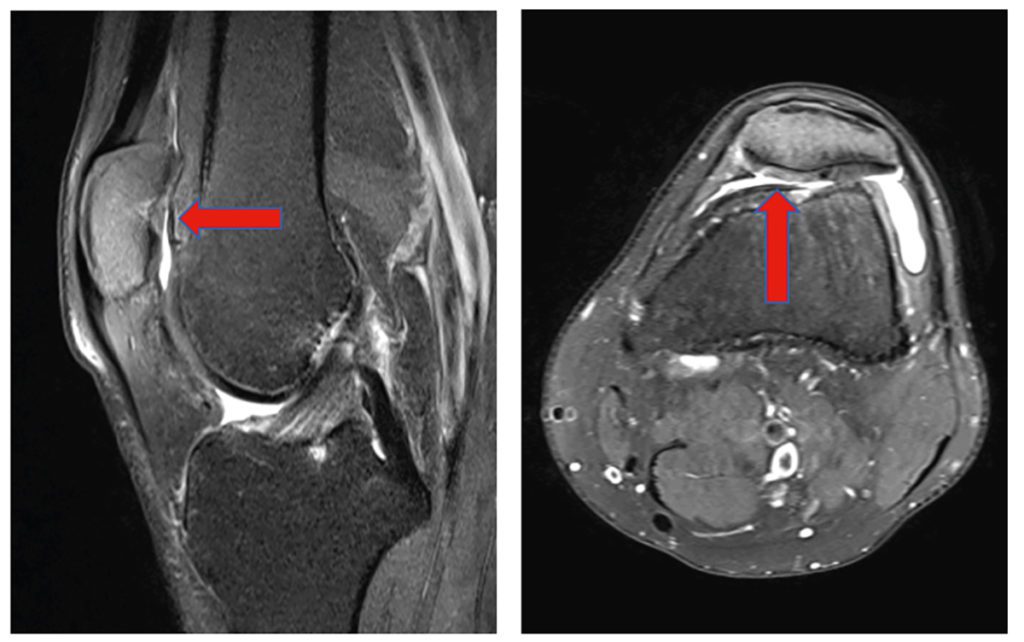
Bereits in den 1980er Jahren wurde durch Albrecht eine einzeitige autologe Knorpelzelltransplantation (Minced Cartilage) beschrieben. Hierbei wurden Knorpelflakes aus der Notch entnommen und mittels Fibrinkleber in den Knorpeldefekt eingebracht. Diese Technik wurde durch weitere Autoren (Christensen, Salzmann) weiterverfolgt und nachuntersucht und somit ihre Funktionalität nachgewiesen. Die beschriebenen Techniken wurden nach einer diagnostischen Arthroskopie offen durchgeführt. Eine Weiterentwicklung dieser Technik stellt Autocart (Fa. Arthrex) dar. Hierbei handelt sich um eine rein arthroskopische Technik. Es wird zunächst eine diagnostische Arthroskopie zur Beurteilung des Knorpeldefekts durchgeführt. Begleitverletzungen oder Achsfehlstellungen sollten präoperativ bereits festgestellt und bei der Behandlung bedacht werden. Zeigt sich bei der Arthroskopie ein Knorpeldefekt, so wird dieser debridiert. Nach Beurteilung der Größe des Defekts müssen vitale Knorpelzellen gewonnen werden. Dies geschieht über einen Adapter (GraftNet, Fa. Arthrex), welcher zwischen Shaver mit Bonecutter und der Saugung steril angebracht wird. Hierüber werden aus dem Defektrand, der Notch oder auch dem Randbereich der Trochlear Knorpelzellen gewonnen. Parallel hierzu muss dem Patienten Blut abgenommen werden, um ACP (Autologes Conditioniertes Plasma/ PRP) herzustellen. Zum einen werden die gewonnenen Knorpelzellen mit dem ACP (Fibrinogen), also autologen Wachstumsfaktoren vermischt, zum anderen wird über einen weiteren Adapter (Thrombinator, Fa. Arthrex) autologes Thrombin hergestellt. Die ACP/ Knorpelzellmischung wird über einen Applikator in den Defekt eingebracht (Abb. 1) und anschließend mit der autologen Fibrin- & Thrombinmixtur fixiert. Bezüglich der Nachbehandlung ist es wichtig, dass das Bein zunächst für 48 h ruhiggestellt wird, um ein Auslösen des noch weichen Transplantates zu vermeiden. Gefüllte Defekte der Femurkondylen sollten für sechs Wochen entlastet und Defekte retropatellar und trochlear für drei bis vier Wochen sowie flexionsbegrenzt werden. Abbildungen 2 a + b zeigen eine intraoperative Aufnahme eines retropatellaren Defektes sowie den dazugehörigen sieben Monate postoperativen MRT Befund. Der Patient beklagt keinerlei Beschwerden mehr und hat ab dem 5. postoperativen Monat mit dem Fahrradfahren begonnen. Weitere Langzeituntersuchungen stehen aus und müssen durchgeführt werden.
Autoren
ist im OrthoCentrum Hamburg sowie der Klinik Manhagen tätig. Sein operativer Schwerpunkt liegt in der rekonstruktiven Kniechirurgie, wobei er sich seit langem mit der Behandlung von fokalen Knorpelschäden beschäftigt. Er verfügt über jahrelange sportmedizinische Erfahrung durch die Betreuung von Bundesliga-Profimannschaften.
ist im OrthoCentrum Hamburg sowie der Klinik Manhagen tätig. Sein operativer Schwerpunkt liegt in der rekonstruktiven Kniechirurgie, wobei er sich seit langem mit der Behandlung von fokalen Knorpelschäden beschäftigt. Er verfügt über jahrelange sportmedizinische Erfahrung durch die Betreuung von Bundesliga-Profimannschaften.