Die untere Extremität ist die am häufigsten betroffene Körperregion bei Sportunfällen im mittleren Alter (15–60 Jahre) und nimmt dementsprechend in der Sportmedizin und Sportrehabilitation einen hohen Stellenwert ein [1]. Insbesondere Verletzungen am Kniegelenk weisen in Mannschaftssportarten eine hohe Inzidenz auf und führen häufig zu langen Ausfallzeiten [2].
Dementsprechend gibt es viele unterschiedliche Nachbehandlungsschemata, in denen in der mittleren Phase der Rehabilitation, die Sprungbelastungen eine untergeordnete Rolle spielen. Oft wird zunächst mit dem Beginn des Lauftrainings begonnen. Im Folgenden wird am Beispiel der vorderen Kreuzbandruptur erläutert, warum den Sprungbelastungen womöglich eine dominantere Rolle in der Nachbehandlung von Verletzungen der unteren Extremität zugeordnet werden sollte.
Im Verlauf der Nachbehandlung stehen Sportwissenschaftler, Athletiktrainer sowie Physiotherapeuten vor der Entscheidung, den richtigen Zeitpunkt für die ersten Laufbelastungen zu wählen. Im Mittel wird zwischen der 10. und 16. Woche postoperativ der Beginn des Lauftrainings in den Nachbehandlungsschemata empfohlen. Sprungbelastungen hingegen finden oftmals keine explizite Erwähnung in Nachbehandlungsschemata oder werden lediglich zusammen mit dem Beginn des Lauftrainings empfohlen [3–6]. In der Literatur gibt es eine Reihe von funktionellen Orientierungshilfen, die eine gewisse Orientierung in der Rehabilitation der VKB-Plastik zulässt. Dazu zählt unter anderem eine ausreichende Kraftfähigkeit des m. quadriceps femoris im Seitenvergleich, ein optimales Leistungsverhältnis von Streck- und Beugemuskulatur, full range of motion sowie eine stabile Becken-Bein-Achse in der Statik [4–7]. Dies reicht oft nicht aus, um einen möglichen Valgus, ein Trendelenburg oder ein Duchenne-Hinken in der Dynamik zu vermeiden. Um möglichen fehlerhaften Bewegungsmustern vorzubeugen, erscheint es aus unterschiedlichen Gesichtspunkten sinnvoll, Sprungbelastungen den Laufbelastungen, innerhalb der mittleren Rehabilitationsphase, zu bevorzugen.
Verletzungsmechanismus
Betrachtet man den Unfallmechanismus genauer, wird deutlich, dass jeweils ähnliche Bewegungsmuster zur VKB-Verletzungen führen. Unter anderem haben Teitz et al. [8] eine Videoanalyse bei Basketballspielern durchgeführt, um die Ursache von vorderen Kreuzbandrupturen zu bestimmen. Darin wurde festgehalten, dass die meisten Verletzungen beim Landen nach einem Sprung, bei plötzlichem Abstoppen, sowie bei plötzlichen Drehbewegungen entstehen. Andere Arbeiten bestätigen die Untersuchungen von Teitz et al. [9,10]. Zusätzlich konnte in einer Metaanalyse ein signifikanter Knie Valgus beim Verletzungsmechanismus festgestellt werden [11]. Das heißt, dass eine fehlende Haltungs- und Bewegungskontrolle der Becken-Bein-Achse bei schnell-(kräftigen) Bewegungen das Risiko für eine Ruptur des vorderen Kreuzbandes erhöht. Zudem liegt die Vermutung nahe, dass eine fehlende motorische Kontrolle auch vor der Verletzung bestand.
Biomechanik
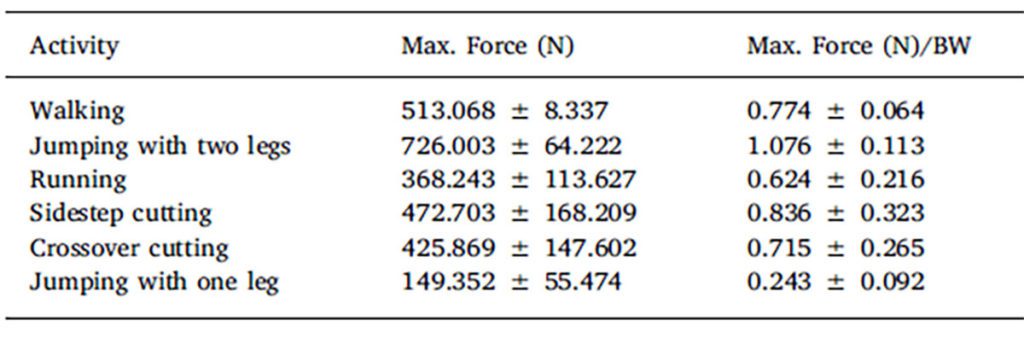
Betrachtet man die azyklische Bewegung Springen und die zyklische Bewegung Joggen auf vereinfachte Weise, beinhalten beide Bewegungen eine Abdruck- und eine Landephase. Unterschiede bestehen in der Wiederholungsfrequenz und bei den einwirkenden Kräften auf den Körper. Beim Sprung wirkt der Impuls tendenziell mehr vertikal, beim Joggen horizontal. Nähere Beachtung finden hier die einwirkenden Kräfte auf das VKB. Beim Joggen wirken bis zu 630 N auf das VKB, beim Sprung je nach Intensität bis zu 1000 N oder mehr [6]. Bei einer Studie von Roldán et al. [12] wurde neben dem bilateralen Sprung, auch der unilaterale Sprung untersucht (Abb. 1). Obwohl der bilaterale Sprung die höchsten Kräfte erzeugt, bewirkt der unilaterale Sprung auch im Vergleich zum Walken und Rennen deutlich geringere Kräfte auf das vordere Kreuzband. Das bedeutet zum einen, dass zwar ein einmaliger beidbeiniger Sprung gegenüber einem Laufschritt höhere Kräfte erzeugt, die Belastung beim Joggen in der Summe jedoch deutlich größer ist. Zum anderen ist der einbeinige Sprung deutlich schonender gegenüber dem Joggen. Ein weiterer Faktor, der insbesondere beim Joggen eine Rolle spielt, ist die Ermüdung. Vor allem auf metabolischer Ebene sollte dieser Faktor in der Rehabilitation berücksichtigt werden. Sobald Ermüdung eintritt, besteht die Gefahr, dass die Bewegungsqualität verloren geht und dies dementsprechend auch Folgen für das VKB hat. Bei einem gut dosierten Sprungtraining in der Rehabilitation treten im Vergleich zum Joggen vorrangig neuronale Ermüdungen auf, die durch eine vollständige Satzpause jedoch wieder kompensiert werden [13]. Des Weiteren ist sowohl beim Joggen als auch beim Sprung eine gute motorische Kontrolle, gut ausgebildete und neuronal gut steuerbare Muskulatur der Hüftextensoren und Abduktoren, sowie der Kniegelenksstrecker und -Beuger Voraussetzung für eine gute Bewegungsqualität [10, 13, 14]. Hierbei treten unterschiedliche muskuläre Aktivierungsmuster auf.
Prinzip der Progression
Ein weiterer Aspekt, der in dieser Thematik Beachtung findet, ist die progressive Belastungssteigerung in der Rehabilitation. Nach mehreren Autoren sollte mit einer anspruchsvolleren
Tätigkeit erst dann begonnen werden, wenn klar definierte einfachere Aufgaben erfolgreich bewältigt werden [15–17]. Während Myer et al. [17] in ihrer Progression den Laufbelastungen den Vorzug geben, sind die Vorgaben bei Keller et al. [15] bezüglich des Laufens daran geknüpft, dass vorab Sprünge innerhalb der Sagittalebene bewältigt werden müssen. Cavanaugh & Matthew [16] setzen die schmerzfreie und qualitativ erfolgreiche Bewältigung der in Abbildung 2 gezeigten Aufgabe voraus, um mit dem Joggen beginnen zu können. Die exzentrische Belastung, die bei dieser Aufgabe zustande kommt, ist vergleichbar mit der exzentrischen Belastung bei der Landung eines Sprunges.

Präventionsprogramme
Ein letzter Punkt, der noch betrachtet werden soll, ist die Präventionsforschung. Es gibt aktuell eine Vielzahl an Präventionsprogrammen, insbesondere für die Vermeidung der vorderen Kreuzbandruptur, die alle unterschiedliche Ansätze verfolgen. Allen gemein ist die Integration von plyometrischen Übungen in jeglichen Formen [17–22]. Des Weiteren belegen diese auch die Wirksamkeit in der Verletzungsreduktion. Da die Effektivität solcher Präventionsprogramme und damit einhergehend auch die Wichtigkeit von Sprungbelastungen zur Verletzungsprävention belegt sind, erscheint es sinnvoll, diese positiven Auswirkungen auch in der Rehabilitation adäquat auszunutzen.
Fazit
Zusammenfassend kann festgehalten werden, dass insbesondere durch die Verknüpfung der oben genannten Betrachtungspunkte, den Sprungbelastungen speziell in der Rehabilitation des vorderen Kreuzbandes eine dominantere Rolle zugestanden werden sollte als bisher. Da aber nach wie vor Uneinigkeit besteht, welche Belastung zuerst inhaltlich abgedeckt werden sollte [15–17], bedarf es hier weiterer Studien. Vor allem wären langfristige Vergleiche oder schnellere Return to Sports-Vergleiche hierzu interessant. Weiterhin sollte festgestellt werden, ob geschlechtsspezifische Unterschiede oder Gemeinsamkeiten in dieser Thematik vorliegen. Jedoch sind vor allem die unilateralen Sprünge weniger belastend für das Knie als z. B. das Laufen. Dadurch können die Sprünge dazu dienen, die exzentrische Landephase unter kontrollierten Bedingungen qualitativ zu trainieren. Die hier getätigten Empfehlungen zu Sprungbelastungen in der mittleren Rehabilitationsphase zielen nicht auf maximale Weite oder Höhe ab. Gemeint sind hier Sprünge, die angepasst und sinnvoll in die Trainingsphase integriert werden und als Vorbereitung für intensivere Belastungen dienen. Eine Orientierung bietet unter anderem die Differenzierung von Keller et al. [15]. Letztendlich sollten kontrollierte und angepasste Sprungbelastungen in der genannten Rehabilitation als vorbereitendes Training für die Laufbelastungen eingesetzt werden. Des Weiteren wäre diesbezüglich eine explizitere Erwähnung in den Nachbehandlungsschemata wünschenswert.
Literatur
- Henke, T., Luig, P. & Schulz, D. (2014). Sportunfälle im Vereinssport in Deutschland. Aspekte der Epidemiologie und Prävention. Bundesgesundheitsblatt, Gesundheitsforschung, Gesundheitsschutz, 57 (6), 628-637. doi:10.1007/s00103-014-1964-x.
- Gollhofer, A., Granacher, U., Taube, W., Melnyk, M. & Gruber, M. (2006). Bewegungskontrolle und Verletzungsprophylaxe. Deutsche Zeitschrift für Sportmedizin, 57 (11), 266-270.
- Wilk, K. E., Macrina, L. C., Cain, E. L., Dugas, J. R. & Andrews, J. R. (2012). Recent advances in the rehabilitation of anterior cruciate ligament injuries. The Journal of orthopaedic and sports physical therapy, 42 (3), 153-171. doi:10.2519/jospt.2012.3741.
- Bizzini, M., Hancock, D. & Impellizzeri, F. (2012). Suggestions from the field for return to sports participation following anterior cruciate ligament reconstruction: soccer. The Journal of orthopaedic and sports physical therapy, 42 (4), 304-312. doi:10.2519/jospt.2012.4005
- Yabroudi, M. A. & Irrgang, J. J. (2013). Rehabilitation and return to play after anatomic anterior cruciate ligament reconstruction. Clinics in sports medicine, 32 (1), 165-175. doi:10.1016/j.csm.2012.08.016
- Wilcke, A. (2004). Vordere Kreuzbandläsion. Heidelberg: Steinkopff.
- Waters, E. (2012). Suggestions from the field for return to sports participation following anterior cruciate ligament reconstruction: basketball. The Journal of orthopaedic and sports physical therapy, 42 (4), 326-336. doi:10.2519/jospt.2012.4030
- Teitz, C. (2000). Video analysis of ACL injuries. In L.Y. Griffin (Hrsg.), Prevention of noncontact ACL injuries. Rosement: American Academy of Ortopaedic Surgeons. Zitiert nach: Petersen, W. (2007). Prävention von Sportverletzungen. In J. Hassenpflug (Hrsg.), Handbuch Sportorthopädie, -traumatologie (Beiträge zur Lehre und Forschung im Sport, 157, S. 148–166). Schorndorf: Hofmann.
- Boden, B. P., Torg, J. S., Knowles, S. B. & Hewett, T. E. (2009). Video analysis of anterior cruciate ligament injury: abnormalities in hip and ankle kinematics. The American journal of sports medicine, 37 (2), 252-259. doi:10.1177/0363546508328107
- Petersen W., Stöhr A., Ellermann A., Achtnich A., Müller P.E., Stoffels T., Patt T., Höher J., Herbort M., Akoto R., Jung T., Zantop C., Zantop T. & Best R. (2016). Wiederkehr zum Sport nach VKB-Rekonstruktion. Empfehlungen der DKG-Expertengruppe Ligament. OUP (3), 166-176.
- Lopes, T. J. A., Simic, M., Myer, G. D., Ford, K. R., Hewett, T. E. & Pappas, E. (2018). The Effects of Injury Prevention Programs on the Biomechanics of Landing Tasks: A Systematic Review With Meta-analysis. The American journal of sports medicine, 46 (6), 1492-1499. doi:10.1177/0363546517716930
- Roldán, E., Reeves, N. D., Cooper, G. & Andrews, K. (2017). In vivo mechanical behaviour of the anterior cruciate ligament: A study of six daily and high impact activities. Gait & posture, 58, 201-207. doi:10.1016/j.gaitpost.2017.07.123
- McArdle, W. D., Katch, F. I. & Katch, V. L. (2010). Exercise physiology. Nutrition, energy, and human performance (Wolters Kluwer Health, 7. ed., internat. ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins.
- Schöllhorn, W. (1995). Schnelligkeitstraining. Die Sprint- und Laufschule für alle Sportarten (Rororo Rororo Sport, Bd. 9417, Orig.-Ausg). Reinbek bei Hamburg: Rowohlt.
- Keller, M., Kurz, E., Schmidtlein, O., Welsch, G. & Anders, C. (2016). Interdisziplinäre Beurteilungskriterien für die Rehabilitation nach Verletzungen an der unteren Extremität: Ein funktionsbasierter Return to Activity Algorithmus. Sportverletzung Sportschaden : Organ der Gesellschaft fur Orthopadisch-Traumatologische Sportmedizin, 30 (1), 38-49. doi:10.1055/s-0042-100966
- Cavanaugh, J. T. & Powers, M. (2017). ACL Rehabilitation Progression: Where Are We Now? Current reviews in musculoskeletal medicine, 10 (3), 289-296. doi:10.1007/s12178-017-9426-3
- Myer, G. D., Paterno, M. V., Ford, K. R., Quatman, C. E. & Hewett, T. E. (2006). Rehabilitation after anterior cruciate ligament reconstruction: criteria-based progression through the return-to-sport phase. The Journal of orthopaedic and sports physical therapy, 36 (6), 385-402. doi:10.2519/jospt.2006.2222
- Barengo, N. C., Meneses-Echávez, J. F., Ramírez-Vélez, R., Cohen, D. D., Tovar, G. & Bautista, J. E. C. (2014). The impact of the FIFA 11+ training program on injury prevention in football players: a systematic review. International journal of environmental research and public health, 11 (11), 11986-12000. doi:10.3390/ijerph111111986
- Petersen, W., Zantop, T., Steensen, M., Hypa, A., Wessolowski, T. & Hassenpflug, J. (2002). Prävention von Verletzungen der unteren Extremität im Handball: Erste Ergebnisse des Kieler Handball-Verletzungs-Präventionsprogrammes. Sportverletzung Sportschaden : Organ der Gesellschaft fur Orthopadisch-Traumatologische Sportmedizin, 16 (3), 122-126. doi:10.1055/s-2002-34753
- Jöllenbeck, T., Freiwald, J., Dann, K., Gokeler, A., Zantop, T., Seil, R. et al. (2013). Prävention von Verletzungen – Review zu Strategien und Evidenz. Sport-Orthopädie – Sport-Traumatologie – Sports Orthopaedics and Traumatology, 29 (1), 13-21. doi:10.1016/j.orthtr.2013.02.042
- Myer, G. D., Ford, K. R. & Hewett, T. E. (2004). Methodological approaches and rationale for training to prevent anterior cruciate ligament injuries in female athletes. Scandinavian journal of medicine & science in sports, 14 (5), 275-285. doi:10.1111/j.1600-0838.2004.00410.x
- Hewett, T. E., Lindenfeld, T. N., Riccobene, J. V. & Noyes, F. R. (1999). The effect of neuromuscular training on the incidence of knee injury in female athletes. A prospective study. The American journal of sports medicine, 27 (6), 699-706. doi:10.1177/03635465990270060301
Autoren
ist Sportwissenschaftler (M. Sc.) im ambulantem Rehabilitationszentrum MED4SPORTS in Wiesbaden. Dort betreut er unter anderem die Kader Athleten des OSP Hessen und unterstützt das NLZ des SV Wehen 1926 Wiesbaden im Bereich Athletik und Rehabilitation. Zusätzlich ist er für die Fitness des deutschen Dressurreiters Matthias
Rath verantwortlich. Zuvor war er zwei Jahre im NLZ des 1.FSV Mainz 05 als Athletiktrainer tätig.




