10-Jahres-follow up OSG-Distorsion nach Außenbandrupturen mit Syndesmosenteilrupturen unter besonderer Berücksichtigung der posttraumatischen OSG-Arthrose bei zwei Erst-Bundesliga-Spielern und Ex-Nationalspielern.
Die häufigste Verletzung sowohl beim Handballsport als auch im allgemeinen Sport ist mit ca. 25 % bis 40 % die Kapselbandverletzung am oberen Sprunggelenk, in 85 % der Fälle ist der laterale Bandapparat betroffen. Durch die hohe Dynamik und Schnelligkeit bei gleichzeitig verbesserter Athletik und Schnellkraft besteht trotz optimaler Vorbereitung mit Präventionstraining und Stabilisierungsübungen für die Handballspieler eine erhöhte Gefahr, Sprunggelenkstraumata zu erleiden. Gerade durch das Spiel auf sehr engem Raum mit erhöhtem Körperkontakt, insbesondere bei Drehbewegungen oder beim Landen nach einem Sprungwurf, kann es z. B. durch das Aufkommen des Fußes auf einem gegnerischen Fuß, zu einer schweren Distorsion des Sprunggelenkes kommen. Weiterhin kann es durch Rutschen auf dem Boden mit abruptem Abstoppen und den häufigen schnellen Richtungswechseln oder durch ein unglückliches Aufkommen, in der Regel nach einem Sprung, zu einem Distorsionstrauma am Sprunggelenk kommen. So gut wie alle Spieler in den oberen Profiligen der Mannschaftssportarten haben mehrere leichte oder schwere Sprunggelenkstraumata im Rahmen ihrer sportlichen Laufbahn erlitten. In ca. 1–18 % der Außenbandruptur am Sprunggelenk treten koinzidente Syndesmosenverletzungen auf. Häufig sind es Dorsalextensionstraumata mit Außenrotationskomponente oder Dorsalextension mit gleichzeitiger Eversionskomponente, die zu einer zusätzlichen Verletzung der Syndesmose führen. Isolierte Syndesmosenverletzungen werden in der Literatur seltener angegeben. In 5 % der Außenbandrupturen treten begleitende chondrale oder osteochondrale Verletzungen auf, am häufigsten an der lateralen Talusschulter. Selten kommt es zu begleitenden Deltabandverletzungen, die häufiger mit höheren Bandinstabilitäten einhergehen.
Diagnostik
Die Diagnostik zeigt in der Regel eine schmerzhafte Bewegungseinschränkung, palpatorisch muss exakt der Hauptdruckschmerz eruiert werden, um eventuell die Verdachtsdiagnose einer Fibulafraktur und /oder einer primären Syndesmosenverletzung zu stellen. Gleichzeitig sollte die Bandinstabilität, insbesondere die anterolaterale Rotationsinstabilität, geprüft werden. Bei höhergradigen Instabilitäten sieht man häufig ein Einziehen der Haut anterolateral beim klinischen Schubladentest. Typische klinische Syndesmosenzeichen sind neben einem direkten Druckschmerz über der Syndesmose unter anderem der Frick- und der Squeeze-Test. Nach der primären Behandlung nach dem PECH-Schema erfolgt die radiologische Abklärung des oberen Sprunggelenkes in zwei Ebenen und der zusätzlichen Aufnahme in der sogenannten „Mortise-view“ in 15–20° Innenrotation des oberen Sprunggelenkes, um ggf. eine vermehrte tibiofibulare Diastase zu verifizieren. Bei radiologisch unauffälligem Befund und klinischem Verdacht auf eine Syndesmosenverletzung ist die kernspintomografische Abklärung der Gold-Standard und sollte zeitnah veranlasst werden.
Zwar lässt sich sonografisch der Verdacht einer Syndesmosenverletzung stellen, aber letztendlich kann die exakte Graduierung der Syndesmosenverletzung der drei Schweregrade entsprechend der Einteilung nach der ESSKA-AFAS (van Dyck et al), nur sicher kernspintomografisch durchgeführt werden. Hier sind sowohl bei den isolierten, aber auch bei den kombinierten Verletzungen der Syndesmose mit Außenbandruptur, zwischen Grad-I- und Grad-III-Verletzung der Syndesmose zu unterscheiden und hierdurch insbesondere auch stabile von instabilen Syndesmosenverletzungen zu differenzieren. Auch kann bei Spitzensportlern die Verletzung aller drei Außenbänder, d. h. auch die zusätzliche Verletzung des Ligamentum fibulotalare posterius diagnostiziert werden, die dann wie bei instabiler Syndesmosenverletzung eine operative Versorgung nach sich ziehen sollte. Weiterhin können koinzidente osteochondrale Verletzungen sowie Verletzungen des Deltabandes klar diagnostiziert werden. Auch kann das Ausmaß der Verletzung des lateralen Bandapparates und somit insgesamt die daraus resultierende Ausfallzeit als wichtige Information für den Spieler und Trainer klarer vorhergesagt werden.
Therapie
Die Behandlung der Außenbandrupturen der oberen Sprunggelenke mit und ohne begleitender isolierter Syndesmosenverletzungen Grad-I ist zweifelsohne eine Domäne der konservativen Therapie. Die Behandlung der kombinierten Verletzung Außenbandruptur mit Syndesmosenteilruptur erfolgt durch Ruhigstellung einer Unterschenkelorthese, während die Außenbandruptur mit einer Sprunggelenksorthese therapiert wird. Daneben erfolgt die begleitende Lymphdrainage und manuelle Therapie. Dagegen sollten Grad-III-Syndesmosenverletzungen und instabile Grad-II-Syndesmosenverletzungen (Diastase deutlich über 2 mm) oder höhergradige instabile Typ-II-Syndesmosenverletzungen mit oder ohne begleitende osteochondrale Läsionen arthroskopisch assistiert unbedingt operativ versorgt werden, mit Bandrekonstruktion und einer Syndesmosenstellschraube oder unter der Verwendung eines Fixationssystems wie z. B. dem TightRope®-Implantat. Nach der 6-wöchigen Ruhigstellung mit begleitender Krankengymnastik erfolgt dann die Mobilisierung mit Verbesserung der Beweglichkeit der Sprunggelenke mit Stabilisierungsübungen und Aufschulung der Muskulatur. Der Zeitpunkt des Return-to-play muss entsprechend der Belastbarkeit des Sprunggelenkes, der Schwellungsneigung sowie des Trainingszustandes für jeden Spieler individuell mit dem gesamten Betreuerteam entschieden werden. Hierbei müssen die Profisportler erst ihre sogenannte fußball- oder handballspezifische Leistungsfähigkeit erreicht haben, um dann ihr Wettkampfniveau wieder zu erreichen.
Wie sieht das 10-Jahres-Langzeit-follow-up nach Außenbandrupturen mit Grad-I-koinzidenter Syndesmosenverletzung im Hinblick auf die Entwicklung einer posttraumatischen OSG-Arthrose aus?
Abb. 1 und 2 mit freundlicher Genehmigung von Dr. Meyer, Radiologie, Baden-Baden
Fallbeispiel 1
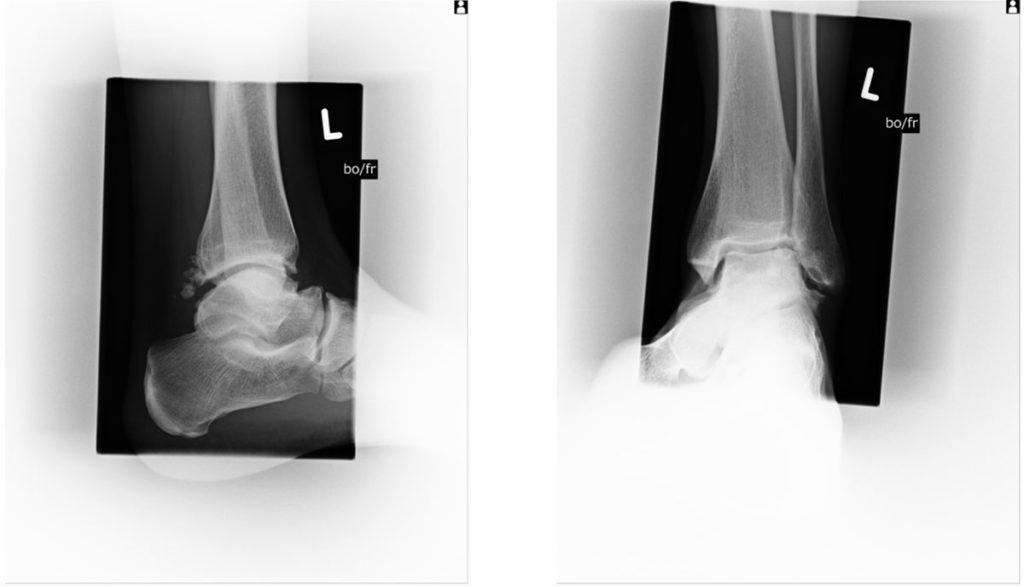
Erstes schweres Sprunggelenkstrauma April 2008 mit kernspintomografisch nachgewiesener Außenbandruptur und Syndesmosenteilruptur Grad I (Alter des Spielers 22 Jahre, Sprungbein: links). Hier erfolgte eine 6-wöchige Ruhigstellung mit einer Unterschenkelorthese nach dem geschilderten Therapieschema. Das Return-to-play wurde erst nach 12 Wochen erreicht.
Auftreten eines OSG-Re-Trauma 2010 am linken OSG (Röntgen-Bild aus dem Jahre 2010 vom linken OSG, Abb. 3), 2011, 2013, 2015. 2017 Außenbandruptur und Syndesmosenteilruptur rechtes OSG.

Kernspintomografische Abklärung 2008
Im Rahmen einer Begutachtung knapp neun Jahre nach dem primären Unfall des rechten Sprunggelenkes, erneute radiologische Abklärung des Sprunggelenkes.

Zusammenfassung
Zusammenfassend progrediente posttraumatische obere Sprunggelenksarthrose. Klinisch zeigt sich nach zehn Jahren der primären Verletzung und zahlreichen Re-Traumata am linken Sprunggelenk eine mäßige Bewegungseinschränkung sowie eine I.° anterolaterale Restinstabilität neben der in der Abbildung geschilderten deutlichen progredienten posttraumatischen oberen Sprunggelenksarthrose.
Fallbeispiel 2
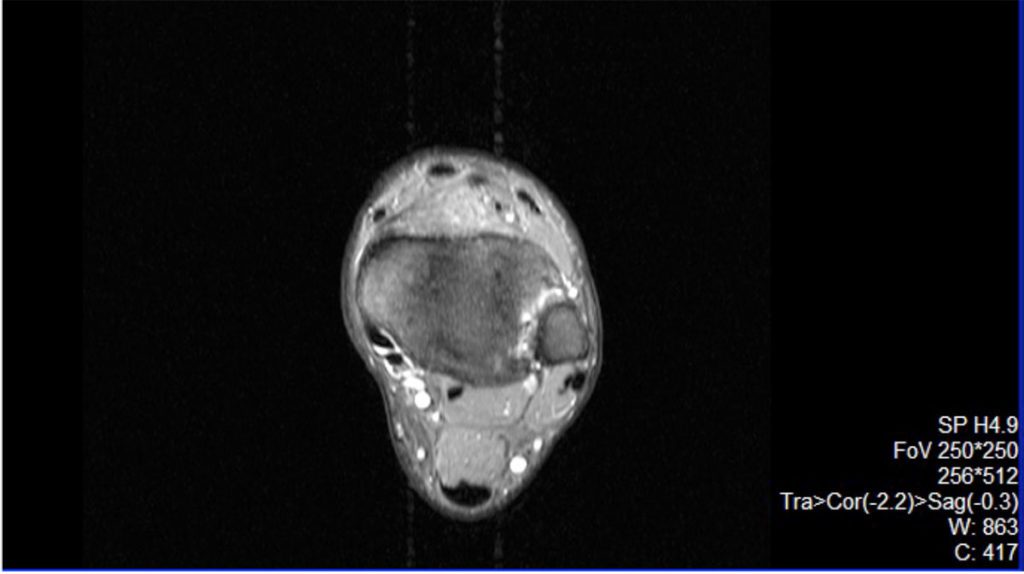
Im zweiten Fallbeispiel ist der Spieler ebenfalls seit dem 18. Lebensjahr Profihandballer (Sprungbein: links) und hat durchgehend in der ersten Bundesliga gespielt, ebenfalls war er auch Nationalspieler. Er erlitt im Jahre 2008 erstmalig sowie 2009 eine Außenbandruptur mit Syndesmosenruptur Grad I. Auch der zweite Spieler erlitt dann noch zwei weitere Re-Traumata am linken Sprunggelenk im Jahre 2012 und 2015 mit isolierter Re-Teilruptur der vorderen Syndesmose Grad I (s. auch Abb. 6, MRT-Bild) und entwickelte eine posttraumatische OSG-Arthrose (Abb. 5).

Auch bei diesem Spieler zeigte sich radiologisch und kernspintomografisch eine progrediente obere Sprunggelenksarthrose sowie klinisch eine I.° anterolaterale Instabilität mit mäßiger Bewegungseinschränkung. Durch ständige begleitende Physiotherapie mit manueller Dehnungsbehandlung, Gelenkmobilisierung und abschwellenden Maßnahmen sind beide Spieler noch im professionellen Handball auf höchstem Niveau tätig. Gerade Außenbandverletzungen der oberen Sprunggelenke treten vor allem in den dynamischen Kontaktsportarten wie Fußball, Handball und auch beim Basketball erhöht auf. Die schnelle Bewegung, jeder Richtungswechsel und das Spiel auf engem Raum mit der Gefahr auf unebenem Grund bzw. auf dem Fuß eines Gegenspielers zu landen, ist ein ständiges Gefahrenpotenzial, welches die Spieler begleitet und gerade im Wettkampfbetrieb nicht auszuschließen ist. Es ist bekannt, dass die Ursache für die obere Sprunggelenksarthrosen gegenüber Arthrosen im Knie- und Hüftgelenk häufig zu über 50 % der Fälle posttraumatischer Natur sind. Diese Arthrosen treten auch im größeren Umfang bereits bei Menschen unter 50 Jahren, insbesondere bei Profisportlern –wie in beiden Fällen dargestellt – auf.
Fazit
Zusammenfassend sollten obere Sprunggelenksverletzungen exakt diagnostiziert werden. Die Außenbandrupturen werden in der Regel konservativ behandelt. Höhergradige instabile Syndesmosenverletzungen, komplexe Kapsel-/Bandinstabilitäten oder osteochondrale Begleitläsionen sollten operativ versorgt werden. Die Spieler sollten die Verletzung konsequent ausheilen und erst bei voller Belastbarkeit in den return-to-play wieder eintreten. Optimales Schuhwerk, präventive obere Sprunggelenksorthesen beim Handball und Basketball sowie Tape-Verbände und Einlagenversorgung sind empfehlenswert. Eine höhere Re-Verletzungsrate, wie in beiden Fallbeispielen, lässt sich nicht vermeiden. Die Gefahr einer deutlich verfrühten posttraumatischen oberen Sprunggelenksarthrose ist nach den dargestellten schweren Verletzungen aufgrund der hohen Belastung und aufgetretenen Re-Traumata leider in hohem Umfang gegeben. Dies stellt bei den Profisportlern bei Kontaktsportarten ein Berufsrisiko dar. Prophylaktisch sollten Sprunggelenksorthesen und Tape-Verbände, sowohl im Training als auch im Wettkampfspiel, getragen werden. Gute Sportschuhe, die ständig ersetzt werden sowie Einlagenversorgung, gezielte Präventions- und Stabilisierungsübungen, gehören zum Routineprogramm in jeder Bundesliga-Mannschaft. Wichtig ist die ausreichende Regeneration und Rehabilitation der Spieler, auch bei kleineren Verletzungen.
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie. Der Sportmediziner und Chiropraktiker hat eine Zulassung als Durchgangsarzt (D-Arzt) und ist Mitinhaber der Orthopädisch chirurgischen Gemeinschaftspraxis und Praxisklinik OCP Kassel mit dem Schwerpunkt ambulante Operationen. Außerdem betreut Dr. Rauch die 1. Bundesliga Handballmannschaft MT-Melsungen, war gewählter Kongresspräsident des größten europäischen orthopädisch-unfallchirurgischen Kongresses DKOU 2018 in Berlin und wiss. Beirat der sportärztezeitung.