Kreuzschmerzen stellen neben dem individuellen persönlichen Leid eine enorme sozioökonomische Belastung dar. Der DAK-Gesundheitsreport 2018 weist Rückenschmerzen als zweithäufigste Einzeldiagnose für Krankschreibungen aus. Rechnet man diese Zahl auf alle Erwerbstätigen hoch, dann bedeutet dies rund 35 Millionen Ausfalltage im Job durch Rückenschmerzen. Bei jedem siebten Arbeitnehmer (14,4 %) bestehen bereits länger als drei Monate chronische Rückenschmerzen.
Bei nicht-spezifischen Kreuzschmerzen lassen sich die Schmerzen nicht eindeutig pathomorphologisch zuordnen. Bei spezifischen Kreuzschmerzen findet sich mit ausreichender Sicherheit ein ursächliches morphologisches Substrat, das therapeutisch adressiert werden kann.
Nicht-spezifischer Kreuzschmerz
Die Nationale Versorgungsleitlinie Kreuzschmerz wurde im Jahr 2017 in der überarbeiteten 2. Auflage veröffentlicht. 28 Fachgesellschaften und Organisationen geben darin 90 konsentierte Empfehlungen. Die Leitlinie trägt jetzt den Titel Nationale Versorgungsleitlinie Nicht-spezifischer Kreuzschmerz. Unter https://www.leitlinien.de/nvl/kreuzschmerz ist die Leitlinie in Langfassung, Kurzfassung und als
Patientenleitlinie herunterzuladen.
Unterschieden wird zwischen akuten (< 6 Wochen), subakuten (6 bis 12 Wochen) und chronischen Kreuzschmerzen (> 12 Wochen). Die Bedeutung von Anamnese und körperlicher Untersuchung ist besonders hervorzuheben. Bei erstmalig auftretenden akuten Kreuzschmerzen muss gezielt nach sogenannten „red flags“, also Warnzeichen für Erkrankungen wie Fraktur, Infektion, Radikulopathie / Neuropathie, Tumor/Metastase und der axialen Spondylopathie gefahndet werden. Diese „red flags“ werden in der Leitlinie dargestellt und sind Anlass für weiterführende Untersuchungen und eine fachärztliche Abklärung durch einen Organspezialisten für die Wirbelsäule. Finden sich beim Erstkontakt keine Hinweise auf ernstzunehmende Pathologien oder abwendbare gefährliche Erkrankungen, sollen vorerst keine weiteren diagnostischen Maßnahmen erfolgen. Die Therapieentscheidung wird hierdurch häufig nicht beeinflusst und in der Regel dadurch keine Verbesserung des Behandlungserfolgs erreicht. Ganz im Gegenteil fördern in diesem Stadium Pathologien in der Bildgebung, die mit den Schmerzen nicht sicher in Verbindung gebracht werden können, die Gefahr einer iatrogenen Fixierung und Chronifizierung.
Der Stellenwert der Symptome, die den Patienten zum Arzt führten, ist anzuerkennen. Wichtig ist in diesem Stadium eine Aufklärung über die Gutartigkeit der Erkrankung und die günstige Prognose. Inaktivität sollte möglichst vermieden werden. Eine symptomatische Behandlung kann erfolgen. NSAR sind die am ehesten empfohlenen Medikamente (keine parenterale Verabreichung). Unter strikten Vorgaben können Metamizol und Opioide zum Einsatz kommen. Die Anwendung von Paracetamol, Muskelrelaxantien und Antidepressiva wird deutlich eingeschränkt. Empfehlungen zu den einzelnen Verfahren der nicht-medikamentösen Therapie werden gegeben. Zusammenfassend sollten passive Maßnahmen eher vermieden werden. Der Bewegungstherapie kommt eine große Bedeutung zu, dies bedeutet aber nicht zwangsläufig die Verordnung von Physiotherapie.
Nach vier Wochen Schmerzdauer und unzureichendem Therapieerfolg trotz leitliniengerechter Behandlung sollten psychosoziale Risikofaktoren mit einem standardisierten Screeninginstrument (z. B. STarT Back Tool oder Örebro Kurzfragebogen) erfasst werden. Sollte nach vier bis sechs Wochen leitliniengerechter Behandlung keine Besserung eintreten und der Patient weiter im Alltag behindert sein, soll der Einsatz bildgebender Verfahren überprüft werden. Weiterhin soll ein multidisziplinäres Assessment durchgeführt werden, wenn nach sechs Wochen Schmerzdauer, alltagsrelevanten Aktivitätseinschränkungen sowie dem Vorliegen von psychosozialen und/oder arbeitsplatzbezogenen Risikofaktoren zur Chronifizierung trotz leitliniengerechter Therapie ein unzureichender Therapieerfolg zu konstatieren ist. Bei alltagsrelevanten Aktivitätseinschränkungen gilt dies in jedem Fall nach zwölf Wochen Schmerzdauer und bei chronischen nicht-spezifischen Kreuzschmerzen mit erneuter therapieresistenter Exazerbation. Patienten mit subakuten und chronischen nicht-spezifischen Kreuzschmerzen sollen, wenn weniger intensive evidenzbasierte Therapieverfahren unzureichend wirksam waren, mit multimodalen Programmen behandelt werden. Multimodale Programme können edukative, somatische, psychotherapeutische, soziale und berufsbezogene Therapieanteile umfassen. Die Überlegenheit derartiger Programme mit hoher Behandlungsintensität gerade im Hinblick auf die Wiederaufnahme der Arbeit konnte gezeigt werden. Zuweisungskriterien zur Multimodalen Schmerztherapie und zur Rehabilitation sind in der Leitlinie tabellarisch zusammengestellt.
Spezifischer Kreuzschmerz
In Ergänzung zur Nationalen Versorgungsleitlinie Nicht-spezifischer Kreuzschmerz wurde von der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC) für die Deutsche Gesellschaft für Orthopädie und Unfallchirurgie (DGOU) die Leitlinie Spezifischer Kreuzschmerz initiiert und als S2k-Leitlinie 2018 veröffentlicht. Beteiligt waren Patientenvertreter und alle wesentlichen in Deutschland in der Diagnostik und Therapie spezifischer Kreuzschmerzen beteiligten Fachgesellschaften. Die Leitlinie hat spezifische, nicht vital bedrohliche Kreuzschmerzen zum Inhalt. Die mit „red flags“ verbundenen Erkrankungen sind in der Regel gut zu diagnostizieren und es gibt Vorgaben zur Therapie.
Inhalte der Leitlinie sind:
- lumbales Facettensyndrom/Spondylarthrose
- Discogenes Lumbalsyndrom bis Osteochondrosis vertebralis
- axiale Spondyloarthritis
- Morbus Baastrup
- Spinalkanalstenose
- Spondylolyse und Spondylolisthesis
- Myofasciale Dysfunktion
- hypomobile segmentale Dysfunktion der LWS („Blockierung“).
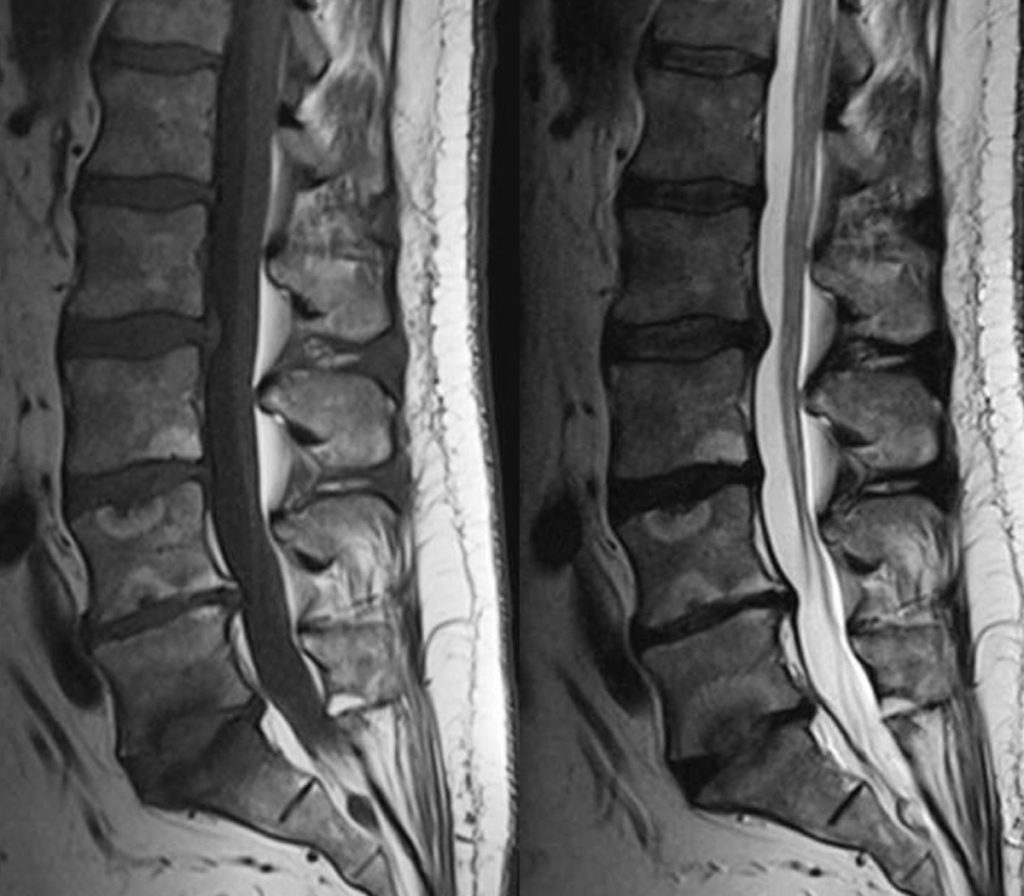
Für diese Erkrankungen finden sich Angaben zu Diagnose, Definition, Epidemiologie, Pathogenese, Klinik, Diagnostik und Therapie. Für schmerzhafte Erkrankungen der Wirbelsäule gilt in den ersten zwei bis drei Wochen die Nationale Versorgungsleitlinie Nicht-Spezifischer Kreuzschmerz, sofern sich keine eindeutigen Hinweise auf eine spezifische Ursache finden. Gespräch, Befragung, klinisch-orthopädische, klinisch-neurologische, schmerzpalpatorische und funktionspalpatorische Untersuchung haben einen hohen Stellenwert und werden ergänzt durch geeignete Laboruntersuchungen sowie bildgebende Verfahren. Ein konventionelles Röntgenbild der Lendenwirbelsäule in zwei Ebenen ist unverändert Standard, da das MRT nicht unter statischer Belastung erfolgen kann. In der Regel wird auch ein MRT der Lendenwirbelsäule unumgänglich sein (Abb. 1). Bei Verdacht auf eine axiale Spondyloarthritis ist darauf zu achten, dass im MRT auch die Sakroiliakalgelenke vollständig abgebildet sind. Weitere bildgebende Techniken (CT, Wirbelsäulen-Ganzaufnahmen, LWS-Funktionsaufnahmen, Szintigraphie, Myelograhie) stellen die Ausnahme dar, können aber zusätzlich indiziert sein. Eine radiologische Bildgebung ohne klinische Konsequenz sollte unbedingt vermieden werden. Besonders zu betonen ist, dass bildgebende Befunde immer nur im Kontext mit Anamnese und dem klinischen
Befund zu bewerten sind (Abb. 2).

Fazit
Außerhalb von Notfallsituationen wird immer die konservative Behandlung im Vordergrund stehen (Abb. 3). Im Hinblick auf den Einsatz operativer Verfahren bleibt festzustellen, dass es sich nicht um ein „entweder oder“, sondern um ein „sowohl als auch“ handelt. Die Behandlung von Kreuzschmerzpatienten bedarf eines leitliniengerechten Algorithmus unter Berücksichtigung konservativer Möglichkeiten und operativer Verfahren, in dem aber die Einbeziehung des Patienten im Sinne einer partizipativen Entscheidungsfindung zu betonen ist.

Autoren
ist Facharzt für Orthopädie und Unfallchirurgie und seit 1996 Chefarzt der Abteilung für Orthopädie und Unfallchirurgie an der Fachklinik Herzogenaurach. Er ist stellv. Generalsekretär der Deutschen Gesellschaft für Orthopädie und Unfallchirurgie (DGOU) und Generalsekretär der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC).
(Stand 2025)




