Der Begriff „Turf-Toe“ beschreibt eine Verletzung des MTP-1-Gelenkes infolge eines Hyperextensionstraumas der Großzehe und wurde 1976 von Bowers et al. geprägt. Durch die zunehmende Verbreitung von Kunstrasenplätzen („Turf“) sowie auch veränderte Materialeigenschaften von immer leichter werdenden Sportschuhen kam es vermehrt
zu Verletzungen der Großzehe.
Dr. med. Dr. dent. med. Andreas Först: Dabei führt eine forcierte Dorsalextension der Großzehe zu Verletzungen an der Plantarseite des ersten Zehenstrahls. Der gegenläufige Verletzungsmechanismus mit Hyperflexion der Großzehe und Verletzung dorsalseitig gelegener Strukturen wird als „Sand-Toe-Verletzung“ bezeichnet und tritt gehäuft beim Beach-Volleyball, Beach-Soccer und allen barfuß durchgeführten Fun-Sportarten auf. Aufgrund der Tendenz zur Bagatellisierung derartiger Verletzungen besteht leider eine Diskrepanz zwischen Verletzungsschwere und möglichen langfristigen Folgen. Die vermeintlich leichte Verletzung führt besonders im Leistungssport häufig zu unerwartet langen Ausfallszeiten, was zu erheblicher Unzufriedenheit bei Spielern, Trainern und Management führen kann. Daher sollten Verletzungen des Großzehengrundgelenks frühzeitig und gründlich diagnostiziert und einer adäquaten Behandlung zugeführt werden. Die meisten derartigen Verletzungen können konservativ behandelt werden. Die zu erwartenden Behandlungszeiten sollten jedoch primär nicht zu kurz angesetzt und das Therapieregime muss straff organisiert werden. Ebenso sollte bei höhergradigen Verletzungen baldmöglichst eine operative Therapie eingeleitet werden.
Epidemiologie
Die Turf-Toe-Verletzung hat in den letzten Jahren an Häufigkeit zugenommen, wobei genaue Zahlen fehlen. Allerdings wurde in verschiedenen Studien u. a. gezeigt, dass 45 % der Spieler in ihrer Karriere eine derartige Verletzung erleiden (Rodeo et al. 1990) und dass die Turf-Toe-Verletzung die dritthäufigste Ursache für Wettkampfausfälle nach Knie- und Sprunggelenksverletzungen darstellt (Clanton und Ford 1994).
Pathogenese
Biomechanisch handelt es sich beim Großzehengrundgelenk um ein maximal belastetes Areal, auf dem vorwiegend in der Abstoßphase vom Untergrund (Push-Off im Gangzyklus) teilweise ein Mehrfaches des Körpergewichts lastet. Dadurch kann es bei akuten Start- oder Stopsituationen sowie bei abrupten Richtungswechseln zu Verletzungen am Kapsel-Bandapparat, den Beugesehnen oder den Sesambeinen kommen. Betroffen sind hier besonders Sportarten wie Fußball, American Football, Leichtathletik und Basketball.
Klassifikation
Abhängig vom Ausmaß der Verletzung der betroffenen Strukturen unterscheidet man drei Schweregrade:
Grad 1 (Zerrung)
Zerrung ohne strukturelle Verletzung. Klinisch findet sich ein Druckschmerz von plantar und eine schmerzhafte Dorsalextension. Schmerzen und Schwellung sind unterschiedlich ausgeprägt, meist findet sich kein wesentliches Hämatom.
Grad 2 (Teilruptur)
Partielle Verletzung der plantaren Platte. Starker Druckschmerz und sehr schmerzhafte Dorsalextension, Gehen deutlich eingeschränkt. Oft kräftige Schwellung und Hämatom.
Grad 3 (Ruptur)
Ruptur der plantaren Platte, teilweise auch der kurzen Beugesehnen und der Kollateralbänder. In diese Kategorie fällt aus pathobiomechanischer Sicht auch die Sesambeinfraktur. Klinisch ausgeprägte Hämatomschwellung, instabiles Großzehengrundgelenk, schmerzbedingt aufgehobene Gehfähigkeit und Belastbarkeit.
Diagnostik
Anamnese: Bereits in der Anamnese lassen sich aufgrund des typischen Verletzungsmusters häufig Hinweise auf die Art der Verletzung gewinnen.
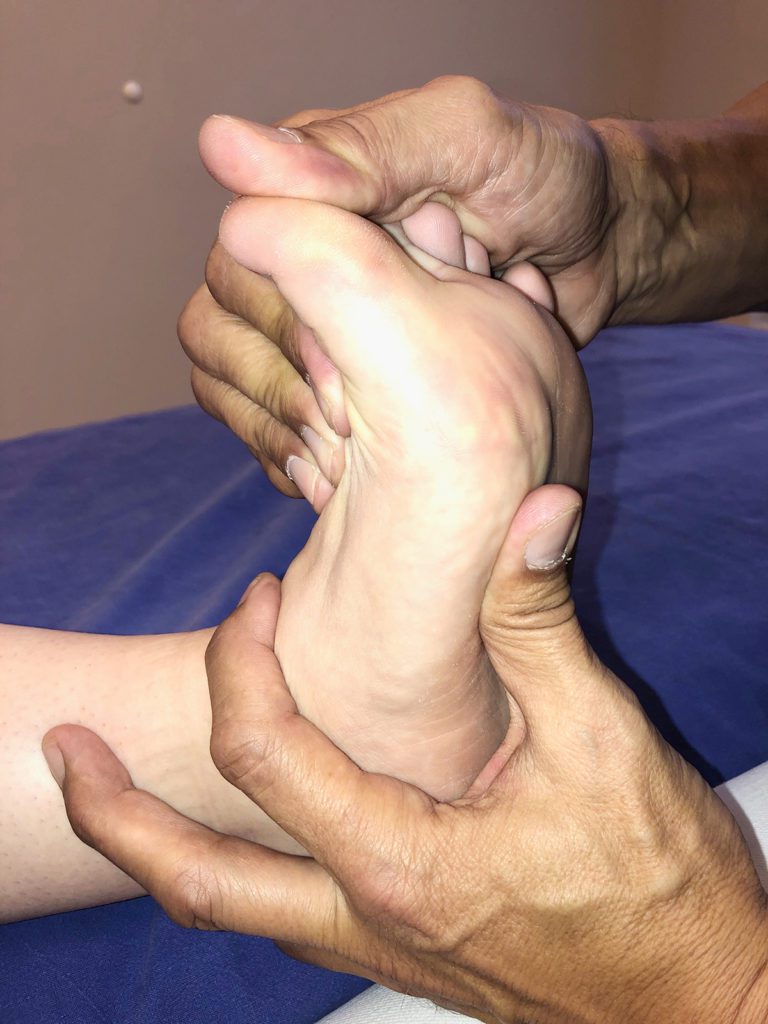
Klinik: Bei der klinischen Untersuchung ist zu achten auf die subjektiven Schmerzangaben des Patienten, den plantaren Druckschmerz, Schwellung und Hämatomverfärbung, die schmerzhafte Dorsalextension im Großzehengrundgelenk und die klinische Stabilität des Gelenks (seitlich, Drawer-Test).
Röntgen: Röntgenbilder des Fußes mit Belastung in zwei Ebenen (sofern schmerzbedingt möglich) sowie eine axiale Röntgenaufnahme der Sesambeine (Sprinteraufnahme) zeigen eventuelle knöcherne Verletzungen in diesem Bereich. Dabei gibt auch die Position der Sesambeine einen Hinweis auf mögliche Verletzungsfolgen. Das mediale Sesambein ist hierbei am unverletzten Fuß üblicherweise größer und steht weiter distal. Eine deutliche Proximalverlagerung der Sesambeine nach proximal weist auf eine Verletzung des Halteapparates hin. Röntgenvergleichsaufnahmen des unverletzten Fußes sollten aus Gründen der Strahlenhygiene und der hohen Aussagekraft einer MRT-Untersuchung nicht mehr durchgeführt werden. Bei einer unklaren Situation hinsichtlich einer möglichen OP-Indikation kann eine funktionelle Kontrolle der Stabilität im Großzehengrundgelenk mit dem BV-Gerät erfolgen.
Sonografie: Die Sonografie mit hochauflösenden, linearen Schallköpfen bietet eine rasche und kostengünstige Möglichkeit für einen Überblick über die Verletzung. Mit zunehmender Schwellung, Hämatombildung und Schmerzen wird die Aussagefähigkeit hinsichtlich des genauen Verletzungsausmaßes schwieriger. Ob hierdurch eine klare OP-Indikation zu stellen ist, bleibt der Erfahrung des Untersuchers überlassen.
MRT: Zur exakten Beurteilung der Weichteilverletzung sowie auch möglicher Knorpelschäden bietet ein MRT die höchste Aussagekraft. Speziell im Profisport sollte aufgrund der möglichen Konsequenzen und der differentialtherapeutischen Bedeutung frühzeitig ein MRT, eventuell mit Kontrastmittel, durchgeführt werden.

Therapie
Prinzipiell wichtig ist die Akutversorgung nach dem klassischen PECH-Schema mit Sportpause, Kryotherapie und Entlastung, um die Verletzungskaskade frühzeitig einzudämmen. Das weitere Vorgehen richtet sich nach den Ergebnissen der Diagnostik und der entsprechenden Klassifizierung.
Grad 1: konservativ-symptomatisch
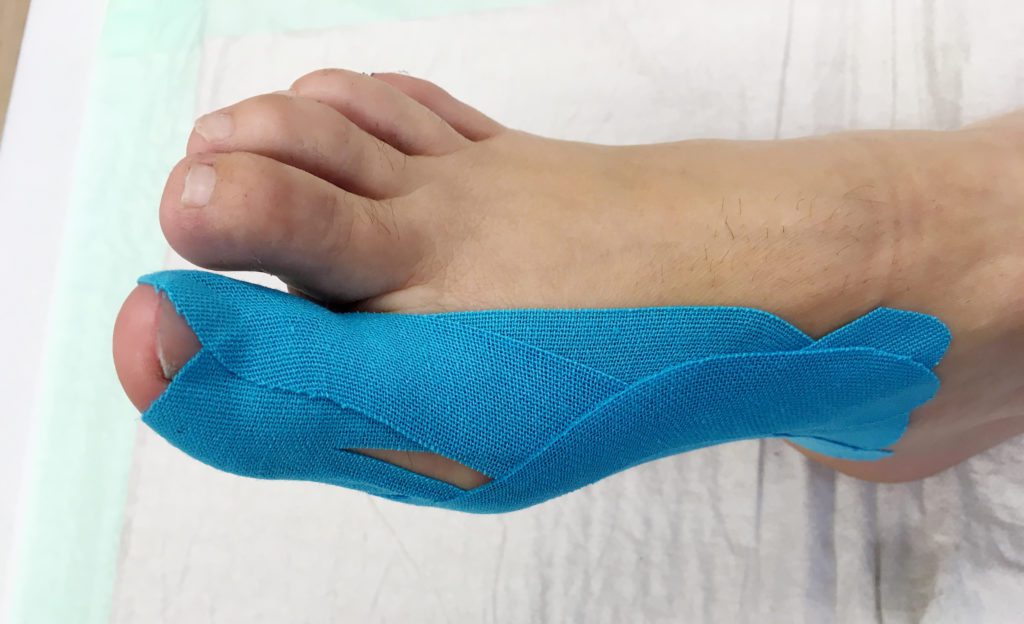
Abhängig vom Ausmaß der subjektiven Beschwerden erfolgt eine symptomatische Therapie. Dies kann auch eine kurzzeitige Teilbelastung mit Gehstützen beinhalten, eventuelle Gipsschiene für einige Tage. Ansonsten Tapes, Schuhe mit fester Sohle, Einlagen mit Sohlenversteifung bzw. Rigidusfeder. Antiphlogistika nach Bedarf.
Behandlungsdauer: 10 – 14 Tage.
Return to competition: 2 – 4 Wochen.
Grad 2: konservativ-immobilisierend
Meist ist eine Entlastung/Teilbelastung mit Gehstützen sowie eine Gipsschiene für 1 – 2 Wochen erforderlich, alternativ auch eine Immobilisierung im Therapieschuh. Antiphlogistika nach Bedarf, Lymphdrainage in der Primärphase, Physiotherapie nach Abklingen der Akutsymptomatik zur Vermeidung von Verklebungen (cave: keine aggressive Physiotherapie). Ergänzend Injektionen mit PRP (z. B. ACP/Fa. Arthrex, meist 2 – 3 Injektionen innerhalb von 8 – 10 Tagen). In der Reha-Phase Tapes bis zur völligen Beschwerdefreiheit.
Behandlungsdauer: 4 – 6 Wochen
Return to competition: 6 – 8 Wochen.
Wichtig für Low-grade-Verletzungen: Die Verletzung immer vollständig ausheilen lassen, um langwierige Beschwerden wie chronische Reizzustände oder Hallux limitus/rigidus zu vermeiden. Sportfähig somit erst bei völliger Beschwerdefreiheit.
Grad 3: operativ/selten auch konservativ möglich
Sehen Sie dazu folgenden Abschnitt, Operaive Therapie von Herrn Dr. med. Thomas Endres.
Operative Therapie
Dr. med. Thomas Endres: Das Ziel der operativen Therapie ist die Wiederherstellung der normalen Anatomie und Stabilität des Großzehengrundgelenkes (MTPJ). Anhand einer größeren Fallserien von turf-toe-Verletzungen bei amerikanischen Footballspielern wurde nur in 1,7 % der Fälle die Indikation zur Operation gestellt (George et al. 2014). Ein operatives Vorgehen wird bei folgenden Befundkonstellationen empfohlen:
OP-Indikation bei der akuten turf-toe-Verletzung:
- Ruptur der plantaren Platte
- Proximalisierung/Retraktion eines oder beider Sesambeine
- Vertikale Instabilität des Großzehengrundgelenkes (Drawer-Test)
- Traumatische Hallux valgus- oder seltenerer Hallux varus-Deformität
- Dislozierte Fraktur der Sesambeine und Diastase eines Sesambein bipartita
- Knorpelverletzungen, insbesondere des ersten Mittelfußköpfchens und freie Gelenkkörper
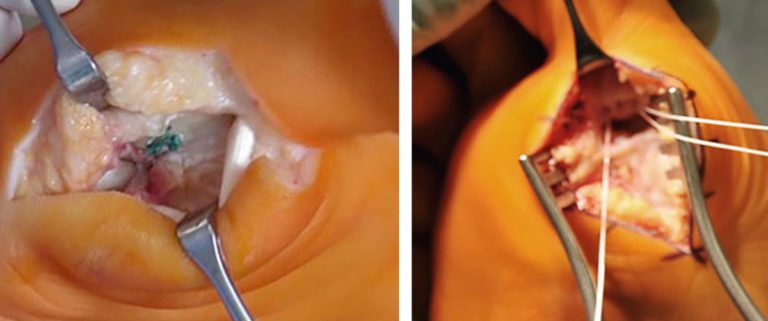
Das operative Vorgehen wird durch das präoperativ evaluierte Verletzungsausmaß bestimmt. Die Bewertung der jeweiligen OP-Methoden ist aufgrund des Mangels an prospektiv randomisierten kontrollierten Studien nicht möglich. Eine komplette Ruptur der plantaren Platte, die gewöhnlich im Bereich der Ligg. phalangosesamoidale basisnah der Grundphalanx liegt, sollte durch intraligamentäre Nähte oder Refixation durch Nahtanker oder Bohrlöcher, in Abhängigkeit der vorliegenden Bandqualität, rekonstruiert werden (Abb.4), wodurch die vertikale Instabilität behoben wird. Bei gleichzeitig vorliegender horizontaler Instabilität muss das betreffende Kollateralband rekonstruiert werden und im Falle einer traumatischen Hallux valgus-Stellung zusätzlich eine Tenotomie der Adductor hallucis-Sehne erfolgen. Kontrovers wird das Vorgehen bei vorliegender dislozierter Fraktur eines oder beider Sesambeine bzw. bei Aufreißen der Synchondrose einer Sesamoid Bipartita diskutiert. Die chirurgischen Therapieoptionen reichen von kompletter Sesamoidektomie, partieller Fragmentresektion (distal oder proximal) oder Fragmentretention durch Minischraubenosteosynthese bis hin zur alleinigen autologen Spongiosaplastik bei Pseudarthrose. Das Vorgehen ist vom Ausmaß der Fraktursituation abhängig. Zu allen Methoden finden sich in der Literatur gute bis sehr gute Ergebnisse in Level IV und V Studien mit kleinen Fallserien. Eine Behandlungsempfehlung kann daher nicht ausgesprochen werden.

(mit freundlicher Genehmigung von Dr. Florian Dreyer und Prof. Dr. Thomas Mückley)
Im Falle einer Sesamoidektomie sollte man sich auf die Resektion eines Sesambeins beschränken, da ansonsten eine cock-up Deformität oder Klauenzehenbildung droht. Saxena et al. (2003) berichten nach Sesamoidektomie über eine Komplikationsrate von 19 %. Aper et al. (1996) zeigte in einer biomechanischen Studie die Kraftreduktion beim push-off nach Resektion eines oder beider Sesambeine. Im eigenen Vorgehen ist daher die Sesamoidektomie der Revisionschirurgie bei chronisch therapieresistenten Schmerzzuständen vorbehalten. Nach Empfehlungen sollte bei Resektion des tibialen Sesambeins die Abductor hallucis-Sehne und bei Resektion des fibularen Sesambeins die Adductor hallucis-Sehne in den entstandenen Defekt zur Verstärkung der plantarisierenden Wirkung eingeschwenkt werden (Najefi et al. 2018, Clough et al. 2018, Cormick et al. 2009).
Die bei turf-toe-Verletzung auftretenden Scherkräfte während der Dorsalflexion können durch zusätzliche Impaktion der Grundphalanx zu osteochondralen Läsionen am Mittelfußköpfchen führen. Die in der Folge entstehende progressive Arthritis durch Chondrolyse verhindert in aller Regel die Sportfähigkeit (Coughlin et al 2010). In einer vergleichenden Studie von Kim et al. (2012) konnte durch Mikrofrakturierung sowie durch Transplantation autologer osteochondraler Zylinder eine signifikante Reduzierung der Schmerzsymptomatik und Verbesserung der funktionellen Ergebnisse gewonnen werden. Im eigenen Vorgehen wird die Transplantation von osteochondralen Zylindern in SDI-Technik favorisiert (Abb. 5).

Ein versäumtes operatives Vorgehen kann bei bestehender Operationsindikation gravierende Spätfolgen nach sich ziehen und letztendlich das vorzeitige Ende einer Profisportler-Karriere bedeuten (Coughlin et al. 2010). Inadäquat therapierte Grad 3 Verletzungen können zur Einsteifung und Arthrose des Großzehengrundgelenk und damit zur deutlichen Reduktion der sportlichen Leistungsfähigkeit führen (Clough et al. 2018).
OP-Indikation bei der chronischen turf-toe-Verletzung:
- Hallux rigidus
- chronische Synovitis /Arthritis des Großzehengrundgelenkes
- therapierefraktäre Schmerzen bei Sesamoiditis
- Cock-up Deformität
Bei einem Hallux rigidus Grad 3 oder 4 wird anhand der Erfahrungen aus dem eigenem Patientengut ein Ersatz des Mittelfußköpfchen durch einen größeren autologen osteochondralen Zylinder vom Kniegelenk empfohlen (Abb. 6). Das dadurch gewonnene funktionelle Ergebnis ist dem der Arthrodese oder Prothesenimplantation gerade bei sportlich aktiven Patienten überlegen. Wie oben erläutert, ist bei einer therapierefraktären Sesamoiditis eine Sesamoidektomie oder zumindest ein shaving des betroffenen Sesambeins unumgänglich. Eine entstandene cock-up-Deformität erfordert in aller Regel einen flexor-to-extensor Sehnentransfer. Bei einem rigiden IP-Gelenk ist zusätzlich dessen Fusion notwendig. Die Nachbehandlung erfolgt im Essex-Lopresti-Slipper mit 10° plantarflektiert getapter Großzehe für 4 – 6 Wochen unter 15 kg Teilbelastung. Passive Bewegungsübungen sind nach einer Woche erlaubt. Sportfähigkeit besteht nach 3 – 6 Monaten und ist dann gegeben, wenn die passive Dorsalextension bis 50° schmerzfrei möglich ist.

Fazit
Turf-toe-Verletzungen werden meist unterschätzt und bagatellisiert. Die frühzeitige Diagnosestellung und Therapieeinleitung ist aber für ein gutes funktionelles Ergebnis essentiell. Chronische Verläufe zeigen deutlich schlechtere Langzeitergebnisse und gefährden die Karriere des Profisportlers. Höhergradige Verletzungen erfordern ein konsequentes operatives Vorgehen.
Autoren
ist Orthopäde, Unfallchirurg und Osteopath (M.D.O.) mit eigener Praxis in Hirschaid. Er leitet in der Gesellschaft für Fuß- und Sprunggelenkchirurgie (GFFC) den AK (Arbeitskreis) Konservative Therapie und Sport. Außerdem hat der Teamarzt von BROSE Bamberg nach seinem Studium der Humanmedizin noch ein Studium der Zahnmedizin absolviert und ist wiss. Beirat der sportärztezeitung.
ist Facharzt für Chirurgie, Unfallchirurgie und Orthopädie, mit Zusatzbezeichnungen spezielle Unfallchirurgie und Notfallmedizin. Er leitet das Fuß- und Sprunggelenkszentrum am RoMed Klinikum Rosenheim und ist Mitglied in der Gesellschaft für Fußchirurgie (GFFC) sowie in der Deutschen Association für Fuß und Sprunggelenk (D.A.F.).