Eishockey ist eine intensive und hoch dynamische Sportart, die eine hohe physische Belastbarkeit erfordert und zugleich spezifische gesundheitliche Herausforderungen birgt. Dieser Artikel untersucht anhand von Fallbeispielen wichtige sportmedizinische Aspekte des Eishockeys, einschließlich häufiger Verletzungen, präventiven Maßnahmen und Behandlungsansätzen.
Fallbeispiel 1 – Myokarditis?
Ein 27-jähriger Eishockeyspieler klagte über stechende Schmerzen am Brustkorb und Dyspnoe beim Eistraining bei noch bestehenden Zeichen eines grippalen Infektes. Der Infekt begann zwei Wochen zuvor nach einem Ligaspiel und war durch Husten und Gliederschmerzen gekennzeichnet. Fieber bestand zu keiner Zeit. Die Brustschmerzen waren atemabhängig und auf das Sternum bzw. den linken Hemithorax projiziert. Die Sauerstoffsättigung und Blutdruck waren regelrecht. Die Lungen-Auskultation erbrachte unauffällige Befunde, eine eingeleitete laborchemische Untersuchung zeigte leicht erhöhte Leukozyten bei normalem Troponin, CRP, Prokalzitonin und D-Dimere. Das EKG war ohne pathologischen Befund, ebenso zeigten sich in der Echokardiographie keine Wandbewegungsstörungen. Die Sonographie zeigte eine Verdickung der Pleura linksseitig, ohne Zeichen eines Sero- oder Hämatothorax. Unter der Diagnose einer Pleuritis wurde eine orale Therapie mit einem NSAR eingeleitet, zudem eine orale Antibiose für 14 Tage. In den Kontrolluntersuchungen zeigte sich sonographisch ein Rückgang der Pleuritis, ebenso wurden die Leukozyten normwertig und der Spieler präsentierte sich klinisch beschwerdefrei. Nach vier Wochen war ein Wiedereinstieg in das Mannschaftstraining möglich.
In den letzten Jahren hat sich ein besonderes Augenmerk auf den Zusammenhang zwischen Atemwegserkrankungen und dem Risiko von einer Myokarditis bei Sportlern gerichtet. Die Myokarditis, eine Entzündung des Herzmuskels, kann schwerwiegende Auswirkungen auf die kardiovaskuläre Gesundheit haben und stellt daher eine ernsthafte Bedrohung dar [1]. Während einer Atemwegserkrankung kann das Immunsystem aktiviert werden und Entzündungsreaktionen im gesamten Körper auslösen, insbesondere am anatomisch benachbarten Herzmuskel. Die Infektionen sind meist viral bedingt, können aber auch bakterieller Genese sein [1]. Ist der Herzmuskel affektiert, kommt es zu vorübergehenden Beeinträchtigungen der Herzfunktion, die in fatalen Arrhythmien münden können. Eishockey-Sportler sind anfällig für Myokarditiden, da die intensive und intervallartige körperliche Aktivität das Herz-Kreislauf-System enorm fordert. Aus Studien ist bekannt, dass Sportler, die während einer akuten Atemwegserkrankung intensives Training betreiben, ein erhöhtes Risiko für die Entwicklung einer Myokarditis haben [1, 2]. Entscheidend ist daher die Prävention oder frühe Antizipation von solchen Kompilationen, da eine Myokarditis im Anfangsstadium oft asymptomatisch sein kann [2]. Ein standardisierter Algorithmus kann dabei helfen. Ebenso eine ausreichende Ruhepause bei bestehenden Atemwegserkrankungen.

Fallbeispiel 2 – Innenbandverletzung
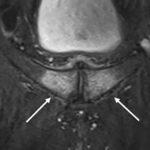
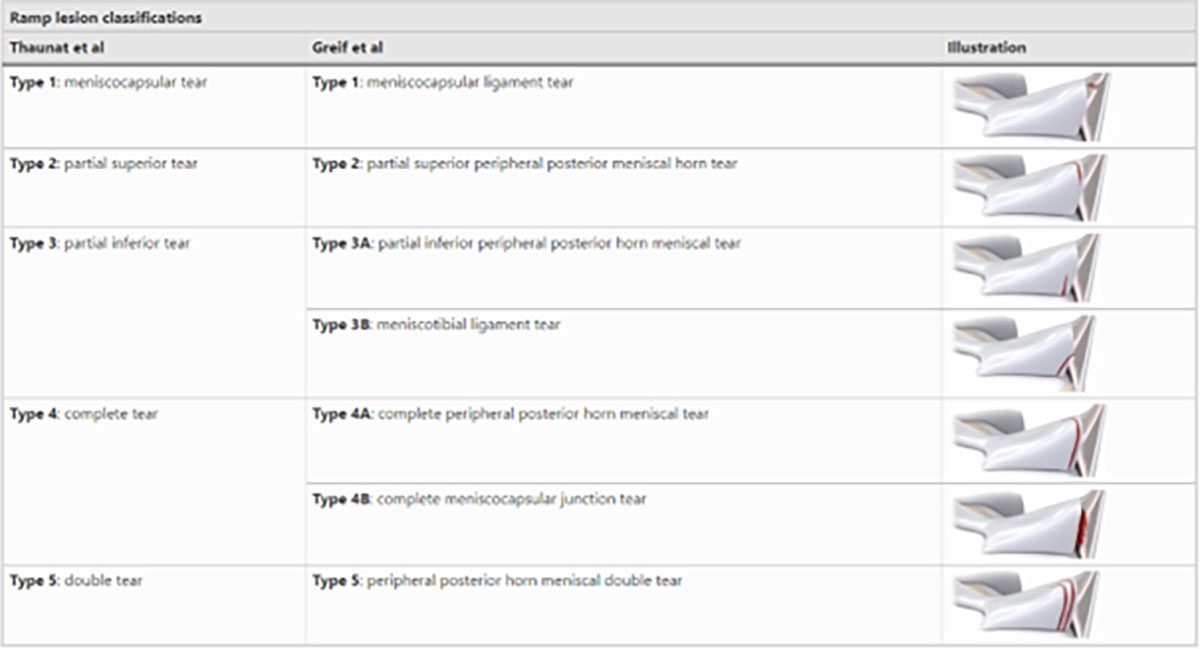
Ein 26-jähriger Eishockeyspieler bekam in einem Turnierspiel in der Defensivzone einen Check. In diesem Moment war sein linkes Knie in einer fixierten X-Bein-Stellung. Durch den Stoß wurde die valgische Kniestellung forciert verstärkt und der Spieler spürte direkt einen medial einschießenden Schmerz. Der Spieler konnte das Spiel nicht fortführen und wurde zur Untersuchung mit in die Kabine genommen. Es zeigte sich ein starker Schmerz medial am Kniegelenk im Valgusstress bei jedoch guter Bandstabilität des MCL (mediales Kollateralband) in 0° und 30° Flexion. Der Schmerz wurde vom Athleten jedoch nicht nur streng medial über dem MCL wahrgenommen, sondern auch posteromedial im Bereich der Kniekehle. Die Flexion war zudem schmerzhaft eingeschränkt. Akute Behandlungsmaßnahmen i.S. von Kühlung, Kompression, Taping und Entlastung wurden eingeleitet. Die anschließende MRT-Bildgebung des linken Kniegelenkes zeigte wie erwartet eine Grad 1 MCL-Verletzung (starke Zerrung). Zudem zeigte sich eine basale Innenmeniskus-Hinterhorn-Läsion mit Affektion der meniskokapsulären Aufhängung (Ramp-Lesion Typ 1). Da die Faserzüge zwischen Meniskus und Kapsel nur partiell geschädigt waren, konnte eine nicht-operative Therapie mit Bracing und Physiotherapie eingeleitet werden. Der Spieler war nach sechs Wochen wieder beschwerdefrei und konnte in das Mannschaftstraining einsteigen.
Innenbandverletzungen sind häufig im Eishockey. Insbesondere durch die häufig notwendige X-Bein Stellung der Athleten auf dem Eis, die zur Temporegulation und Koordination entscheidend ist, wird dieses Band stetig belastet. Durch die anatomische Nähe des Innenbandes zum Innenmeniskus, sind meniskale Begleitverletzungen häufig und dürfen nicht übersehen werden, denn diese benötigen nicht selten einer chirurgischen Intervention [3, 4]. Insbesondere Ramp-Lesions werden häufig übersehen und sind in ihrer Bedeutung unterschätzt [5]. Daher sind eine genaue Evaluation des Innenmeniskus in der MRT und die Kenntnis der gängigen Klassifikationen entscheidend. Zudem ist eine muskuläre Stabilisation des Kniegelenkes zur Abfederung des X-Beins und zum Schutz des Innenbandes sinnvoll. Hierzu gibt es spezielle Übungen bzw. Übungsanleitungen zum täglichen Eigentraining (www.stop-x.de, Deutsche Kniegesellschaft e.V.).
Fallbeispiel 3 – Leiste
Ein 30-jähriger Eishockeyspieler klagte über zunehmende Beschwerden im Bereich des vorderen Beckens nach Spielbelastung. Der Schmerz war insbesondere bei schnellen Antritten und Richtungswechseln vorhanden und strahlte zum Teil in beide Leisten. Die Hüftgelenke beidseits zeigten sich frei beweglich und schmerzfrei. Die eingeleitete MRT-Diagnostik zeigte eine Flüssigkeitsansammlung im Os pubis beidseits direkt an der Symphyse. Eine Adduktorenansatztendinitis, Cleft-Zeichen oder eine Leistenhernie waren nicht zu sehen. Der Athlet wurde für vier Wochen aus der sportlichen Belastung genommen. Zudem wurde eine Stoßwellenbehandlung (fokussiert) und Physiotherapie durchgeführt. Ergänzend wurde eine orale Supplementation von Vitamin D3 und Calcium eingeleitet sowie eine medikamentöse Therapie mit Ibandronat. Hierunter besserten sich die Beschwerden und der Patient konnte nach vier Wochen wieder schmerzfrei in das Aufbautraining zurückkehren.
Die Symphyse und die Adduktoren an der Innenseite des Oberschenkels sind bei Eishockeyspielern eine häufige Verletzungslokalisation, da sie beim Skaten, bei den vielen seitlichen Bewegungen, Schüssen und dem Abbremsen des Körpers stark beansprucht werden. Die Symphysenregion hat in der Medizin in den letzten Jahren große Aufmerksamkeit erhalten [6]. Problem dieser Schmerzlokalisation ist, dass mehrere Verletzungen, teils völlig unterschiedlicher Genese, dahinterstecken können [7, 8]. Neben der Leistenhernie (Sportlerleiste) ist eine Ansatztendinitis der Adduktorenmukulatur häufig zu finden [9]. Nicht übersehen sollte man allerdings auch das Secondary Cleft Syndrom, bevor man eine klassische Symphysitis diagnostiziert. Bei der Verletzung im Rahmen eines Cleft-Syndroms kommt es zu einer Spaltbildung zwischen dem Schambeinknochen und der dort ansetzenden Adduktorenmuskulatur [8, 10]. Das Superior-Cleft- und das Secondary-Cleft-Syndrom unterscheiden sich lediglich hinsichtlich der Region, in der der Spalt zwischen dem Knochen und der Muskulatur auftritt. Die Ursachen dieser Cleft-Syndrome sind noch nicht endgültig geklärt. Als Ursache kommen neben einer Instabilität (Makro- und Mikroinstabilität) des Schambeinspaltes (Symphyse), chronische Überlastungen der Adduktorenmuskulatur mit erhöhter Zugbelastung am knöchernen Ansatz, aber auch akute Verletzungen nach einem Sturz auf das Becken in Frage [8]. Der Nachweis eines Cleft-Syndroms erfolgt in der MRT oder ergänzend in der Symphysographie [10]. Bei letzterer Untersuchung lässt sich das Ausmaß des Cleft-Syndroms und seine genaue Lokalisation darstellen. Die Therapie der Cleft-Syndrome ist weiterhin nicht vollständig standardisiert. Neben gezielten Injektionen in den Schambeinspalt mit z. B. ACP (autologes konditioniertes Plasma) gibt es auch die Möglichkeit der operativen Therapie. Ziel der Operation ist es, den Defekt zwischen dem Knochen und der Muskulatur zu schließen.
Handlungsempfehlung & Fazit
Eishockey ist durch schnelle Richtungswechsel, intensive Körperkontakte und hohe Geschwindigkeiten auf dem Eis gekennzeichnet. Diese Aspekte tragen dazu bei, dass Eishockey eine hohe Verletzungsrate aufweist. Neben Verletzungen wie Gehirnerschütterungen, Riss-/Quetschwunden und Frakturen sind insbesondere Muskel-Sehnenverletzungen und Bandverletzungen häufig. Zusätzlich dazu bietet das Eishockey auch sportmedizinische Herausforderungen. Insbesondere die kalte Umgebung kann zu Atemwegserkrankungen führen und erfordert besondere Aufmerksamkeit hinsichtlich der Flüssigkeitszufuhr und Ernährung der Spieler. Gerade nicht erkannte und insuffizient behandelte Infektionen der Atemwege bergen ein kardiovaskuläres Komplikationspotenzial.
Die Betreuung von Eishockeymannschaften erfordert somit spezialisierte Kenntnisse und Fähigkeiten. Ein gutes anatomisches Grundwissen über stark beanspruchte Körperregionen wie das Kniegelenk, Schultergelenk und die Hüft-Leistenregion sind wichtig und sollten durch das Verständnis bewährter Verletzungsklassifikationen ergänzt werden. Bei Verletzungen wie Knochenbrüchen und Gehirnerschütterungen ist eine akutmedizinische Intervention erforderlich und Kenntnisse über gängige Protokolle oder diagnostische Abläufe (z. B. Sport Concussion Assessment Tool, SCAT 5) sind unerlässlich. Der Prävention kommt im Eishockeysport eine besondere Rolle zu, insbesondere auch zur Verhinderung von chronischen Verletzungen. Ein regelmäßiges Krafttraining der Rumpf- und Unterkörpermuskulatur kann das Verletzungsrisiko senken. Zudem ist das Training von Beweglichkeit und Gleichgewicht wichtig, um Stürze und Kollisionen besser abfangen zu können. Ebenso wichtig ist das Tragen von hochwertiger Schutzausrüstung, einschließlich Helm, Schulterpolster und Handschuhe.
Mehr Content zur Eishockey-Sportmedizin:
Stumpfes Halstrauma im Eishockey
Trainingsperiodisierung im Eishockey
Literatur
1. Eichhorn C, Bière L, Schnell F, Schmied C, Wilhelm M, Kwong RY, Gräni C. Myocarditis in Athletes Is a Challenge: Diagnosis, Risk Stratification, and Uncertainties. JACC Cardiovasc Imaging. 2020 Feb;13(2 Pt 1):494-507. doi: 10.1016/j.jcmg.2019.01.039
2. Streuber S, Noack F, Stoevesandt D, Schlitt A. 102 Patienten mit Verdacht auf Myokarditis : Klinische Präsentation, Diagnostik, Therapie und Prognose [102 patients with suspected myocarditis : Clinical presentation, diagnostics, therapy and prognosis]. Herz. 2018 Feb;43(1):69-77. German. doi: 10.1007/s00059-016-4524-3
3. Taneja AK, Miranda FC, Rosemberg LA, Santos DCB. Meniscal ramp lesions: an illustrated review. Insights Imaging. 2021 Sep 25;12(1):134. doi: 10.1186/s13244-021-01080-9
4. Chahla J, Dean CS, Moatshe G, Mitchell JJ, Cram TR, Yacuzzi C, LaPrade RF. Meniscal Ramp Lesions: Anatomy, Incidence, Diagnosis, and Treatment. Orthop J Sports Med. 2016 Jul 26;4(7):2325967116657815. doi: 10.1177/2325967116657815
5. Kaiser JT, Meeker ZD, Horner NS, Sivasundaram L, Wagner KR, Mazra AF, Cole BJ. Meniscal ramp lesions – Skillful neglect or routine repair? J Orthop. 2022 May 9;32:31-35. doi: 10.1016/j.jor.2022.05.001
6. Gaudino F, Weber MA. Osteitis pubis oder Symphysitis pubis [Osteitis pubis or symphysitis pubis]. Radiologe. 2019 Mar;59(3):218-223. German. doi: 10.1007/s00117-018-0472-7
7. McAleer, Stephen & Gille, Justus & Bark, Stefan & Riepenhof, Helge. (2015). Management of chronic recurrent osteitis pubis/pubic bone stress in a Premier League footballer: Evaluating the evidence base and application of a nine-point management strategy. Physical Therapy in Sport. 16. doi: 10.1016/j.ptsp.2015.04.003
8. Murphy G, Foran P, Murphy D, Tobin O, Moynagh M, Eustace S. „Superior cleft sign“ as a marker of rectus abdominus/adductor longus tear in patients with suspected sportsman’s hernia. Skeletal Radiol. 2013 Jun;42(6):819-25. doi: 10.1007/s00256-013-1573-z
9. Weber MA. Sportlerleiste – „Sportsmen’s groin“ [Groin pain in athletes-sportsmen’s groin]. Radiologie (Heidelb). 2023 Apr;63(4):268-274. German. doi: 10.1007/s00117-023-01117-8
10. Holl N, Gerhardt JS, Tischer T, Krüger J, Arevalo-Hernandez A, Lenz R, Weber MA. Comparison between dedicated MRI and symphyseal fluoroscopic guided contrast agent injection in the diagnosis of cleft sign in athletic groin pain and association with pelvic ring instability. Eur Radiol. 2023 May 5. doi: 10.1007/s00330-023-09666-1
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie mit Schwerpunkt Kniechirurgie. Er ist Oberarzt Knie-, Hüft-, Schulter- und Ellenbogenchirurgie an der Schön Klinik-München Harlaching und Mannschaftsarzt der Deutschen Eishockey-HerrenNationalmannschaft.
ist Facharzt für Orthopäde und Unfallchirurgie mit Zusatzbezeichnung spezielle orthopädische Chirurgie. Er ist Oberarzt Knie-, Hüft-, Schulter- und Ellenbogenchirurgie an der Schön-Klinik-München Harlaching und Mannschaftsarzt der Deutschen Eishockey-Herren-Nationalmannschaft.