Dr. med. Evi Fleischhacker1, Prof. Dr. med. Benjamin Bücking2, Prof. Dr. med. Ulrich Christoph Liener3, PD Dr. med. Carl Neuerburg1
1 Klinik für Allgemeine, Unfall- und Wiederherstellungschirurgie, Klinikum der Universität LMU München
2 Klinik für Orthopädie, Unfallchirurgie und Alterstraumatologie; DRK-Kliniken Nordhessen Gemeinnützige GmbH; Standort Wehlheiden; Kassel
3 Klinik für Orthopädie, Unfallchirurgie und Wiederherstellungschirurgie; Vinzenz von Paul Kliniken gGmbH Marienhospital Stuttgart
Eine der häufigsten vital bedrohlichen Frakturen des älteren Patienten sind hüftgelenknahe Femurfrakturen, welche aufgrund des demographischen Wandels von zunehmender Bedeutung sind. Das Hauptziel in der Behandlung dieser Patienten ist der Erhalt der Mobilität und Funktion. Aufgrund der bei älteren Patienten häufig bestehenden metabolischen Veränderungen, kognitiven Verschlechterungen, Komorbiditäten, Polypharmazie, Sarkopenie und anderen Begleitumständen ist eine rein chirurgische Behandlung dieser Hüftfrakturpatienten unzureichend, um ein gutes Behandlungsergebnis zu erreichen und es bedarf interdisziplinärer Versorgungsstrategien.
Für eine rasche postoperative Vollbelastung und eine schnellst mögliche Rückkehr zu den Alltagsaktivitäten, stehen verschiedene moderne OP-Verfahren zur Verfügung. Ein weiterer, wesentlicher Versorgungsaspekt stellt neben der spezifischen orthogeriatrischen Akutbehandlung die nachfolgende Sekundärprophylaxe dar. Dieser Artikel soll einen kurzen Überblick über die aktuellen Versorgungsstrategien bei älteren Hüftfrakturpatienten geben.
Hintergrund
Hüftgelenknahe Femurfrakturen älterer Patienten sind zumeist mit einer Osteoporose assoziiert. Zunehmend wird erkannt, dass es nicht ausreichend ist, ältere Patienten mit einer Hüftfraktur einer ausschließlich unfallchirurgischen Behandlung zu unterziehen, da die 1-Jahres-Mortalität noch immer zwischen 11 % und 29 % angegeben wird [1, 2]. Essenzielle Probleme liegen außerdem in der Verschlechterung der Mobilität und der damit verbundenen Institutionalisierung [1]. Die Gründe für die oftmals rasche Verschlechterung des Gesundheitszustandes älterer Hüftfrakturpatienten sind mannigfaltig, neben der chirurgischen Versorgung haben häufige Begleitumstände wie die Fragilität (Gebrechlichkeit), Sarkopenie, Osteoporose, Polypharmazie, Komorbiditäten und andere Bedingungen einen entscheidenden Einfluss auf das Outcome von Hüftfrakturpatienten. Zudem begünstigen die häufig bestehenden metabolischen Veränderungen älterer Patienten die Entstehung peri- und postoperativer Komplikationen wie Harnwegsinfektionen, Thrombembolien, Pneumonien, Druckulcera und andere. Das obergeordnete Ziel einer erfolgreichen Behandlung bei älteren Hüftfraktur-Patienten ist daher die rasche Wiedererlangung größtmöglicher Unabhängigkeit und die Rückkehr zu vorherigen Aktivitäten [1].
Fraktureinteilung und Inzidenz hüftgelenknaher Frakturen
Proximale Femurfrakturen Die häufigsten Hüftfrakturen sind im Bereich des Schenkelhalses und der Trochanterregion lokalisiert (Abb. 1 a/b), Raunest et al zeigten, dass 48,2 % dieser Frakturen die Trochanterregion und 51,8 % den Schenkelhals betreffen [3]. Frakturen der Trochanterregion werden nach AO als 31-A Frakturen klassifiziert, bei Schenkelhalsfrakturen ist in der Praxis die Einteilung nach Pauwels und Garden geläufiger.

Periprothetische und Peri-Implantat Frakturen Aufgrund einer bei älteren Patienten häufig vorangegangenen Endoprothesen- bzw. anderen Implantatversorgung (z. B. Platten- oder Marknagelosteosynthese) müssen auch diese bei den Hüftfrakturen benannt werden. Diese Frakturen werden als periprothetische bzw. periimplantäre Frakturen bezeichnet (Abb. 1c). Die Inzidenz periprothetischer Frakturen nach Hüft-TEP Implantation liegt derzeit bei 1 % bzw. 4 % [4, 5], wobei in den nächsten Jahren mit steigenden Zahlen zu rechnen ist [6].
Geriatrische Herausforderungen und ortho-geriatrisches Co-Management Geriatrische Patienten sind in der Regel älter als 70 Jahre und multimorbide, was das behandelnde Team vor viele Herausforderungen stellt. So ist bekannt, dass eine verlängerte präoperative Liegedauer signifikant negative Einflüsse auf Akutkomplikationen und die 1-Jahres-Mortalität hat [1, 7, 8]. Dabei steht eine bestehende Therapie mit einem Thrombozytenaggregationshemmer, einem Vitamin K-Antagonisten oder einem direkten oralen Antikoagulans (DOAK) einer Operation innerhalb des optimalen Zeitfensters nicht entgegen [1, 3, 9]. Die Wahl des Anästhesieverfahrens bleibt eine Individualentscheidung. Patienten die mit einer Regionalanästhesie operiert wurden, weisen eine verkürzte stationäre Behandlungsdauer auf, jedoch zeigte sich keine Reduktion der Mortalität gegenüber Patienten die eine Allgemeinanästhesie erhielten [10]. Eine besondere Herausforderung und häufige Komplikation stellt das Delir dar, welches das Risiko für weitere Komplikationen erhöht und direkt wie indirekt das funktionelle und kognitive Outcome beeinflusst [11]. Hier sind verschiedene Strategien notwendig, um diese Komplikation zu vermeiden. So zeigte sich z. B., dass durch intensive Zuwendung durch speziell geschultes Personal die Inzidenz eingedämmt werden konnte [12]. Ebenso sollten Blasendauerkatheter frühzeitig entfernt werden, um die Häufigkeit der Harnwegsinfekte zu reduzieren [13]. Die häufig komplexe Multimedikation der Patienten sowie altersbedingte physiologische Veränderungen sind ebenfalls zu beachten.
Neben dem interdisziplinären Team ist auch eine interprofessionelle Zusammenarbeit essenziell. Die Frühmobilisation, das Ernährungsmanagement, die Aktivierung der Patienten, das Entlassungsmanagement u.v.m. sind ohne diese Kooperation nicht suffizient durchführbar. Regelmäßige Teambesprechungen stellen daher einen integralen Bestandteil eines alterstraumatologischen Co-Managementmodells dar [1, 13]. Interdisziplinäre Modelle mit einem definierten gemeinsamen Behandlungspfad verringerten perioperative Komplikationen, die Liegedauer im Akutspital und führten zu einem besseren funktionellen Outcome sowie zu einer Kostenreduktion [1, 14, 15].
Therapie der hüftgelenknahen Femurfrakturen des älteren Menschen
Vollbelastende Nachbehandlung Grundsätzlich ist die sofortige vollbelastende Mobilisation notwendig, um das Hauptziel – die Wiederherstellung des funktionellen Status wie vor der Fraktur – zu erreichen. Dabei ist es älteren Hüftfrakturpatienten nicht möglich, eine postoperative Teilbelastung einzuhalten, die Anordnung einer solchen führt zu einer unnötigen Verzögerung der Mobilisation [16, 17] und bedingt sogar eine signifikante Zunahme der Mortalität. Zur besseren Beurteilung der postoperativen Nachbehandlung und frühzeitigen Identifikation etwaiger Auffälligkeiten könnten zukünftig Biofeedback-Sensoren eine vermehrte Anwendung finden.
Hüftfrakturversorgungen Frakturen der Trochanterregion (AO-Typ A 1–3) werden osteosynthetisch behandelt. Hierzu existieren diverse Verfahren auf dem Markt. Intramedulläre Implantate (Marknagel) weisen jedoch u. a. biomechanische Vorteile auf und setzen sich zunehmend gegen extramedulläre Kraftträger durch (Abb. 2a). Eine zusätzliche Zement-Augmentation der Klinge im Kopfhalsfragment kann dabei, gerade bei reduzierter Knochenqualität, zu einer Vergrößerung des Knochen-Implantat-Interface beitragen [18]. Aufgrund des erhöhten Risikos einer sekundären Dislokation, der Hüftkopfnekrose und mit dem Ziel einer sofortigen vollbelastenden Mobilisation ist bei einer Schenkelhalsfraktur des älteren Patienten häufig ein prothetischer Gelenkersatz indiziert. Hier unterscheidet man zwischen der hemiprothetischen Versorgung mittels Duokopf (Abb. 2b), bei der lediglich der Hüftkopf durch eine Prothesenkomponente ersetzt wird und der totalendoprothetischen (TEP) Versorgung. Während die Hemiprothese den Vorteil einer kürzeren OP-Dauer mit geringerem OP-Trauma hat, weist die Hüft-TEP bessere Langzeitergebnisse auf [1, 19].
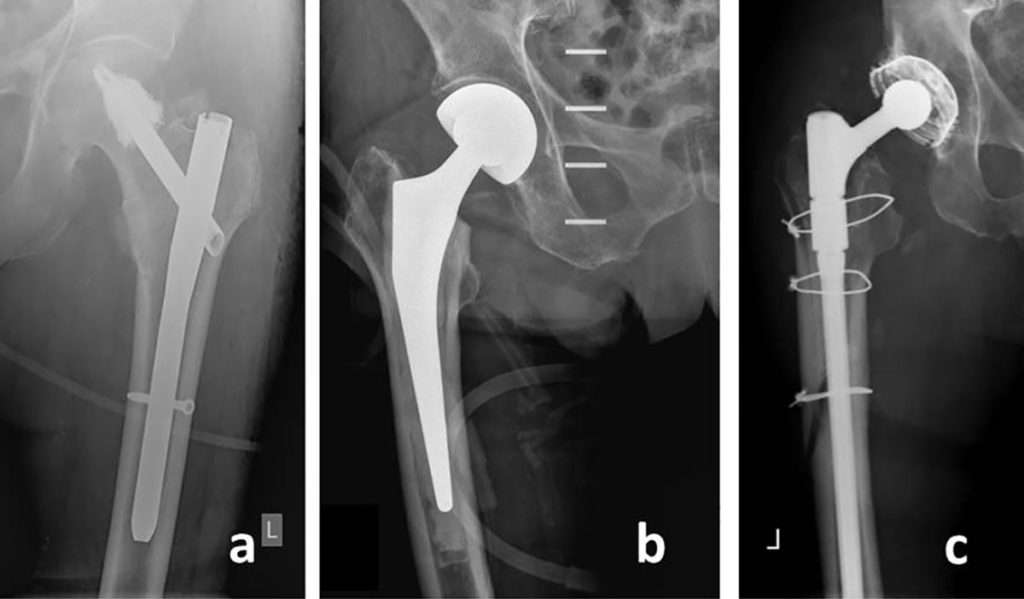
Periprothetische und Periimplantäre Frakturen Der Großteil dieser Frakturen muss im Rahmen einer Einzelfallentscheidung operativ versorgt werden. Ist die Prothese noch stabil im Knochen verankert, kann eine Osteosynthese durch spezielle Plattensysteme (Locking attachment Platte (Rucksackplatte) und polyaxiale winkelstabile Plattensysteme oder Cerclagen durchgeführt werden [20]. Diese ermöglichen dem Operateur, die Schrauben in Areale mit hochwertigerer Knochenqualität oder am Prothesenschaft vorbei zu positionieren [21]. Ist die Prothese gelockert, muss sie gewechselt werden (Abb. 2c).
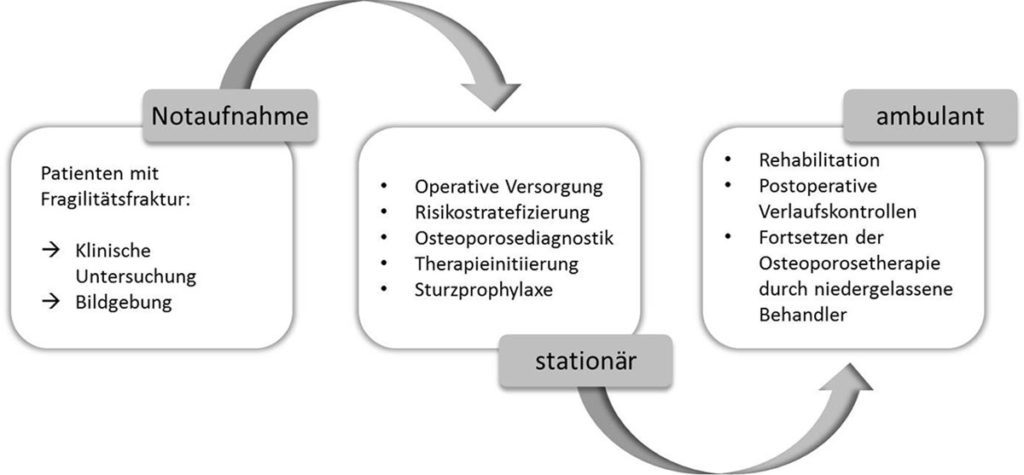
Sekundärprophylaxe Das Vorliegen einer Fragilitätsfraktur ist der größte Risikofaktor für weitere Frakturen, mit wiederum extrem hohen Morbiditäts- und Mortalitätsraten [1, 22, 23]. Die Abklärung und gegebenenfalls Einleitung einer Osteoporosetherapie ist daher wesentlich in der Sekundärprophylaxe. Nach wie vor erhalten nur etwa 11–16 % aller Frauen und überhaupt nur 3,4 % aller Männer mit Osteoporose eine adäquate Therapie [24]. Zur Koordination der Osteoporosetherapie alterstraumatologischer Patienten wurde daher in einigen Kliniken ein Fracture Liaison Service (FLS) initiiert. Bei einem FLS handelt es sich um eine durch einen Koordinator organisierte Netzwerkstruktur, welche die individuelle Sicherung der Diagnostik und Behandlung einer Osteoporose über den stationären Aufenthalt hinaus sichern soll (Abb. 3). Durch die damit assoziierte Steigerung der Osteoporose-Therapieadhärenz kann die Knochenqualität bzw. Prävention von Folgefrakturen positiv beeinflusst und auch die Mortalität signifikant reduziert werden [25].
In der Regel sollte eine Osteoporose Basistherapie nach Durchführung eines spezifischen Labors bereits während des stationären Aufenthaltes begonnen werden [4]. Bei ausreichend hohem Vitamin D Spiegel kann eine signifikant bessere Frakturheilung und eine signifikante Reduktion weiterer Frakturen nachgewiesen werden [5]. Ebenso ist eine kalziumreiche Ernährung z.B. durch milchhaltige Produkte sicherzustellen. Shams-White et al. konnten in einer Metaanalyse 2017 hingegen keinen klaren Vorteil für proteinreiche Ernährung bzgl. des Auftretens von Osteoporose feststellen.
Bei einer spezifischen Osteoporosetherapie bestehen Beschränkungen lediglich gegenüber einer parenteralen Bisphosphonattherapie, hier sollte ein Abstand von mindestens zwei Wochen zur Fraktur eingehalten werden [26].
Fazit
Aufgrund der demographischen Entwicklung und der immer älter werdenden Bevölkerung unterliegt auch die Unfallchirurgie einem Wandel. Insbesondere die häufig mit einer Osteoporose assoziierten Hüftfrakturen werden unter Berücksichtigung aktueller epidemiologischer Untersuchungen zunehmen. Zu den häufigsten Hüftfrakturen gehören pertrochantäre Femurfrakturen, welche oft mit einer intramedullären Marknagelosteosynthese und gegebenenfalls additiven Zementaugmentation therapiert werden und Schenkelhalsfrakturen, welche bei orthogeriatrischen Patienten meist in einem Gelenkersatz münden. Ebenso kommt es zu einer Zunahme von periprothetischen und periimplantären Femurfrakturen die in der Regel eine Individualentscheidung bzw. Versorgung erfordern. Um ein bestmögliches Behandlungsergebnis zu erzielen und die Selbstständigkeit und Aktivität älterer Hüftfrakturpatienten zu erhalten, ist neben der chirurgischen Therapie jedoch eine interdisziplinäre Zusammenarbeit im Sinne eines Co-Management Modelles unumgänglich. In einem interdisziplinären Team von Chirurgen, Geriatern, Physiotherapeuten, Pflegekräften, Sozialdienstmitarbeitern und weiteren Berufsgruppen können die vielschichtigen Herausforderungen älterer Hüftfrakturpatienten bestmöglich identifiziert und Folgekomplikation reduziert werden. Ebenso hat die Sekundärprävention zur Verbesserung der weiterführenden Versorgungs- und Behandlungsstruktur, wie etwa die Behandlung der Osteoporose in einem sogenanten Fracture Liaison Service (FLS) einen übergeordneten Stellenwert bei der Versorgung älterer Hüftfrakturpatienten.
Literatur
1. Liener UCBCRK. Weißbuch Alterstraumatologie2018.
2. Bryant DM, Sanders DW, Coles CP, Petrisor BA, Jeray KJ, Laflamme GY. Selection of outcome measures for patients with hip fracture. J Orthop Trauma. 2009;23(6):434-41.
3. Bucking B, Bliemel C, Waschnick L, Balzer-Geldsetzer M, Dodel R, Slonka J, et al. [Anticoagulation medication for proximal femoral fractures: prospective validation study of new institutional guidelines]. Unfallchirurg. 2013;116(10):909-15.
4. Dachverband Osteologie, . DVO Leitlinie Osteoporose 2014 (Kurzfassung und Langfassung) http://wwwdv-osteologieorg/uploads/Leitlinie%202014/DVO-Leitlinie%20Osteoporose%202014%20Kurzfassung%20und%20Langfassung%2018%2009%202014pdf.
5. de Jong A, Woods K, Van Gestel L, Suresh M, Porteous M. Vitamin D insufficiency in osteoporotic hip fracture patients: rapid substitution therapy with high dose oral cholecalciferol (vitamin D3). Acta Orthop Belg. 2013;79(5):578-86.
6. Della Rocca GJ, Leung KS, Pape HC. Periprosthetic fractures: epidemiology and future projections. J Orthop Trauma. 2011;25 Suppl 2:S66-70.
7. Zuckerman JD, Skovron ML, Koval KJ, Aharonoff G, Frankel VH. Postoperative complications and mortality associated with operative delay in older patients who have a fracture of the hip. J Bone Joint Surg Am. 1995;77(10):1551-6.
8. Hamlet WP, Lieberman JR, Freedman EL, Dorey FJ, Fletcher A, Johnson EE. Influence of health status and the timing of surgery on mortality in hip fracture patients. Am J Orthop (Belle Mead NJ). 1997;26(9):621-7.
9. Wendl-Soeldner MA, Moll CW, Kammerlander C, Gosch M, Roth T. Algorithm for anticoagulation management in geriatric hip fracture patients–Surgeons save Blood. Z Gerontol Geriatr. 2014;47(2):95-104.
10. Neuman MD, Rosenbaum PR, Ludwig JM, Zubizarreta JR, Silber JH. Anesthesia technique, mortality, and length of stay after hip fracture surgery. JAMA. 2014;311(24):2508-17.
11. Inouye SK. Delirium in older persons. N Engl J Med. 2006;354(11):1157-65.
12. Gurlit S, Mollmann M. How to prevent perioperative delirium in the elderly? Z Gerontol Geriatr. 2008;41(6):447-52.
13. Mendelson DA, Friedman SM. Principles of comanagement and the geriatric fracture center. Clin Geriatr Med. 2014;30(2):183-9.
14. Kammerlander C, Roth T, Friedman SM, Suhm N, Luger TJ, Kammerlander-Knauer U, et al. Ortho-geriatric service–a literature review comparing different models. Osteoporos Int. 2010;21(Suppl 4):S637-46.
15. Rapp KB, C.; König, H. H.; Büchele, G.; Rothenbacher, D. PROFinD 2: Einfluss des geriatrisch-unfallchirurgischen Co-Managements auf die Sterblichkeit nach proximaler Femurfraktur 2018 [Available from: https://www.dggeriatrie.de/images/Dokumente/180926_Pressemappe_Weibuch_Alterstraumatologie_PROFinD-Studie.pdf.
16. Kammerlander C, Pfeufer D, Lisitano LA, Mehaffey S, Bocker W, Neuerburg C. Inability of Older Adult Patients with Hip Fracture to Maintain Postoperative Weight-Bearing Restrictions. J Bone Joint Surg Am. 2018;100(11):936-41.
17. Pfeufer D, Zeller A, Mehaffey S, Bocker W, Kammerlander C, Neuerburg C. Weight-bearing restrictions reduce postoperative mobility in elderly hip fracture patients. Arch Orthop Trauma Surg. 2019.
18. Sermon A, Boner V, Boger A, Schwieger K, Boonen S, Broos PL, et al. Potential of polymethylmethacrylate cement-augmented helical proximal femoral nail antirotation blades to improve implant stability–a biomechanical investigation in human cadaveric femoral heads. J Trauma Acute Care Surg. 2012;72(2):E54-9.
19. Inngul C, Hedbeck CJ, Blomfeldt R, Lapidus G, Ponzer S, Enocson A. Unipolar hemiarthroplasty versus bipolar hemiarthroplasty in patients with displaced femoral neck fractures: a four-year follow-up of a randomised controlled trial. Int Orthop. 2013;37(12):2457-64.
20. Kammerlander C, Kates SL, Wagner M, Roth T, Blauth M. Minimally invasive periprosthetic plate osteosynthesis using the locking attachment plate. Oper Orthop Traumatol. 2013;25(4):398-408, 10.
21. El-Zayat BF, Ruchholtz S, Efe T, Fuchs-Winkelmann S, Kruger A, Kreslo D, et al. NCB-plating in the treatment of geriatric and periprosthetic femoral fractures. Orthop Traumatol Surg Res. 2012;98(7):765-72.
22. Edwards BJ, Koval K, Bunta AD, Genuario K, Hahr A, Andruszyn L, et al. Addressing secondary prevention of osteoporosis in fracture care: follow-up to „own the bone“. J Bone Joint Surg Am. 2011;93(15):e87.
23. Kanis JA. New osteoporosis guidelines for Canada. CMAJ. 2010;182(17):1829-30.
24. Johnell K, Fastbom J. Undertreatment of osteoporosis in the oldest old? A nationwide study of over 700,000 older people. Arch Osteoporos. 2009;4(1-2):17-23.
25. Wu CH, Tu ST, Chang YF, Chan DC, Chien JT, Lin CH, et al. Fracture liaison services improve outcomes of patients with osteoporosis-related fractures: A systematic literature review and meta-analysis. Bone. 2018;111:92-100.
26. Eriksen EF, Lyles KW, Colon-Emeric CS, Pieper CF, Magaziner JS, Adachi JD, et al. Antifracture efficacy and reduction of mortality in relation to timing of the first dose of zoledronic acid after hip fracture. J Bone Miner Res. 2009;24(7):1308-13.
Autoren
ist Weiterbildungsassistentin zum Facharzt für Orthopädie und Unfallchirurgie der Klinik
für Allgemeine, Unfall- und Wiederherstellungschirurgie am Klinikum der Universität München, LMU München. In diversen Vorträgen und Publikationen hat die Autorin vielfältige Aspekte der Unfallchirurgie beleuchtet.