In den S2k-Leitlinien zum spezifischen Rückenschmerz werden neben den bekannten morphologischen Ursachen zwei zusätzliche funktionelle Entitäten als Ursache fixiert: 1. die hypomobile segmentale Dysfunktion und 2. die myofasziale Dysfunktion. Beide funktionellen Entitäten sind in funktionellen Störungen des Bewegungssystems (BS) begründet und werden als spezifische (!) Ursachen bezeichnet [1, 2].
Im Gesundheitsbericht des RKI zum Rückenschmerz (RS) [3], wie auch allgemein in Publikationen zu Low back pain fast standardmäßig wiederholt, geht man davon aus, dass das Verhältnis spezifischer zu unspezifischer RS 1 zu 4 beträgt, also 80 % der RS seien unspezifischer Ursache. Ist da nicht ein gravierender Widerspruch zwischen diesen beiden Aussagen? Die beiden genannten, funktionell begründeten, Entitäten des RS sind durch relativ einfache klinische Untersuchungen zu diagnostizieren. Als Definition „unspezifischer Rückenschmerz“ wird ja formuliert [2]: „Von nicht-spezifischen Rückenschmerzen spricht man, wenn mit einfachen klinischen Mitteln keine Ursache gefunden werden kann, welche die vorliegenden Beschwerden überzeugend erklären kann“. Wenn wir jetzt die myofasziale Dysfunktion und die reversible hypomobile segmentale Dysfunktion als spezifische Ursache einordnen können, dürfte sich das Verhältnis spezifischer und unspezifischer RS drastisch ändern, wenn nicht sogar umkehren. Die Feststellung funktioneller Komponenten als Ursache des RS, ist auch kein neuer Trend, sondern bereits seit mindestens drei Jahrzehnten (in der manuellen Medizin seit 60 Jahren) erkannt [4 – 6]. Bezogen auf das sportmedizinische Interesse können wir hier die schweren chronischen Schmerzverläufe, bei denen pathomorphlogische Ursachen des RS in Frage kommen oder wo die zunehmenden Funktionsstörungen zu pathologischer Adaptationsveränderung an der Struktur geführt haben, einmal beiseitelassen und uns der Entstehung und – damit direkt verbunden – der Prävention von Funktionsstörungen am Bewegungssystem zuwenden.
Es zeichnet sich ein positiver Trend ab, die funktionellen Ursachen (Funktionsstörungen) von Schmerzen am Bewegungssystem eingehender zu analysieren und in Studien zu belegen. Dennoch fließt nur wenig personelle und finanzielle Kapazität in die theoretische und klinische Forschung zur Aufklärung von Funktionsstörungen am Bewegungssystem und den damit verbundenen Beeinträchtigungen, Aktivitätseinschränkungen, Verletzungen und Schmerzen. Das muskuläre und neurophysiologische Zusammenspiel bei der schier unbegrenzten Vielfalt menschlicher Bewegungen, wie es alltäglich in Beruf, Freizeit und Sport von der Mehrzahl der Menschen abgefordert und realisiert wird, ist immer noch ein auf die Sportmedizin und manuelle Medizin eingeschränktes Interesse.
Denk- und Handlungskonzept „Funktionskrankheiten“
Schmerzen im Bereich des oberen und unteren Rückens werden in der Medizin überwiegend unter dem Aspekt der Schmerzmedizin gesehen. Dabei ist es gleich, ob der Schwerpunkt auf eine medikamentöse Schmerzunterdrückung oder auf eine „Rückenschule“ gelegt wird. Eine kleine Gruppe von Orthopäden, PRM-Ärzten und Manuelmedizinern mit Bezug zu Sportmedizin und Training haben eine Arbeitsgruppe „Funktionskrankheiten“ gebildet, um zu diesem Thema ein neues Denk- und Handlungskonzept zu initialisieren. Dabei geht es vordergründig auch darum, den funktionellen Störungen als Ursache von (Rücken)schmerzen auf den Grund zu gehen. Dabei werden drei vordergründige Aufgabenbereiche gesehen:
- in Diagnostik und Therapie den funktionellen Zusammenhängen unter neurophysiologischem und Aspekt größere Aufmerksamkeit zu verschaffen,
- nach messbaren Testkriterien für die Definition von Funktionsstörungen zu suchen und
- primäre und sekundäre Prävention als Programme zu Vermeidung von Verletzungen und Schmerzen abzuleiten.
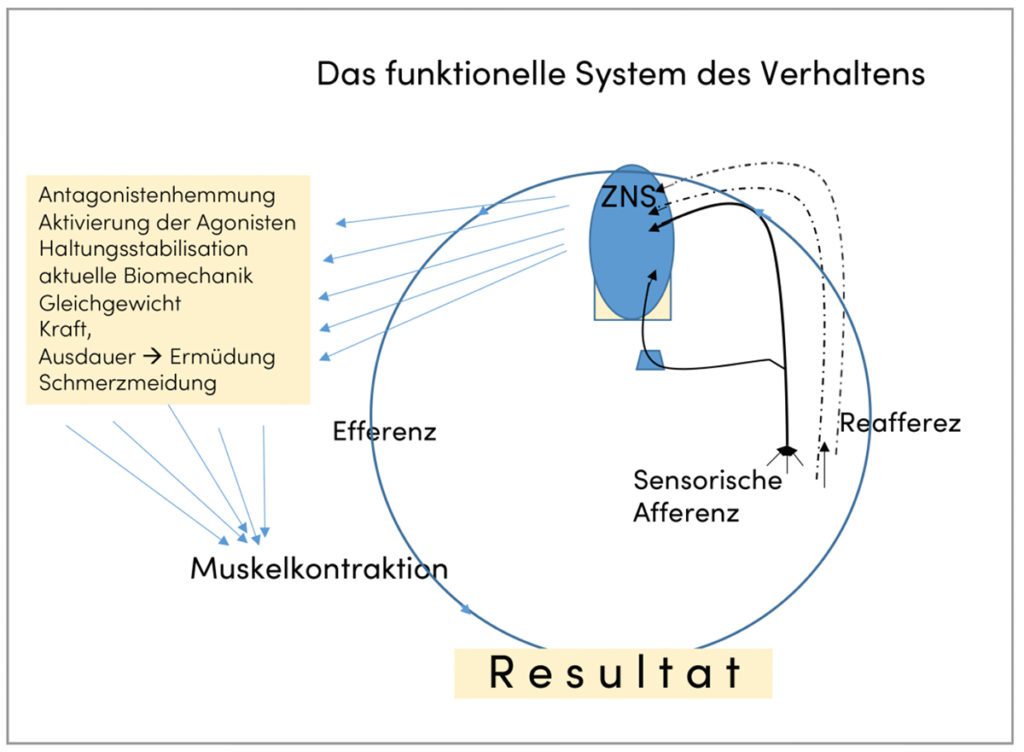
Es kann eingeschätzt werden, dass es bereits einen zunehmenden Trend in eine funktionelle Denkrichtung gibt. So wird auch im Sport ein so genanntes Neuroathletiktraining propagiert [12], welches einem ganzheitlichen Ansatz folgt, für das aber mangels wissenschaftlicher Publikationen noch keine ausreichende theoretische Basis entwickelt wurde. Dabei können die klinischen Beobachtungen im Zusammenhang mit der Entstehung von Schmerzen am Bewegungssystem und die trainingswissenschaftlichen Ansätze durchaus die Basis für einen funktionsorientierten Ansatz sowohl im Training als auch in der Schmerzprophylaxe sein. Unser Arbeitsgruppe hat für ihre Arbeit Thesen aufgestellt, in denen es u. a. heißt: „Ursachen von Funktionsstörungen jeweils unter Beachtung von Alter, Geschlecht und individueller Konstitution (z. B. Spezialisierung) sind Bewegungsmangel, Fehl- und Überlastungen, Ermüdung (zentral / peripher), Widerspruch zwischen Belastung und Belastbarkeit, ungenügende konditionelle und koordinative Fähigkeiten.“ [7] Eine der Kernthesen lautet auch: „Wenn eine partielle Funktion, im Zusammenwirken mit den anderen Funktionen bei der gemeinsamen Absicherung einer Leistung instabil wird, benötigen die anderen Funktionen eine funktionelle Reagibilität, um zu kompensieren/anpassen zu können. Ist dies nicht mehr möglich, wird es zu einer Ursache für die Wahrnehmung von Schmerz.“ [7] In der sportärztezeitung wurde bereits das „funktionelle System des Verhaltens nach P.K. Anochin“ [8, 9] als zyklischer srnsomotorischer Regelkreis mit Afferenz und Reafferenz des erzielten Bewegungsresultates zum ZNS sowie mit den programmbildenden und kontrollierenden Einheiten des ZNS dargestellt [10]. Pol R. et al (2019) unterstützen in ihrem Review „From microscopic to macroscopic sports injuries“ [11] eine solche These, indem sie die sowohl horizontale als auch vertikale Organisation der Koordination einzelner Funktionskreise der Sensomotorik im zeitlichen Verlauf und deren Anpassung physiologisch begründen.
Vernetzte Funktionskreise in Schlüsselregionen
Bezogen auf den Rückenschmerz kann man vernetzte Funktionskreise besonders in den sogenannten Schlüsselregionen betrachten. Als Schlüsselregionen gelten aus empirisch-praktischer Sicht Körperregionen, von denen im Alltag besonders häufig und intensiv Fernwirkungen, physiologische bzw. pathogenetische Verkettungen und therapeutische Wirkungen ausgehen bzw. sich von dieser Region aus erkennen lassen. Physiologisch finden wir in diesen Regionen Sensoren und Effektoren, die in mehrere vernetzte motorische Funktionskreise einbezogen sind. Ein Beispiel für eine solche Schlüsselregion stellt der so genannte kranio-zerviko-thorakale Übergang dar. Wir finden hier Verknüpfungen mehrerer funktioneller Teilsysteme. So sind die Sensoren der Nackenmuskulatur nicht nur in die Haltung und Bewegung des Kopfes sondern auch in die Blickmotorik, in Gleichgewichtsreaktionen und weitere Komplexe motorische Funktionen als Afferenzgeber einbezogen, die zugehörige Muskulatur ist in unterschiedliche Bewegungsprogramme und Reflexabläufe (unter anderem Atmung, Kauen) einbezogen. Es stehen dabei nicht nur die einzelnen Teilfunktionen zueinander in Relation, sondern bei Störungen in dieser Region auch eine Relationspathologie. Gleiches gilt für die lumbopeline Region. Schon beim normalen Gang wird über die „Beckenschaukel“ die Bewegung des Oberkörpers mit der Verlagerung des Schwerpunktes ständig reguliert und dies unter Einbeziehung der gesamten Muskelkette/Gelenkskette der unteren Extremitäten, des Beckens und unteren Rückens einbezogen. Im Vordergrund stehen dabei nicht die Willkürbewegungen, sondern die ständig ablaufenden Reflexe, welche die Veränderungen des Körpergewichtes gegenüber der Erdschwerkraft ausgleichen und das sich ändernde Kokontraktionsmuster adaptativ begleiten bzw. bestreiten müssen. Veränderungen in den Reflexabläufen sind häufig nachgewiesen. Im Zusammenhang mit Rückenschmerzen gibt Puta in seiner Habilitation eine zusammenfassende Übersicht [13]. Auch die Ergebnisse der Arbeitsgruppe um P. Hodges verfolgen diesen Ansatz und ordnen die gestörte Synchronisation von Aktionspotentialen primären Dysfunktionen zu [14 – 16]. Bedingungen, die zu Dysfunktionen führen können, sind Fehlbelastung, einseitige Beanspruchung, Überbeanspruchung, Trauma, Ermüdung, Krankheit und Alter. Reflektorische bedingte Dysfunktionen können als „funktionelle Blockierung“ verstanden werden und/oder als myofasziale Dysfunktion auftreten.
Die frühen Erscheinungen muskuloskelettaler Dysfunktionen sind gestörte Funktionen am BS, häufig nur sporadisch mit Schmerzen verbunden. Sie entziehen sich meist gängigen diagnostischen Verfahren (Bildgebung, instrumentelle Verfahren, Elektrophysiologie, Labor) und damit auch epidemiologischen Erhebungen. Ihr Erscheinungsbild ist ungenügend beschrieben und oft nur als Dyscomfort erwähnt. Die frühen Erscheinungen muskuloskelettaler Dysfunktionen sind aber manualmedizinisch geschulten Ärzten und Therapeuten über subtile Palpation und Funktionsuntersuchung zugänglich und können von diesen auch behandelt werden [19]. Das somatische Korrelat der Funktionsstörung (Dysfunktion) ist die mehr oder weniger schmerzhaft imponierende Veränderung der Bewegungsqualität und -quantität unter Einbezug der zugehörigen neuronalen und neuralen Netzwerke sowie der myofaszialen Strukturen [16]. Eine initial subjektiv unbemerkte Funktionsstörung kann sich im zeitlichen Verlauf auf umliegende Strukturen [17, 18] (z. B. Tendomyopathie, „Triggerpunkte“) und auch auf anatomisch diskontinuierlich, weiter entfernt liegende Regionen ausdehnen und so strukturelle somatische Veränderungen oder persistierende nicht physiologische Veränderungen innerhalb neuronaler Netzwerke (z. B. zentrale Sensibilisierung, Schmerzchronifizierung) nach sich ziehen.
Momentan steht bei der Diagnostik eine hohe Güte der palpatorisch-diagnostischen Leistungen von Physiotherapeuten und manuellen Medizinern mittels relativ standardisierter Vorgehensweise im Vordergrund. Untersucht werden die Körperspannung (Muskeltonus, Gewebeverschieblichkeit), Bewegungsmuster und Schmerzpunkte. Dieses subjektive Instrument sollte, bevorzugt in der Sportmedizin, durch einfache quantitative Tests ergänzt werden, um auch in einer Trainingssteuerung eingesetzt werden zu können. Dazu könnten gehören: Tests zu wahrnehmungsassoziierten Veränderungen im Körperbild und zu Merkmalen von Bewegungskontrollstörungen (quantitativ sensorische Testung (QST), EMG, Reflexprüfung, nozizeptive Stimulation, Licht-Punkt-Paradigma / autokinetischer Effekt, Haptik) und zur Bestimmung von Haltungs- und Handlungsasymmetrien (Seitigkeitstests, Körperscanner, Fußdruckmessung). Allerdings muss eingeräumt werden, dass hierzu entsprechende RS-bezogene Scores erst noch zu erstellen sind.
In den letzten Jahren wurden eine Reihe Ansätze und Verfahren entwickelt, die in der Physiotherapie und im Training auf die dargelegten ganzheitlichen Prozesse ausgerichtet sind. Sie werden oft unter einem Aspekt der Beeinflussung zentralnervaler Prozesse gesehen. Leider steht dabei häufig die Vermarktung der Methode gegenüber solider Untersuchung der spezifischen Anwendungsrichtung im Vordergrund.
Fazit
Was kann schlussfolgernd aus den dargelegten Zusammenhängen zwischen Funktionsstörungen und Entstehung von (Rücken)-Schmerzen für das Training beachtet werden? Sportler, bei denen Rückenschmerzen wiederholt auftreten, sollten prophylaktisch regelmäßig einem auf Funktionsstörung gerichteten Screening unterzogen werden (siehe z. B. [19, 21]). Ein solches Screening sollte in einer ersten Stufe vom Sportler selbst ausgeführt werden können und sportartspezifisch besonders hohe bzw. einseitige Belastungen berücksichtigen. Bei der Zusammenstellung der Fragen und Testanforderungen sollten die Verknüpfungen in den Schlüsselregionen unbedingt berücksichtigt werden. Bei positiven Testergebnissen, die auf Funktionsstörungen am BS hinweisen, sollte das Screening in einer zweiten Stufe mit physiotherapeutischer Unterstützung erfolgen, wobei dann eventuell ein Sportarzt hinzugezogen wird. Trainingsseitig ist zu betonen, dass eine hohe Reagibilität aller sensomotorischen Funktionen nur bei optimalem allgemeinen zentralnervalen Aktivitätszustand erreichbar ist, welcher individuell vor jedem spezifischem Training vorbereitet wird und nicht beliebig lange gehalten werden kann. Ein Wechsel sensomotorischer Beanspruchung kann den günstigen Zustand verlängern. Gestörte Funktionen der Sensomotorik widerspiegeln sich auch in abweichenden Bewegungsfunktionen, die Freiheitsgrade der Bewegungsprogramme sind nach Bernstein [22] dann eingeschränkt. Sowohl im Spitzensport als auch beim Freizeitsportler sollte „die Pause“, auch als komplette passive Regeneration, nicht unterschätzt werden und nicht unterrepräsentiert sein. Günstig ist, wenn sowohl die Genauigkeit der Bewegung, Schnelligkeit und Kraft berücksichtigend, wie auch deren Variabilität über Feedback-Methoden trainiert werden kann. Dies kommt aber im Vergleich zum Krafttraining zu wenig zum Einsatz oder soll gleich in Kopplung mit dem Krafttraining erledigt werden, wie neu entwickelte Trainingsgeräte suggerieren. Wir sollten uns vergegenwärtigen, dass uns alle miteinander die Überzeugung verbindet, dass das sensomotorische System gegen die Entwicklung von Störungen und Entwicklung von Schmerz geschult werden kann [23, 24].
Literatur
- Engel K, Seidel W, Niemier K, Beyer L (2018) Myofasziale Dysfunktion in der
- S2k-Leitline Spezifischer Kreuzschmerz. https://doi.org/10.1007/s00337-018-0412-7 Manuelle Medizin 56, 215–221
- Raspe H (2012) Rückenschmerzen. Gesundheitsberichterstattung des Bundes. Heft 53 Robert Koch-Institut, Berlin 2012
- Gerwin RD (1991)Myofascial aspects of low back pain. NeurosurgClinNAm2(4):761–784
- . Rosomoff HL et al (1989) Physical findings in patients with chronic intractable benign pain of the neck and/or back. Pain 37(3):279–287
- Brügger A (2000) Lehrbuch der funktionellen Störungen des BWSs. Brügger-Verlag Zollikon, Zürich
- Beyer L, Liefring V, Seidel W, Niemier K (2020) Funktionsstörungen im Bewegungssystem – ihre Bedeutung in Prävention, Kuration und Rehabilitation – Thesen der AG „Funktionskrankheiten“ – Suche nach einem fachübergreifenden Konsens DOI https://doi.org/10.1055/a-1019-1609 Phys Med Rehab Kuror 2019; 29: 1–3
- Anochin PK (Anokhin). 1964 . Systemogenesis as a general regulator of brain development. s.l. : Progress in brain research. Vol 9: 54-86, 1964 .
- Anochin PK. 1967. Das funktionelle System als Grundlage der physiologischen Architektur des Verhaltensaktes. Abhandlungen aus dem Gebiet der Hirnforschung und Verhaltensphysiologie. Jena : Fischer, 1967.
- Beyer L. (2019)Funktionelle Reagibilität – Grundlage optimalen Trainings und hoher sportlicher Leistungen. sportärztezeitung 03/2019, 51-52.
- Pol R, Hristovski R, Medina D, Balague N. 2019. From microscopic to macroscopic sports injuries. Applying the complex dynamic systems approach to sports medicine: a narrative review. Br J Sports Med. 2019, Bde. 53: 1214-1220 DOI 10.1136/bjsports-2016-097395.
- Schmid-Fetzer, U. & Lienhard, L. (2018). Neuroathletiktraining. Grundlagen und Praxis des neurozentrierten Trainings. München: Pflaum Verlag
- Puta C (2018) Chronic back pain and sensorymotor control: a conceptual and computational framework for diagnostic and therapeutic approaches (Chronischer Rückenschmerz und sensomotorische Kontrolle: ein konzeptuelles und rechnergestütztes Bezugssystem für den diagnostischen und therapeutischen Zugang). Habilitationsschrift, Fakultät für Sozial- und Verhaltenswissenschaftender Friedrich-Schiller-Universität Jena, Jena
- Mellor R, Hodges PW (2005) Motor unit synchronization is reduced in anterior knee pain. J Pain 6:550–558
- Hodge PW, Smeets RJ (2015) Interaction between pain, movement, and physical activity: short-term benefits, long-term consequences, and targets for treatment. The Clinical journal of pain. 2015, DOI: 10.1097/AJP.0000000000000098, PMID: 24709625
- Hodges P.W. und Smeets R.J. (2015) Interaction between Pain, Movement, and Physical Activity – Short-term Benefits, Long-term Consequences, and Targets for Treatment. Clin. J. Pain 2015 31: 97 – 107
- Häuser W., Schmutzer G., Henningsen P., Brähler E. (2014) Chronische Schmerzen, Schmerzkrankheit und Zufriedenheit der Betroffenen mit der Schmerzbehandlung in Deutschland. Schmerz 28: 483 – 492
- Steinmetz A. (2015) Instrumentalspiel-assoziierten muskuloskletettalen Schmerzsyndromen bei professionellen Musikern. Habilitation Martin-Luther-Universität Halle
- Beyer L. (2015) Manuelle Medizin – präventiver Schwerpunkt durch Früherkennung muskulärer Dysbalancen. sportärztezeitung 04/2016
- Friedrich, M.; Kothe, J.; Seidel, E.; Beyer, L. (2014) Relation between head and eye movement and neck and shoulder complaints in presbyopic VDU users. International Musculoskeletal Medicine 36/2014, S 26 – 31
- Beyer L, Stanek F.,· P._Günther P.,· Krocker B., Bergmann F., Hiecke U., Seidel E., Harke G. (2015) Präventive manualmedizinische Untersuchung bei Läufern. Manuelle Medizin_2015 · 53:195–198· DOI 10.1007/s00337-015-1236-3
- Bernstein NA. 1975. Bewegungsphysiologie. Leipzig : Barth, 1975. Bewegungsphysiologie. Leipzig : Barth, 1975.
- Laube W. (2020) Sensomotorik und Schmerz – Wechselwirkung von Bewegungsreizen und Schmerzempfindung. Springer
- Beyer L., Liefring V., Niemier K., Seidel E. (2021 in Vorbereitung) Funktionsmedizin – Funktion – Störung – Krankheit. Kiener-Verlag ISBN 978-3-948442-24-8
Autoren
ist Facharzt für Physiologie mit Lehrauftrag an der Ernst-Abbe-Hochschule Jena. Er ist Herausgeber der Zeitschrift Manuelle Medizin.