Die Fortbewegung ist eine wichtige menschliche Funktion, welche als wesentliche Bewegungen das Gehen und Laufen beinhaltet. Ein komplexes koordinatives Zusammenspiel von Muskeln, Sehnen und neuronalen Funktionen sorgt für einen stetigen Wechsel von Beugung und Streckung der Gelenke.
Der Muskel-Sehnen-Komplex gilt hierbei als wichtigster Stoßdämpfer und absorbiert Kräfte (Gewichtskraft, Beschleunigungskraft), die über den Untergrund auf den Körper wirken. Diese sogenannten Bodenreaktionskräfte bestimmen wesentlich über die Belastungen der aktiven und passiven Strukturen des Bewegungsapparates.
Die funktionelle Steifigkeit
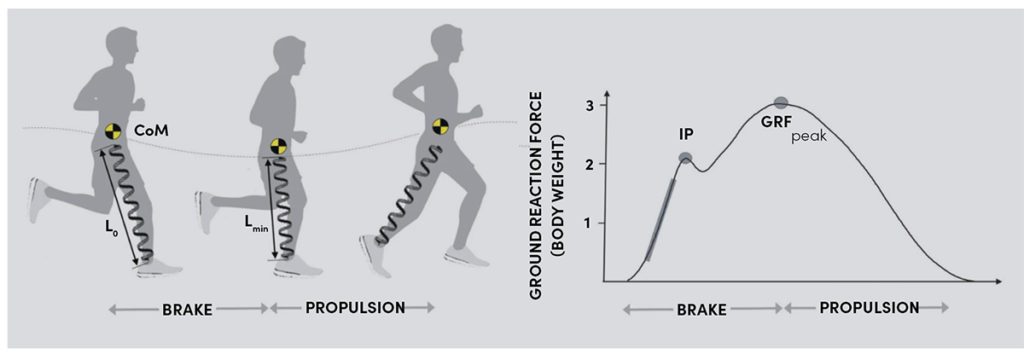
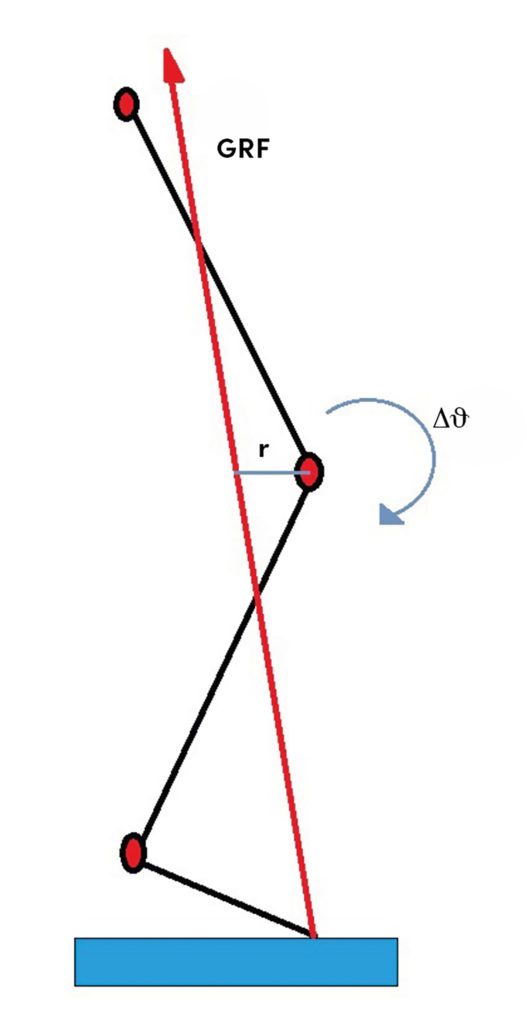
Aus biomechanischer Sicht kann die untere Extremität in der Bewegungsanalyse wie eine Feder betrachtet werden. Die einwirkenden Bodenreaktionskräfte führen mit Beginn des Bodenkontakts zu einer Beugung von Sprung-, Knie- und Hüftgelenk. Die untere Extremität wird wie eine Feder komprimiert und der Oberkörper senkt sich ab. Das Herabfallen des Körperschwerpunkts wird in der frühen Stützphase gebremst und auftretende Kräfte vornehmlich über muskuläre Leistung der Beine absorbiert. Der Deformations-Widerstand der unteren Extremität gegen diese auftretenden Kräfte wird als die vertikale Steifigkeit (engl.: vertical stiffness oder leg stiffness, Abb. 1a) beschrieben [1]. Über biomechanische Modelle kann sowohl die Steifigkeit der gesamten unteren Extremität als auch die Steifigkeit einzelner Gelenke (engl: dynamic joint stiffness, Abb. 1b) berechnet werden. Am Beispiel des Kniegelenks wird dies über das Verhältnis von Winkeländerung der Flexion und der einwirkenden Flexionskraft (Drehmoment) definiert. Eine hohe sagittale Kniegelenksteifigkeit ist assoziiert mit geringen Kniebeugewinkeln. Die Bewegung des Gelenks wird über aktive (z. B. Quadrizepsmuskulatur) oder passive Strukturen gebremst. Wird das Kniegelenk bei gleichem Flexionsmoment in eine stärkere Beugung geführt, ist die funktionelle Steifigkeit des Gelenks niedriger. Methodisch kann die vertikale Steifigkeit verhältnismäßig leicht über Kraftmessplatten und Videoanalysen bestimmt werden. Hingegen ist die Evaluation der funktionellen Gelenksteifigkeit über komplexe 3D Motion Capture Methoden mit einem größeren technischen Aufwand verbunden (Abb. 2). Die Untersuchung der funktionellen Gelenksteifigkeit ist jedoch bei der Erforschung von Bewegungszusammenhängen und möglichen Ursachen von Überlastungssyndromen von Vorteil, da funktionelle Kompensationen einzelner Gelenke zur Belastung des ganzen Körpers beitragen. So können auch therapeutische Maßnahmen spezifischer abgeleitet werden.

Verletzungsprophylaxe, Risikofaktoren und Performance
Die funktionelle Steifigkeit gewinnt in der biomechanischen Forschung zur Verletzungsprophylaxe als ein möglicher Risikofaktor von verschiedenen Überlastungsbeschwerden oder auch in Studien zur biomechanischen Leistungsfähigkeit vermehrte Aufmerksamkeit. So steht eine hohe funktionelle Steifigkeit in Verbindung mit einer besseren Performance im Sport und ist assoziiert mit einem Zuwachs an Sprunghöhe, Laufgeschwindigkeit und einer verbesserten Laufökonomie [2, 3]. Die Steifigkeit der unteren Extremität steigert die Nutzung elastischer Energie des Muskel-Sehnen-Komplexes. Die Fähigkeit, ein hohes Maß an Steifigkeit innerhalb der unteren Extremität umzusetzen ist daher in vielen sportlichen Aktivitäten, z. B. bei reaktiven Sprüngen oder schnellen Richtungswechseln, von Vorteil [4]. Auf der anderen Seite ist eine hohe funktionelle Gelenksteifigkeit mit einer erhöhten Kompression der Gelenke und einer schnellen Krafteinleitung verbunden. Dies kann die Entstehung von Stressfrakturen und Knorpelabnutzungen begünstigen. Bezogen auf das patellofemorale Gelenk konnte eine prospektive Studie mit Gonarthrose-Patienten einen starken Zusammenhang zwischen einer erhöhten Kniegelenksteifigkeit im Gang und einem Fortschreiten der patellofemoralen Knorpelabnutzung bestätigen [5]. Eine hohe funktionelle Kniegelenksteifigkeit konnte insbesondere bei Gonarthrose-Patienten, nach Kniegelenksersatz, aber auch bei jungen Sportlern mit Verletzungen und operativen Rekonstruktionen des vorderen Kreuzbandes nachgewiesen werden [6, 7]. Letzteres ist insbesondere von klinischer Bedeutung, da eine erhöhte sagittale Kniegelenksteifigkeit als Risikofaktor für Kreuzband-Rupturen gilt [8, 9]. Reduzierte Steifigkeiten sind hingegen mit einem höheren Bewegungsumfang der Gelenke und einer höheren muskulären Beanspruchung verbunden. Dies kann zu Überlastungsbeschwerden des Muskel-Sehnen-Komplexes führen [3].
Aus diesen Erkenntnissen kann man schlussfolgern, dass die optimale Gelenksteifigkeit individuell ist und auf die jeweilige Bewegungsaktivität abgestimmt werden sollte. In der klinischen Praxis werden zur Beurteilung häufig Unterschiede der beiden Extremitäten betrachtet. Insbesondere in zyklischen Bewegungsformen wie Gehen oder Laufen ist der Seitenvergleich gut möglich, jedoch können bei standardisierten Gang- und Laufgeschwindigkeiten auch Referenzdaten zu einem Vergleich beitragen.
Funktionelle Kompensationsmechanismen
Die Gelenksteifigkeit wird durch das Zentralnervensystem ständig moduliert, um die Fortbewegung trotz wechselnder Bedingungen aufrechtzuerhalten [3]. Zudem beeinflussen weitere Faktoren das komplexe Zusammenspiel der neuromuskulären Funktionen und resultieren in höherer oder geringerer Gelenksteifigkeit. Unter anderem sind neuromuskuläre Inhibitionen oder Kraftdefizite der Quadrizepsmuskulatur mit einer erhöhten sagittalen Kniegelenksteifigkeit assoziiert. Die neuromuskulären Kompensationsmuster sind unterschiedlich, finden jedoch häufig über eine vermehrte Vor-Innervation der Mm. vasti oder einer Ko-Kontraktion der Antagonisten statt [6]. Die muskuläre Beanspruchung ist hierdurch individuell und kann über elektromyografische Analysen (EMG) sichtbar gemacht werden. Es gibt jedoch auch einen nachgewiesenen Zusammenhang der jeweiligen Gelenke zueinander. So führt eine erhöhte frontale und transversale Steifigkeit des Hüftgelenks – primär erzielt über die Glutealmuskulatur – zu einer reduzierten medialen Kniebewegung [10]. Der dynamische Knie-Valgus wird also über eine erhöhte Steifigkeit des proximalen Gelenks kontrolliert. Eine erhöhte sagittale Kniegelenksteifigkeit ist wiederum mit einer niedrigeren Gelenksteifigkeit des Hüftgelenks assoziiert [8]. Die muskuläre Stoßdämpfung über die Quadrizepsmuskulatur ist reduziert und wird kompensatorisch über die Glutealmuskulatur geleistet. Durch diese Kopplung der einzelnen Gelenksfunktionen zueinander wird eine gleichmäßige Absenkung des Körperschwerpunkts gewährleistet und die vertikale Steifigkeit der unteren Extremität im Ganzen bleibt erhalten.
Beispiel aus der Praxis
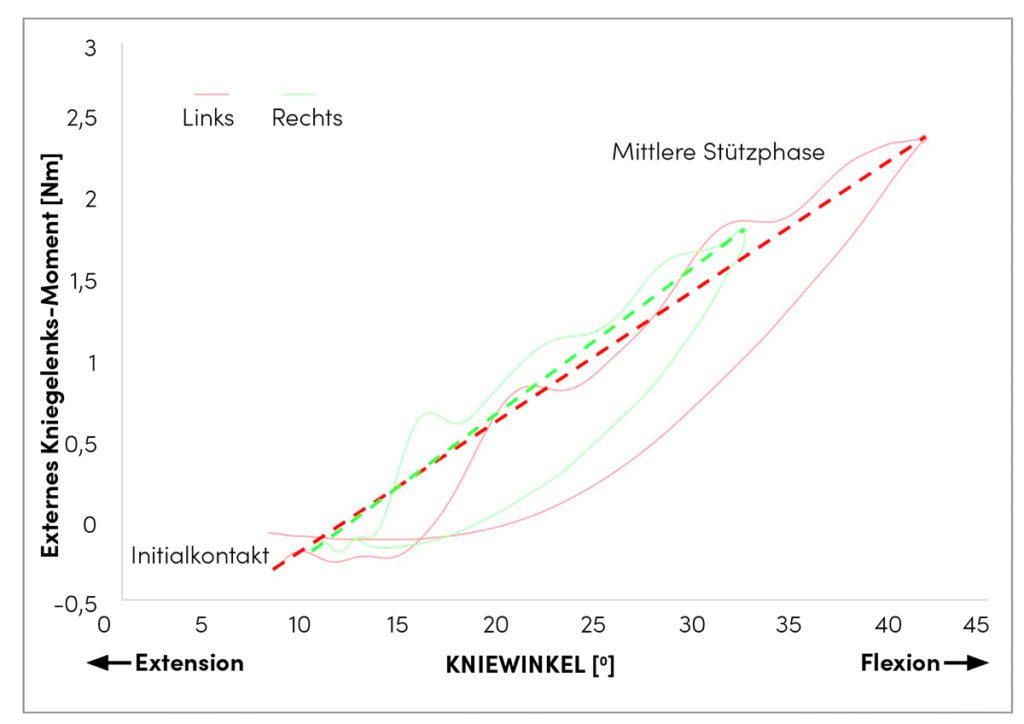
Ein Patient (43 Jahre, männlich) klagt über belastungsabhängige Beschwerden der rechten Glutealmuskulatur, die überwiegend bei längeren Laufeinheiten auftreten und seit ca. sechs Monaten andauern. Bisherige therapeutische Maßnahmen (Physiotherapie, Krafttraining der Glutealmuskulatur) brachten keine Besserung. Es besteht ein Zustand nach Kreuzband-Ruptur rechts. Die Verletzung des Kniegelenks liegt 1,5 Jahre zurück, hier besteht eine subjektiv gute Stabilität. Aufgrund der Beschwerden kommt der Patient zur biomechanischen Ursachenforschung mit 3D-Bewegungsanalyse und Kraftdiagnostik ins IFD Cologne. Die Analyse zeigt in der Laufbewegung eine erhöhte funktionelle Steifigkeit des rechten Kniegelenks (Abb. 3) bei auffälligem Kraftdefizit der rechten Knieextensoren (–25 % im Seitenvergleich). Die maximale Beugung wie auch die stoßdämpfende Leistung des rechten Kniegelenks sind reduziert. Neuromuskulär besteht in der elektromyografischen Untersuchung eine verstärkte Ko-Kontraktion der ischiocruralen Muskelgruppe. Die Bodenreaktionskraft ist rechtsseitig nicht verändert, denn kompensatorisch besteht eine geringe funktionelle Steifigkeit des rechten Hüftgelenks in frontaler und transversaler Ebene. Durch eine verstärkte Adduktion und Innenrotation des Hüftgelenks, kann der Körperschwerpunkt trotz hoher Kniegelenksteifigkeit gleichmäßig abgesenkt werden. Aufgrund dieses Kompensationsmechanismus ist die stoßdämpfende Leistung des Hüftgelenks verstärkt und die muskuläre Beanspruchung der Glutealmuskulatur erhöht.
Trainingsempfehlungen
Die Befunde der biomechanischen Analyse können gezielt in die Therapie überführt werden. Dabei orientieren sich die einzelnen Maßnahmen der Therapie an drei Parametern: der aktuellen Belastbarkeit des Patienten, seinen individuellen Zielen und den Faktoren aus der biomechanischen Diagnostik. Geht es um die erhöhte Kniegelenkssteifigkeit, kann über die Diagnostik der neuromuskulären Funktion individuell abgestimmt werden, ob im Falle eines Kraftdefizites der Quadrizepsmuskulatur ein gezieltes Krafttraining ausreicht, oder ob ein unterstützendes EMG-Biofeedback-Training (Abb. 4) zur Verbesserung der neuromuskulären Ansteuerung sinnvoll ist. Dieses Training kann genutzt werden, um die Ko-Kontraktion der ischiocruralen Muskulatur schnell und effektiv zu adressieren. Über Elektroden erhält der Patient live ein Feedback aus der Muskulatur: Ist der Muskel in bestimmten Belastungssituationen an oder aus? Durch die Visualisierung der Muskelaktivität kann der Patient sofort sehen, ob er eine Übung richtig durchführt oder weiterhin in seinem Kompensationsmuster arbeitet. Weiterführend ist gerade bei Veränderungen in der Kinematik ein funktionelles Training essentiell. Dies ist u. a. der Fall, wenn die erhöhte Kniegelenkssteifigkeit – wie im obigen Beispiel – ursächlich zu einer vermehrten Beanspruchung der Glutealmuskulatur führt. Im funktionellen Training wird der Fokus darauf gelegt, in verschiedenen Belastungssituationen die muskulär geführte Kniebeugung zu verbessern und gleichzeitig die Beckenbewegung in der Frontalebene zu reduzieren. Dabei ist das Ziel, die Bewegungskoordination auch in sportartspezifischen Belastungen zu verbessern. Durch die Ergebnisse der biomechanischen Analyse können die hier beschriebenen Maßnahmen genau auf die individuelle Situation zugeschnitten werden.

Literatur
[1] Farley C.T., Houdijk H., Van Strien C. & Louie M.“Mechanism of leg stiffness adjustment for hopping on surfaces of different stiffnesses.“ Journal of Applied Physiology. 85.3 (1998): 1044 – 1055.
[2] Butler, R. J., Harrison P. & McClay Davis, I. “Lower extremity stiffness: implications for performance and injury.” Clinical biomechanics, 18.6 (2003): 511 – 517.
[3] Brazier, J., Maloney, S. & Bishop, C. „Lower extremity stiffness: Effects on performance and injury and implications for training.“ Strength & Conditioning Journal, 36.5 (2014): 103-112.
[4] Maloney, S. J. & Fletcher, I. M.“ Lower limb stiffness testing in athletic performance: a critical review.“ Sports biomechanics.
[5] Chang, A. H., Chmiel, J.S., Almogar, O., et al. „Association of baseline knee sagittal dynamic joint stiffness during gait and 2-year patellofemoral cartilage damage worsening in knee osteoarthritis.“ Osteoarthritis and cartilage, 25.2 (2017): 242-248.
[6] Lewek, M., Rudolph, K., Axe, M., & Snyder-Mackler, L. „The effect of insufficient quadriceps strength on gait after anterior cruciate ligament reconstruction.“ Clinical biomechanics, 17.1 (2002): 56-63.
[7] Dixon, S. J., Hinman, R. S., Creaby, M. W., et al. „Knee joint stiffness during walking in knee osteoarthritis.“ Arthritis Care & Research, 62.1 (2010): 38-44.
[8] Pollard, C.D., Susan M.S. & Powers, M.C. „Limited hip and knee flexion during landing is associated with increased frontal plane knee motion and moments.“ Clinical biomechanics 25.2 (2010): 142-146.
[9] Leppänen, M., . „Stiff landings are associated with increased ACL injury risk in young female basketball and floorball players.“ The American journal of sports medicine 45.2 (2017): 386-393.
[10] Cannon, J., Cambridge, E. & McGill, S.M. „Anterior cruciate ligament injury mechanism and the kinetic chain linkage: the effect of proximal joint stiffness an distal knee control during bilateral landings.“ Journal of Orthopaedic and Sports Physical Therapy, 49.8 (2019): 601-610.
[11] Kulmala, J.P., Kosonen, J., Nurminen, J. & Avela, J.“ Running in highly cushioned shoes increases leg stiffness and amplifies impact loading.“ Scientific Reports, 8.1 (2018): 1-7.
Autoren
ist Dipl. Sportwissenschaftlerin und sportwiss. Leitung des IFD Cologne – Institut für funktionelle Diagnostik. Außerdem ist sie Gründerin von Biomechanix2Go.
ist Physiotherapeutin, M. Sc. Human Technologies in Sports and Medicine und arbeitet am IFD Cologne – Institut für funktionelle Diagnostik. Außerdem bloggt sie als Gesundheitsheldin.
ist Facharzt für Orthopädie mit Zusatzbezeichnung Sportmedizin. Seine Schwerpunkte sind die konservative Behandlung bei sporttraumatologischen Erkrankungen und Verletzungen der Muskulatur, der Sehnen, der Gelenke und des Rumpfes. Seit 2007 ist er leitender Arzt, ATOS MediaPark Klinik Köln, Abteilung für Orthopädie/Unfallchirurgie und Sportmedizin, seit 2014 Geschäftsführender Gesellschafter des IFD Cologne. Außerdem ist Dr. Klein seit 2004 Mannschaftsarzt des 1. FC Köln sowie wiss. Beirat der sportärztezeitung.