Die Anwendung von Injektionstherapien bei Sportverletzungen hat seit vielen Jahrzehnten einen festen Stellenwert in der sportorthopädischen Praxis. Gerade die seit einigen Jahren immer populärer werdenden Blutderivate wie PRP (Platelet Rich Plasma) und BCS
(Blood-Clot Secretome, früher ACS = autologes conditioniertes Serum) finden immer weitere Verbreitung und wissenschaftliche Beachtung.
Während wir zum einen im letzten Beitrag versuchten, einen Überblick über die wesentlichen zur Verfügung stehenden Herstellungsmethoden und Produkte zu geben, stellt natürlich auch der Austausch zu Erfahrungswerten bei der konkreten Anwendung in der Praxis, mögliche Therapiekombinationen und Therapiepläne ein interessantes und wichtiges Thema für den Austausch unter Kollegen und Patienten dar.
Punktgenaue Applikation – am besten bildgestützt
Im Gegensatz zu synthetischen Präparaten, wie z. B. Corticosteroiden, die auch in die Umgebung der Zielstruktur gespritzt werden können und über Diffusion und den Blutweg (im Zweifel auch über eine systemische Wirkung) dennoch einen ausreichenden Effekt generieren können, müssen biologische Substanzen sehr ziel- bzw. punktgenauer an den Wirkort injiziert werden. Daher liegt hier neben der richtigen Indikationsstellung ein Hauptaugenmerk auf der Injektionstechnik. Sicher beherrschen viele Kolleginnen und Kollegen auch Injektionen mit rein palpatorischer Lokalisation der Zielstruktur, man wundert sich aber immer wieder, wie oft es doch zu einer Fehllage gekommen ist, wenn man das Outcome einmal durch ein bildgebendes Verfahren nachkontrolliert. In Studien wurden hier auch bei einfach zu tastenden Strukturen, wie z. B. dem AC-Gelenk, und selbst bei erfahrenen Anwendern Fehllagen von bis zu 50 % beschrieben [1]. Daher haben sich bereits früh Verfahren zur bildgestützten Infiltration, wie ultraschallgeführte Injektionen (vor allem für Muskeln, Sehnen und periphere Gelenke) sowie Bildwandler, CT oder MRT gestützte Injektionen (vor allem bei Anwendungen an der Wirbelsäule, wie z. B. PRT) etabliert. Einige Hersteller bieten hierzu mittlerweile hochwertige Kurse mit Hands-on Workshops an Modellen oder Humanpräparaten an.
Auch die optimale Behandlung des Patienten direkt nach der Injektion ist weitgehend unerforscht. In unserer täglichen Praxis konnten wir beobachten, dass nach einer BCS oder PRP Injektion im Muskel- oder Sehnenbereich ein Verweilen des Patienten von 10 – 15 Minuten in liegender oder sitzender Position, ohne Belastung des behandelten Areals direkt nach der Injektion, zum einen zu einer besseren Verträglichkeit und zum anderen zu einer besseren Wirksamkeit beitragen kann. Ein möglicher Grund hierfür kann unserer Ansicht nach in der Umwandlung des Fibrins im Gewebe liegen, das nach der Applikation noch für eine kurze Zeit andauert und mit dazu beitragen kann, dass das Infiltrat am Applikationsort gehalten wird. Wird das Gewebe dagegen unmittelbar nach der Spritze schon belastet, kann die Bewegung und Gewebespannung das noch vollständig flüssige Infiltrat wieder aus dem Gewebe herausdrücken oder stark verteilen.
Die richtige Indikation für das richtige Verfahren – Erfahrungswerte!
Leider gibt so gut wie keine aussagekräftigen Vergleichsstudien zu verschiedenen Blutderivaten bei der Anwendung in der sportorthopädischen Injektionstherapie. Lediglich das Outcome verschiedener Studien zu einzelnen Präparaten lässt sich vergleichen. Leider lassen sich hieraus keine vergleichende Empfehlungen ableiten, welches Verfahren bei welcher Indikation vorzuziehen ist – hier bleibt zumindest im Moment nur die klinische Erfahrung bzw. der Erfahrungssautausch. So hat sich in der Erfahrung der Autoren der Einsatz von PRP durch den hohen Anteil von Thrombozyten und Fibrin vor allem zur Behandlung von Fällen besonders bewährt, bei denen die Induktion von Bindgewebe gewünscht ist, wie z. B. Faszien- oder Sehnenverletzungen sowie die Ausheilung degenerativer Defektzonen, z. B. im zentralen Sehnenbereich bei fortgeschrittenem Patellaspitzensyndrom oder Achillodynie. Eine Kombination mit Traumeel oder Zeel scheint dabei gerade bei Muskelverletzungen in der praktischen Beobachtung die Gewebsreaktion abzumildern und kann daher eine sinnvolle Ergänzung z. B. beim Vorlegen der Injektionskanülen sein. Auch scheint bei kleineren Verletzungen oder Reizzuständen im Sehnengleitlager oder in Gelenken, z. B. bei arthrotischen Veränderungen, die entzündungshemmende Wirkung von BCS von besonderem klinischen Wert zu sein. Hier ist eine Erstverschlechterung mit Schwellung, Rötung und Schmerzzunahme seltener als bei plättchenreichen Blutderivaten festzustellen. Gleiches beobachten wir immer wieder bei Facettengelenksinfiltrationen oder periradikulären Therapien (PRT) an der Wirbelsäule.
Mit sinnvoller Kombination von Therapien zum Erfolg
Eines muss bei aller Sorgfalt von Indikationsstellung und Injektionstechnik aber auch klar sein: eine Injektionstherapie allein kann in der Regel nicht zu einer Heilung oder Behebung grundlegender Ursachen für Verletzungen oder Überlastungsschäden führen. Sie muss als sinnvoller und wichtiger Baustein in einem multimodalen Therapiekonzept eingebettet sein. Eine begleitende Physiotherapie mit manueller Behandlung und Krankengymnastik sowie lokalen physikalischen Anwendungen, wie z. B. Wärmetherapie, Ultraschall, Tiefenwärme, Elektrotherapie usw. ist im Leistungssport fast unabdingbar. Ebenso sollte eine funktionelle Analyse von Statikproblemen, Hypomobilitäten in ab- und aufsteigenden Gelenk- und Muskelfunktionsketten ebenso wie die Abklärung möglicher viszeraler und segmentaler Komponenten erfolgen. In der Praxis haben sich als spezifische Therapie-Kombination die alternierende Anwendung von Extrakorporaler Stoßwelle ESWT (je nach Indikation fokussiert und/oder radial) und/oder eines Hochenergielasers mit der Injektionstherapie bewährt (siehe Abbildung). Wichtig, aber ebenso wenig erforscht, ist dabei auch die zeitliche Abfolge der einzelnen Therapiebausteine. In unserer praktischen Erfahrung hat sich z. B. ein alternierendes Vorgehen bewährt, bei dem mit einer Stoßwellen- und Laseranwendung begonnen wird und dann drei bis vier Tage später, sobald das behandelte Gewebe wieder etwas zur Ruhe gekommen ist, die Injektion vorgenommen wird. Anschließend kann dann nach vier bis fünf Tagen die nächste Sitzung mit Stoßwelle und/oder Laser erfolgen. Diesen Zyklus sollte man je nach Indikation drei- bis fünfmal wiederholen. Es zeigt sich aber bei einer solch intensiven Therapie oft nach der zweiten Wiederholung bereits ein deutlicher Erfolg. Die Abstände und Anzahl der Wiederholungen muss dabei individuell von der Indikation des Patienten, dessen Akzeptanz und der lokalen Reaktion abhängig gemacht werden. Besonders wichtig ist hier eine sorgfältige Aufklärung des Patienten über Verlauf und mögliche Beschwerden wie Schmerzen bei und nach der Injektion, mögliche Reizung des Gewebes (Erstverschlechterung), die Notwendigkeit für mehrere Wiederholungen und eine begleitende Physiotherapie und Anleitung zu aktiven Übungen.
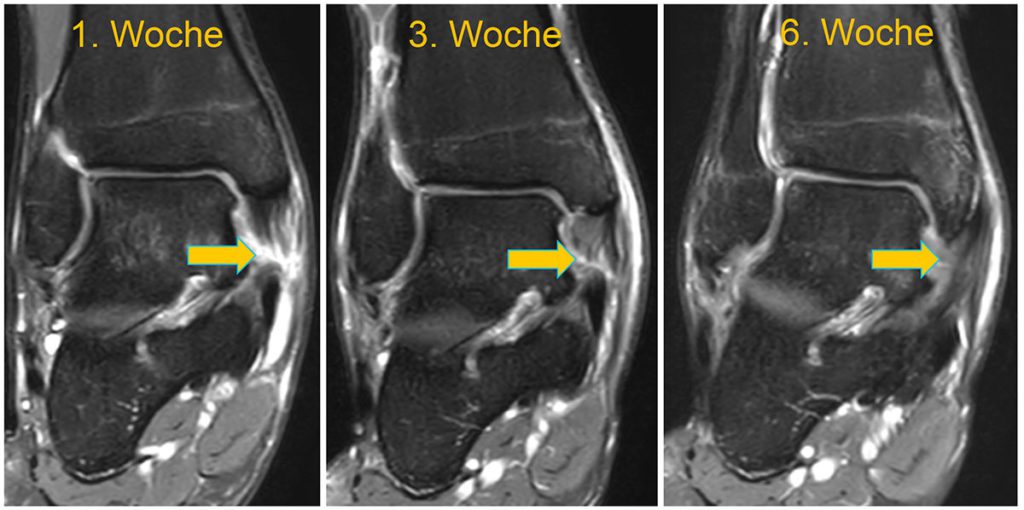
Fazit
Tipps zur Anwendung von BCS und PRP in der Praxis:
- Sichere Infiltrationstechnik: am besten Ultraschall- oder MRT-gestützt
- Entlastung des behandelten Areals, z. B. durch Liegen oder Sitzen für 15 Minuten nach der Injektion (Ausbildung des Fibrinclots)
- Gegebenenfalls Kühlung der Injektionsstelle bei starken Beschwerden, wenn möglich keine Verwendung von NSAIDs oder Lokalanästhetika
- Immer als Baustein einer multimodalen Therapie mit lokalen Anwendungen und aktiver Beübung verwenden, um einen langanhaltenden Erfolg zu sichern
- Eine Kombination mit ESWT und physikalischen Verfahren wie Hochenergie-Laser zeigen in der Praxis eine gute Wirksamkeit
Literatur
[1] Edelson et al. J Shoulder Elbow Surg 2014
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie. Er ist seit 2018 festangestellter Mannschaftsarzt von Borussia Mönchengladbach, zusätzlich arbeitet er im Orthopädiezentrum Theresie in München. Zuvor war Dr. Doyscher in verschiedenen Abteilungen der Charité Berlin tätig. Außerdem war er Mannschaftarzt des 1. FC Union Berlin sowie Verbandsarzt des DLV und BSD. Dr. Doyscher ist wiss. Beirat der sportärztezeitung.
spezialisierte sich nach seiner Ausbildung zum Facharzt für Orthopädie und Unfallchirurgie an der Charité Berlin weiter in der sportmedizinischen Abteilung der Charité zur Erlangung der Zusatzbezeichnung Sportmedizin. In der Arbeit mit mehreren Berliner Sportvereinen sowie als Teamarzt der deutschen Olympiamannschaft bei den Winterspielen 2018 konnte er vielfältige Erfahrungen in der Betreuung von Spitzensportlern sammeln. Seit Juli 2019 ist Dr. Bartsch bei meviva als niedergelassener Orthopäde tätig. Er behandelt das gesamte Spektrum der konservativen Orthopädie und Sportmedizin.




