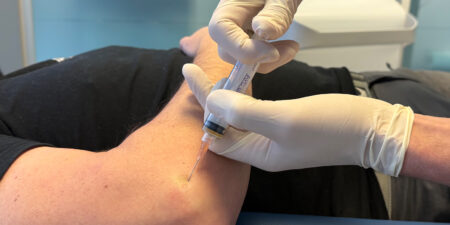
Das Interessante an der sportmedizinischen Betreuung in der Leichtathletik ist die Kombination aus vielen Disziplinen in einer Sportart, die zu verschiedenen Beschwerdebildern mit hieraus resultierenden Behandlungsunterschieden führen können. Hierbei sind die unterschiedlichen Physiognomien wie z. B. Marathonlauf vs. Wurfdisziplin von Interesse, ebenso die resultierenden notwendigen Statikdysbalancen vs. – beschwerden.
Jede Disziplin hat zum Teil seine eigenen Verletzungsmuster: Sprint (Leistenregion, Hamstrings…), Wurf (Schulter, HWS-BWS…), Mittel-/ Langstrecke (Fuß, Unterschenkel…). Da man in der Leichtathletik auf wenige Höhepunkte lange hinarbeiten muss, ist es zum einen wichtig, eine optimale medizinische Betreuung in der Vorbereitung zu haben, als auch im akuten Fall rasche Hilfe, im weiteren Verlauf jedoch selbstverständlich auch eine zuverlässige Regeneration zu ermöglichen. Hier möchten wir kurz über die ärztlich-physiotherapeutische Zusammenarbeit in unserem spezifischen Fall berichten.
Definition akute vs. chronische Schmerzsituation
Viele Athleten stellen sich mit unklaren Beschwerden unklaren Alters in unseren Sprechstunden vor. Hierbei ist die zunächst primär wichtigste Differenzierung: Akut vs. Chronisch. Die subjektive Beschreibung eines „akuten“ Schmerzes ist häufig sehr einfach, da meist eine direkte Ursache erinnerlich ist. „Chronischer“ Schmerz nimmt im Unterschied hierzu mit der Zeit die Form eines eigenen Krankheitsbildes an. Die Ursache der Schmerzen lässt sich meist nur sehr schwer oder gar nicht mehr feststellen. Die Zeitgrenze, ab der schmerzhafte Empfindungen als chronische Schmerzen gelten, liegt bei ca. drei bis sechs Monaten. Dies bedeutet, dass das Schmerzareal oder der Schmerzpunkt nicht immer am auslösenden Ort liegt, sondern gegebenenfalls über mögliche anatomische Strukturen fortgeleitet wird. Aus der akuten Problematik resultiert häufiger eine lokale Behandlung, aus einer chronischen Problematik eher einer notwendige interdisziplinäre Komplexbehandlung mit Anwendung von verschiedenen Therapieoptionen (Infiltrationen, Manualtherapie, Osteopathie, Faszientechniken, Gerätetherapie usw.). Wichtig ist jedoch für die Erarbeitung und Behandlung der Diagnosen, seien sie akut oder chronisch:
- Allgemeine Anamnese, um Zusammenhänge darstellen zu können
- Allgemeine Diagnostik, zunächst global (z. B. Statikuntersuchung)
- Zielgerichtete Diagnostik zur genaueren Spezifizierung (genaues Verletzungsmuster)
- Allgemeine Therapieoptionen
- Spezifische Therapieoptionen und -pläne
- Nachbeobachtungszeitraum definieren und planen
- Gegebenenfalls Hinzuziehen anderer Fachrichtungen
- Erstellung genauer Zeitpläne
Definition konservative vs. operative Maßnahmen mit kurzen Fallpräsentationen
Bei Sportverletzungen bzw. Verletzungen generell liegt das Hauptaugenmerk zunächst auf die genaue Befundung und Diagnosebildung, so dass unmittelbar die Indikation konservative Therapie vs. operative Therapie gefällt werden kann und muss. Bei einigen Verletzungsmustern ist die Entscheidung sehr genau abzuwägen wie die folgenden Fallbeispiele verdeutlichen.
Fallbeispiel Akute Hamstringsverletzung (Abb. 1a – c)
- Akute Hamstringsverletzung bei Hyperflexion im Becken während Bein gestreckt war im Rahmen eines Basketballspiels. Entschluss OP (09´2016), da Kraftverlust > 50 % und Reizung des N. ischiadicus.
- Intraoperativ war Sehnenplatte bereits vernarbend anhaftend am N. ischiadicus (Cave).
- Postoperativ Anlage Anti-Luxationsbandage. Intensive ärztlich-physiotherapeutische Interaktionen mit Infiltrationstherapie, Mesotherapie, Akupunktur, Lasertherapie, Bioresonanz, Muskelstabilisierung, Gehschule, Manuelle Therapie, Krankengymnastik…
- Ergebnis (12.01.2017): Reizlose Narbe, Kraftgrad 5/5, Muskulatur konturiert, Sportaufbaubeginn ab 2/2017!
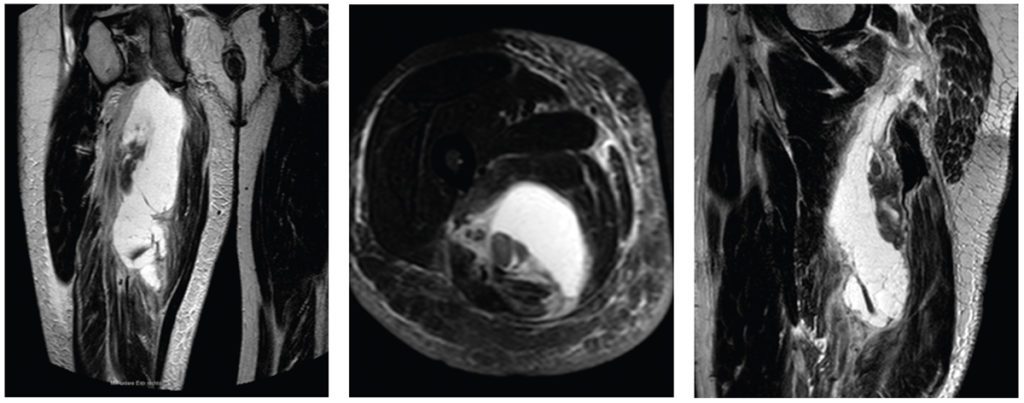
Fallbeispiel Muskelfaserriss M. rectus femoris
- Muskelfaserriss M. rectus femoris 1 Woche zuvor (dann MRT-Kontrolle), Z. n. Muskelfaserriss ca. 6 Wochen zuvor der Adduktorenregion
- Untersuchung 1 Woche nach MRT
- Intensive Therapie: Spritzentherapie (TP-Infiltrationen, Mesotherapie, ACP-Therapie), Physiokey/Lasertherapie, Physiotherapie/Fazientherapie, Aquajoggen/-gymnastik, Kinesiotaping, Oberschenkelmanschette 5 Wochen später Probewettkampf
- 8 Wochen später Olympische Spiele Rio
- 03/2017 Hallen-EM Belgrad – Medaille
Fallbeispiel Fibulare Bandruptur linkes OSG
- Fibulare Bandruptur linkes OSG
- Akute Therapie: Mesotherapie, Kinesiotaping, Manuelle Therapie, Osteopathie, Aquajogging
- 1 Jahr unklare Beschwerden Peroneusgruppe
- Fibulaköpfchenblockade symptomatisch
- 3 Tage Therapie mit Mesotherapie, Kinesiotape, Mobilisation
- Beschwerdefreiheit
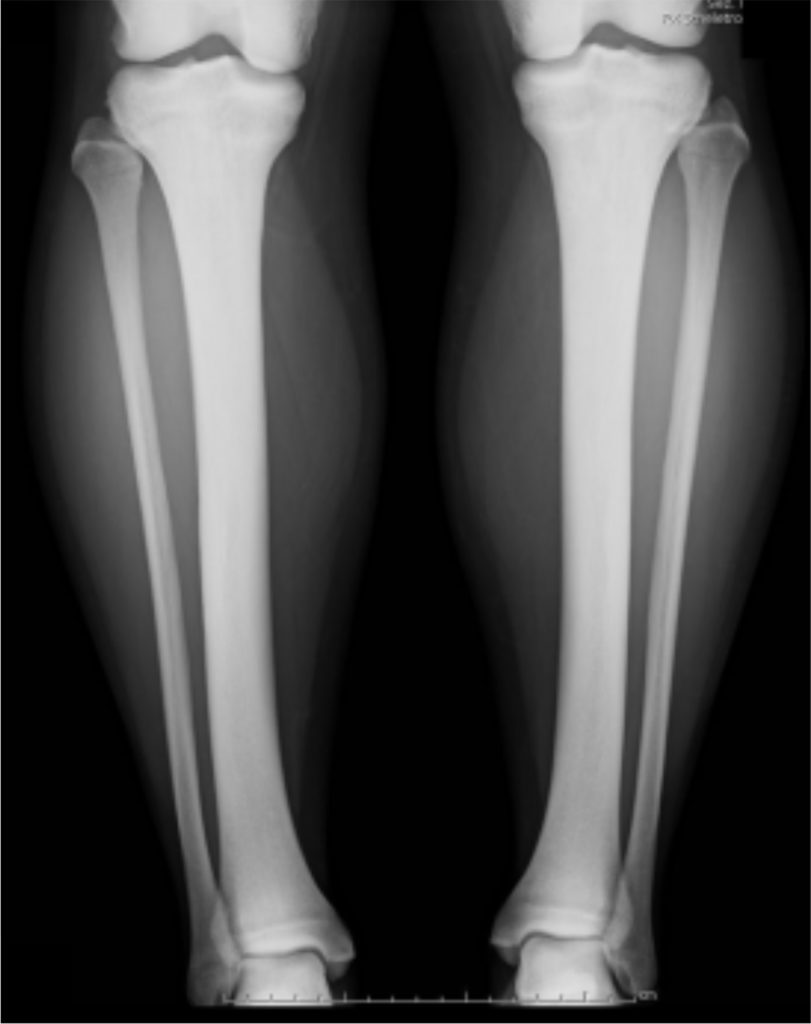
Fallbeispiel Schienbeinschmerzen (Abb. 2)
- Schienbeinschmerzen seit Monaten, hohe Belastung durch Weitsprungtraining (Belastungs- und Ruheschmerzen)
- Keine Ermüdungsfraktur – Knochenverdickung (Sollbruchstelle?)
- Magen-Darm-Beschwerden seit 2015 (Asienurlaub)
- Knochenveränderungen subjektiv tastbar
- Verspannung M. tibialis posterior bds.
- ISG-Reizung rechts > links
- DS L5/S1 links
- DS Th 6 links => Magenspannung
- DS C6 links
- DS M. Sternocleidomastoideus links
- C1 rechts dorsal verkippt
- DS auf Höhe Leber und rechter Unterbauch
- Magen-Darm-Beschwerden mit
- Blähungen – und Durchfall
- Therapieeinleitung lokal
- Mesotherapie
- Physiokeyanwendung
- Physiotherapie
- Kinesiotape
- …
- Yersinienabklärung und –therapie
- Training aktuell wieder schmerzfrei möglich
Zusammenspiel Arzt – Physiotherapeut
Dieses interdisziplinäre Zusammenspiel findet vor allem in der sportmedizinischen Betreuung statt und bedeutet für den Patienten möglicherweise einen größeren Aufwand, wenn es z. B. um Termine geht etc., führt jedoch häufiger in der Interaktion zu einem deutlich rascheren und befriedigenderen Ergebnis. Durch enge Kommunikation kann unnötige Therapie vermieden und notwendige gefördert werden. Das Vertrauen des verletzten Athleten wird hierdurch gestärkt und die Mitarbeit sowie Compliance dadurch verbessert. Hierzu gibt es jedoch einige wichtige Regeln:
- Um Schmerz zu verstehen, muss man die Anatomie verstehen (Müller, Lichtenthal 2017).
- Man muss die Therapieformen des jeweiligen Therapiepartners verstehen.
- Man muss dem Therapiepartner vertrauen.
- Man muss konstruktive Kritik mit Diskussionen ermöglichen, um gegebenenfalls bei Therapieversagen gemeinsam eine Zweitlösung zu finden.
- Der Athlet muss mündig an den Therapiezielen mitwirken.
- Keine Diagnose finden heißt lediglich, dass „die richtige Tür noch nicht geöffnet wurde“.
- Man muss gegebenenfalls auch alternative Therapieformen und Wege benutzen.
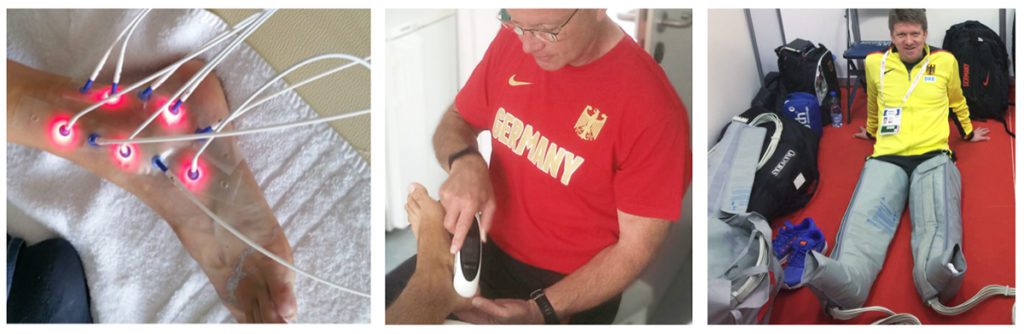
Therapieverfahren (Abb. 3 a –c)
Nachfolgend sollen einige Therapieformen exemplarisch dargestellt werden, die wir in unserer Akut- und Langzeitbetreuung verwenden und verbinden. Hierbei zeigt sich häufig bereits nach kurzer Zeit eine Symptomverbesserung und Problemlösung. Diese Auflistung stellt selbstverständlich keinen Anspruch auf Vollständigkeit.
Mesotherapie
Das Wort Meso (griech.: mittel) nimmt Bezug auf das Mesoderm, dem mittleren Keimblatt, aus dem sich unter anderem Haut und Bindegewebe entwickeln. Sie fungiert auch als Matrix-Therapie und hat eine gezielte lokale und regulatorische Wirkung.
- Anregung der Mikrozirkulation (Medikamente), z. B. Lymphomyosot/Lymphdiaral, Traumeel, Silicium, Spascupreel/Ortoton…+ LA (häufig Procain)
- Anregung Diffusionsprozesse (Medikamente), siehe oben
- Substanzen gelangen kaum in den Blutkreislauf
- physikalische Anregung (Stichelung)
Triggerpunkttherapie
Ziel der Triggerpunkttherapie ist die Ermittlung lokal begrenzter Muskelverhärtungen an Kennmuskeln. Durch die Therapie soll eine Reduktion des Zugs an den Kettenstrukturen erzielt werden. Dafür stehen unterschiedliche Optionen zur Verfügung:
- TP-Infiltration, z. B. Traumeel, Lymphomyosot, Spascupreel… + Discus compositum/Zeel oder andere
- Akupressur
- Dry Needling
- Stoßwellentherapie
Lasertherapie / Physiokey-Therapie
Wirkung:
- Anti-ödematös
- Anti-inflammatorisch
- Analgesie
- Zellproliferation
Indikationenbeispiele:
- Gelenkbeschwerden
- Muskelverletzungen
- Sehnenreizungen
- Knochenreizungen
- Nervenregeneration
- Postoperativ
Kinesiotaping/Lymphbehandlung mit Lymphamat
Verbesserung der Muskelfunktionen
- Tonusregulierung, Stoffwechselanregung, Schmerzlinderung
Entfernung von Zirkulationseinschränkungen
- Druckreduzierung, Lymphflussanregung/-regulierung
Schmerzreduktion
- Reizung der Mechanorezeptoren der Haut
- Schmerzdämpfung
Unterstützung der Gelenkfunktion
- Propriozeptoren, Gelenkstabilisation,
- Korrekturanlage
Medikamente
Es sollten so wenig Medikamente wie möglich eingesetzt werden, falls jedoch notwendig, dann so effektiv wie möglich. Hierzu zählen bei der akuten Verletzung z.B. konventionelle Antiphlogistika (wie z.B. Ibuprofen, Diclofenac usw.), Komplexmittel (wie z.B. Arnica, Traumeel usw.), Enzyme (wie z. B. Bromelain, Therazym, Wobenzym usw.), Salben (wie z.B. Arnica-Salbe, CH alpha Gel, Doc-Salbe, Traumeelcreme, Voltarengel usw.). Im akuten Fall fangen wir z. T. auch mit der Gabe von mehreren Mitteln an, wobei so rasch wie möglich die konventionellen Antiphlogistika abgesetzt werden sollten, um nach Schmerzreduktion die lokale Heilung (Verletzung/Wunde…) nicht zu bremsen.
Fazit: Rückblick London 2017 – Ausblick Berlin 2018
Die Leichtathletik WM in London 2017 war für uns als medizinisches Team des DLV in der Vorbereitung in Kienbaum und am Beginn der Adaptationsphase in London eine Meisterschaft, die aus medizinischer Sicht regelrecht und adäquat verlief. Es waren keine schwerwiegenden Verletzungen zu verzeichnen, medizinische Neuerungen konnten gut integriert werden, die medizinische Informationsweitergabe aus Kienbaum nach London funktionierte ohne Reibungsverluste. Ab Donnerstag den 03.08.2017, mit Beginn des Norovirusausbruchs, änderte sich die Sachlage komplett. Im Verlauf konnte man erkennen, dass Sportmedizinbetreuung nicht nur medizinische Kontrolle und Behandlung bedeutet, sondern die Akutsportmedizin viele weitere Aspekte beinhaltet, u.a.:
- Sportmanagement
- Gesundheitsmanagement
- Risikomanagement
- Psychologisches Management
- Führungsmanagement
Für die Leichtathletik EM 2018 in Berlin bedeutet dies, dass London letztlich eine sehr gute Vorbereitung war, als medizinisches Team in Krisensituationen noch intensiver und kommunikativer intern und erweitert intern (DLV-Leitung/-Trainer…) miteinander zusammen zu arbeiten. Natürlich hoffen wir, dass Berlin diesbezüglich Norovirus-frei und auch anderweitig krisenfrei bleibt. Es ist ein großes Ereignis und eine Ehre für uns, im eigenen Land betreuen zu dürfen und wir hoffen, dass wir mit den Erfahrungen und unserer sportmedizinischen Expertise zu einem guten Gelingen beitragen können.
Weiterführende Literatur zu den Therapieverfahren
Mesotherapie – Einsatz in der Sportmedizin, Dr. med. Andreas Kastner, sportärztezeitung 04/2017, S.30 – 33
DGM – Deutsche Gesellschaft für Mesotherapie – Praxis der Mesotherapie – nach Dr. Michel Pistor (Übersetzt Dr. Britta Knoll)
DGM – Deutsche Gesellschaft für Mesotherapie – Fortgeschrittenen Kurs – Orthopädie Sportmedizin Schmerztherapie (co. Dr. Knoll) 1999– 2004 Jubiläumsausgabe
Injection Techniques in musculoskeletal medicine – Stephanie Saunders, Steve Longworth – 4. Edition – Churchill Livingstone Elsevier
Injektionen in Gelenke, Sehnen und Muskel – Monica Kesson, Elaine Atkins, Ian Davies – 1. Auflage 2006 – Huber Verlag
Muskelverletzungen im Sport – Müller-Wohlfahrt, Ueblacker, Hänsel – 1. Auflage 2010 – Thieme Verlag
Leitfaden Triggerpunkte – Dominik Irnich – 1. Auflage 2009 – Verlag Elsevier
K Taping: Praxishandbuch, Grundlagen, Anlagetechniken – Birgit Kumbrink – 1. Auflage 2009 – Springer Verlag
Atlas der Palpationsanatomie – S. Tixa (übersetzt v. Jürgen Koebke) – 1. Deutsche Ausgabe 2002 – Hippokrates Verlag
Anatomy Trains/Myofasziale Leitbahnen – Thomas w. Myers – 2. Auflage 2010 – Urban & Fischer Verlag
Autoren
ist Facharzt für Chirurgie mit Zusatzbezeichnung Sportmedizin. Er ist Oberarzt am St. Vinzenz Krankenhaus Hanau, Abteilung für Orthopädie/Unfallchirurgie und Leitender Verbandsarzt des Deutschen Leichtathletikverbandes DLV.
ist leitender Physiotherapeut im PhysioZentrum Odenwaldkreis GmbH in Erbach. Er ist in Manueller Therapie, Sportphysiotherapie und Medizinischer Trainingstherapie ausgebildet und Physiotherapeut beim Deutschen Leichtathletikverband DLV.