Deutschland darf bei fast track für Hüft- und Knieendoprothetik nicht Entwicklungsland bleiben. Das Konzept der speziellen Vorgehensweise, einschließlich Prähabilitation, ist gut umzusetzen. Wissenschaftliche Studien belegen die signifikant besseren Ergebnisse hinsichtlich Mobilisierung, Schmerzreduktion und Lebensqualität beim fast track-Verfahren. Für ältere Patienten ist dieses Vorgehen zusätzlich wertvoll, weil Delir-Gefahr und allgemeine Komplikationen reduziert werden.
Status quo: In Deutschland werden im Jahr je ca. 200.000 Knie- und Hüftendoprothesen implantiert. Der operative Standard sind immer noch herkömmliche Zugänge mit großen Inzisionen. Beim Hüftgelenk mit Bauer-Zugang oder hinterem Zugang, also durch die Muskulatur, was Blutungen induziert, Schmerzen verursacht und eine längere Rehabilitationsphase mit Heilung der Muskulatur, unter Umständen mit Vernarbung und Funktionsverlust und insgesamt verzögerter Mobilisation, bedeutet. Dies beeinträchtigt auch die Rekonvaleszenz. Postoperativ werden für Knie- und Hüftendoprothetik Drainagen verwendet, die ein oder gar zwei Tage bleiben. Standard der Anästhesie ist eine Allgemeinnarkose. Wenn eine Regionalanästhesie verwendet wird, so werden beide Beine ausgeschaltet und es dauert oft den ganzen Tag, bis die Wirkung der Spinalen abgeklungen ist und der Patient das erste Mal postoperativ aufstehen kann. Daher sind auch Urinkatheter üblich. Zusätzlich bekommt der Patient eine immobilisierende Analgesie, z. B. mit PCA-Pumpe. Der Patient ist also an das Bett gefesselt und wird pflegerisch versorgt, bis zur Bettpfanne, anstatt selbst zur Toilette zu gehen. Diese Einschränkung ist auch eine persönliche Unannehmlichkeit. In unseren Nachbarländern ist fast track schon so weit, dass Hüft- und Knieendoprothesen ambulant implantiert werden, während bei uns Patienten so operativ und perioperativ behandelt werden, dass sie zunächst invalidisiert sind.

Paradigmenwechsel für Narkose und OP-Vorgehen
Die Systematik für fast track bzw. enhanced recovery hat Henrik Kehlet (1997) systematisch aufbereitet. Andere chirurgische Fachgebiete sind Orthopädie und Unfallchirurgie zeitlich und methodisch weit voraus. Dort hat sich eine gezielte Vorbereitung auf die Operation wegen der besseren Ergebnisse und schnellen Wiedereingliederung mittlerweile als Routine etabliert. Eine Grundvoraussetzung für eine schnelle Rehabilitation ist auch ein schonendes operatives Vorgehen mit möglichst atraumatischem Zugang. Für das Hüftgelenk hat sich der Zugang mit Schonung der kleinen Glutäen durch die angrenzende Muskellücke bewährt, was auch Blutungen vermindert und vor allem die Muskelfunktion für die Bewegung des Gelenkes und die Stabilität des Beckens bewahrt. Analog muss bei einer Knieendoprothetik der Eingriff gezielter minimiert werden und weite Ablösungen im Muskel-, Faszien- und Sehnenbereich vermieden werden.
Die Umstellung ist Teamsache! Auf Seiten der Anästhesie muss ein Umdenken stattfinden. Das zertifizierte „pain free hospital“ mit tiefer Narkose und Schmerzkathetern immobilisiert den Patienten und stellt noch dazu ein zusätzliches Risiko dar. Bei älteren Patienten ist es nicht nur die Problematik der Immobilisation und die persönliche Beeinträchtigung mit den Unannehmlichkeiten der eingeschränkten körperlichen Hygiene, sondern auch ein Delir-Risiko mit mentaler Beeinträchtigung.
Bei Allgemeinanästhesie kann auch noch die Problematik von Kreislaufproblemen mit Übelkeit und Erbrechen dazukommen. Eine weitere große Beeinträchtigung ist die BtM-Gabe. Auch wer sonst gesund ist und jung ist, kann nach zwei oder drei Tagen mit Bettruhe und BtM nicht fit aufstehen und sicher gehen. Man braucht also ein Setting, ohne Schmerzkatheter, Perfusor und Schmerzvisiten mit BtM-Routineapplikation. Stattdessen muss die Anästhesie auf eine Hemispinale nur für das zu operierende Bein mit Prilocain als kurzwirkendem Analgetikum umgestellt werden – keine Katheter, auch kein Urinkatheter – nur leichte Sedierung, sodass der Patient während der OP schläft, z. B. Propofol. Zum Standard gehören auch Dexa und PONV-Prophylaxe.
Der Operateur braucht für das schonende Vorgehen Routine, damit keine Kompromisse beim Sitz des Implantates gemacht werden. Für die Knieendoprothetik ist ein sehr vorteilhaftes Implantat zur Rekonstruktion der individuellen Verhältnisse vor der Zulassung, bei der Hüftendoprothetik fehlt es an einem für den minimal-invasiven Zugang kurzen, aber sicher sitzenden, initial belastungs- und rotationssicheren Schaft, der eine unmittelbar postoperative Vollbelastung erlaubt. Hier müssen noch relativ lange Schäfte verwendet werden, damit frühpostoperativ die volle Belastungbarkeit axial und bei Rotation gegeben ist.
Im OP-Situs wird eine Lokalanästhesie angewendet – was beim Zahnarzt wirkt, wirkt auch intraoperativ. Subcutan vor Incision, in der Tiefe des Situs, beim Knie ganz besonders femoral dorsal, wo gegen eine Beugekontraktur die Kapsel und die Sehnenansätze umfangreich gelöst werden müssen und nach Fascienschluss in die Gelenkhöhle mit Ropivacain, in der Tiefe mit Adrenalinzusatz. Zudem Tranexamsäure, 1 g i. v. zum Schnitt, 3 g topisch intraoperativ und nach Fascienschluss intraartikulär. Ein Cell-saver wird nicht benötigt, ebenso Verzicht auf Drainagen.
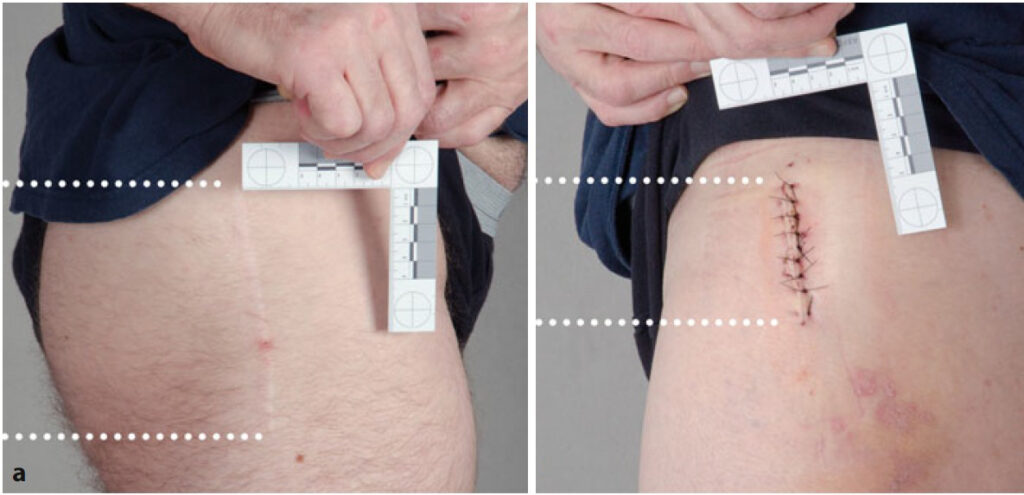
Prähabilitation
Heute ist es noch eine absolute Ausnahme, dass vor Knie- und Hüftendoprothese ein gezieltes präoperatives Training zu Verhaltensmaßnahmen und speziellen Übungen durchgeführt wird. In der Regel findet keine gezielte physiotherapeutische und ergotherapeutische Vorbereitung auf die Phase nach der OP statt. Auf jede Urlaubsreise bereiten wir uns besser vor als auf eine Operation mit einem Knie- oder Hüftimplantat. Nach der OP kommt dann eine Überflutung mit Vorsichtsmaßnahmen, richtigem Verhalten oder auch dem Umgang mit Gehstützen. Treppen stellen plötzlich ein großes Hindernis dar, man weiß nicht, mit welchem Bein man nach der OP aufstehen soll, wie man das Bein lagern soll und wie Hilfsmittel eingesetzt werden. Das alles wird in der Prähabilitation vor der OP vermittelt und trainiert. Dazu habe ich mit den Physiotherapeuten, Ergotherapeuten und Sportwissenschaftlern ein Programm mit klaren Aufgabenstellungen, Zielen und Behandlungsstunden entwickelt. Die Hilfsmittel, z. B. Greifzange, Toilettensitzerhöhung und die Verhaltensmaßnahmen werden so trainiert, dass der Patient das sicher beherrscht. Patient und Behandler unterschreiben die erreichten Ziele. Dann gibt es nochmal einen Check einige Zeit vor der OP, ob der Patient die Vorgaben verstanden hat und die Vorsichtsmaßnahmen und Verhaltensweisen auch umsetzen kann. Die Pflichtübungen der Checkliste beginnen mit einfachen Übungen zur Dehnung und Kräftigung im schmerzfreien Bewegungsraum, Hinweisen für den Alltag nach der Operation, das Durchspielen der häuslichen Maßnahmen für die Vorbereitung auf die Operation, Kreislaufübungen für das Aufstehen direkt nach der Operation und schließlich werden Koordinationsübungen für sichere Bewegungsabläufe trainiert.
Frühpostoperative Rehabilitation
Bei diesem Procedere steht der Patient 2 – 3 Stunden nach der OP auf und geht mit Gehstützen, um sich noch abzustützen. Achtung: Nicht zu tief einstellen und den Storchengang beherzigen, damit der Patient aus dem präoperativ eingeschliffenen Gehmuster herauskommt. Es ist ein großes Erlebnis für den Patienten, dass er gleich nach der OP gehen kann, voll auftreten darf und realisiert, dass er sofort schmerzfrei – oder zumindest deutlich schmerzreduziert – gehen kann. Mit diesem Vorgehen habe ich als erster in Deutschland gemeinsam mit meinem Team ein systematisches fast track Regime erstellt, das auch die ambulante Knie- und Hüftprothesenoperation ermöglicht. Mit der ambulanten Implantation künstlicher Gelenke habe ich 2019 begonnen. Wegen der allgemeinen Skepsis habe ich auch bei einer älteren Patientin die Hüftprothesenoperation als Live-OP demonstriert. Diese schonende, genau ausgefeilte OP-Technik und das Gesamtkonzept ermöglichen die ambulante Prothesenimplantation ohne zusätzliche Risiken- im Gegenteil: die Risiken herkömmlicher Anästhesie, OP-Technik und perioperativer Vorgehensweise werden vermieden. Natürlich muss man Knie- und Hüftprothesen nicht bei allen Patienten ambulant operieren – unser Vergütungssystem steht dem auch entgegen. Von dieser Technik profitieren alle Patienten, auch wenn sie für einige Tage stationär zur Behandlung bleiben.
Ergebnisse
In Vergleichsstudien wurden große Patientenkollektive mit konventioneller Behandlung und unserem speziellen fast track-Konzept verglichen. Eine retrospektive matched pair Analyse mit 320 Patienten zeigt im Womac Score bei Kontrolle über 12 Monate ein stat. sign. besseres Ergebnis für die fast track-Gruppe (Leiss et al., 2021). Götz et al. (2022) stellten bei 102 Patienten mit fast track HüftTEP frühpostoperativ als auch nach vier Wochen eine stat. hoch signifikante Reduktion der Schmerzmedikation und eine Funktionsverbesserung fest. Im Rahmen einer prospektiv randomisierten Studie fanden Reinhard et al. (2023) für die fast track Gruppe mit isokinetischen Biodex-Messungen und Erhebungen zur Lebensqualität fünf Tage und vier Wochen postoperativ signifikant bessere Ergebnisse für die fast track-Gruppe. Diese signifikante Überlegenheit der fast track-Gruppe bestätigte sich auch noch drei Monate und ein Jahr postoperativ (Reinhard et al., 2023). Schließlich haben wir die fast Track-Technik auch bei einer GBA-geförderten Studie geriatrischer Patienten mit Knie- und Hüftprothesenimplantation in einer prospektiv randomisierten Studie geprüft und fanden mit dem geriatrischen Konzept bei diesen Patienten eine stat. hoch signifikante Besserung der Mobilität und eine signifikante Risikoreduktion von Minor-Komplikationen sowie eine deutliche Tendenz der Risikoreduktion für Major-Komplikationen (Meyer et al., 2024).
Fazit
Es ist dringend notwendig, das fast track-Konzept für Knie- und Hüftendoprothesen deutschlandweit umzusetzen. Die Einbeziehung und besondere Betreuung geriatrischer Patienten sind ebenso dringend notwendig.

Literatur
- Khelet, H.: Multimodal approach to controlpostoperative pathopkysiology and rehabilitation. Br J Anaesth 1997, 78: 606-617
- Leiss, F. et al.:Excellent functional outcome and quality of Life after primary cementless total hip arthroplasty (THA) using an enhanced recovery setup. J. Clin. Med. 2021, 10: 621-632
- Götz, J.S. et al.: Implementing fast track in total hip arthroplasty: rapid mobilization with low need for pain medication and low pain values. Z Rheumatol. 2022, 81:253-262
- Reinhard, J et al.: Comparison of postoperative isokinetic quadriceps and gluteal muscular strengh after primary THA: is there an early benefit through enhanced recovery programs? J Experimental Orthopaedics, 2023, 10: 118-133
- Reinhard, J. et al.: Favourable mid-term isokinetic strengh after bprimary THA combined with a modified einhanced recovery after surgery concept (ERAS) n a single blinded randomized controlled trial. Arch. Orthp Trauma Surg 2024, 144: 3323-3336
- Meyer, M. et al.: SOG – Spezielle Orthopädische Geriatrie. Erste Zwischenergebnisse einer randomisierten kontrollierten Studie zur integrierten orthogeriatrischen Versorgung in der elektiven Hüft- und Kniegelenkendoporthetik. Orthopäde 2024, 53: 127-135
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie & Facharzt für Physikalische Therapie und Rehabilitation. Er ist Leiter der Forschungsstelle für Orthopädie und Ergonomie der Ostbayerischen Technischen Hochschule Regensburg, zuvor Lehrstuhlinhaber für Orthopädie der Universität Regensburg + Sprechstunde Regensburg und München – www.profgrifka.de Seine wissenschaftlichen Schwerpunkte sind u.a. Konservative Orthopädie/ Arthroseforschung, gelenkerhaltende sowie ersetzende Operationen/ Sportorthopädie.
(Stand 2025)