Die Patellatendinopathie ist eine der häufigsten Pathologien sportlich aktiver Menschen [1] mit hohen Prävalenzen und Inzidenzen bei Sportarten mit hohen Sprung- und Richtungswechsel-Belastungen [2]. Die Pathogenese ist multifaktoriell und es werden unterschiedliche Mechanismen für die Entstehung einer Tendinopathie postuliert, die in aller Regel mit einer akut-auf-chronisch oder chronisch-repetitiv übersteigenden Belastung der individuellen Sehnenkapazität einhergeht [3, 4].
Im aktuellen Fall möchten wir darstellen, wie es durch eine rein konservative, interdisziplinäre, multimodale und medikamentfreie Behandlung zu einem schmerzfreien Return to Competition innerhalb von 10 Wochen kommen kann, ganz nach dem Motto: „come back stronger“.
Fallvorstellung
Ende Juli zog sich die aufstrebende U21-Feldhockey-Nationalspielerin während einer sehr hohen Belastungsphase mit Bundesligasaison, Lehrgangs-Einsätzen bei der Damen-Nationalmannschaft und U21-Nationalmannschaft sowie Vereinstraining, eine erneute Verletzung an der rechten Patellasehne zu. Bei repetitiven Sprinteinlagen verspürte sie ein zunehmendes und zuletzt akutes Stechen über der rechten Patellaspitze. Diese Region sei bereits in den vergangenen zwei Jahren (!) immer wieder schmerzhaft und die Spielerin wiederholt über einige Tage oder Wochen eingeschränkt spielfähig gewesen. Aufgrund der unterschiedlichen Belastungssituationen während eines Hockeyspieles (Interchange) habe sie in der Vergangenheit auch mal „nicht zu 100 %“ genesen ohne große Einschränkungen auf dem Platz gestanden. Dies habe dazu geführt, dass ihre Problematik im Zeitverlauf erst recht verschleppt wurde.
Diagnostik
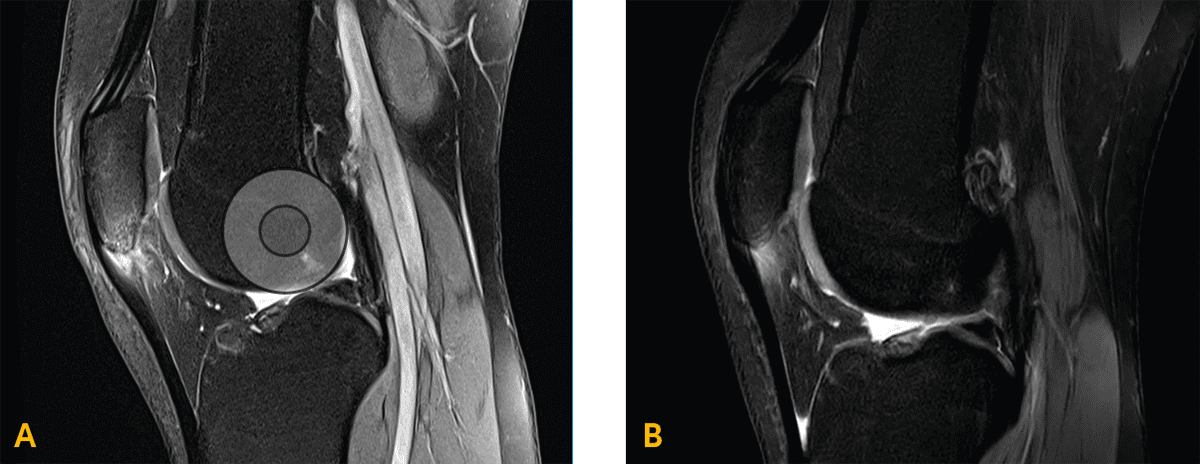
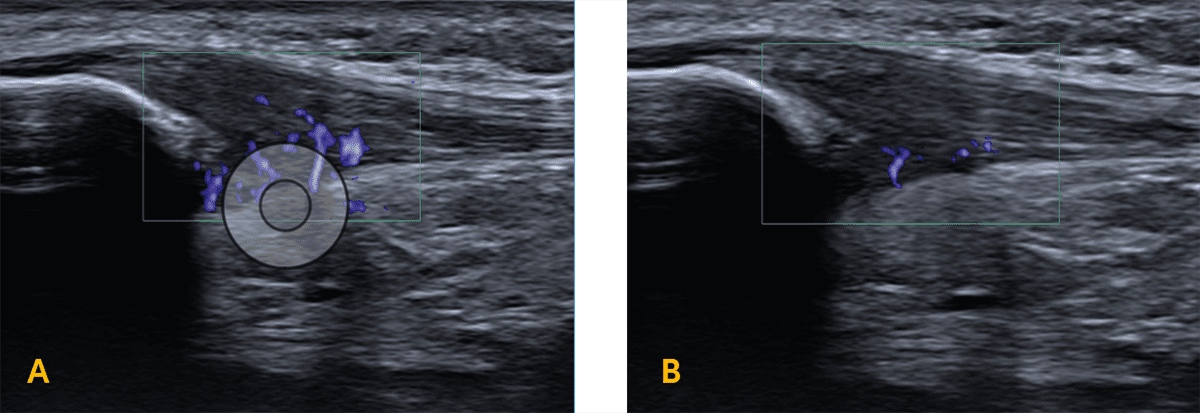
Die posttraumatisch erfolgten MRT-Aufnahmen des rechten Kniegelenkes ergaben eine signifikant signalangehobene und verdickte Struktur der proximalen Patellasehne in der PD FS-Sequenz mit kalzifikationstypischem Signal der Patellaspitze und kleinem Defekt sowie Bone Bruise am unteren Patellapol (siehe Abb. 1A). Eine schmerzfreie Streckung des rechten Kniegelenkes gegen Widerstand war zunächst nicht möglich. In der hochauflösenden Ultraschalldiagnostik konnte eine klassische Hypoechogenität mit Sehnenverdickung, Verlust der dorsalen Begrenzung der proximalen Patellasehne zum Hoffa-Fettkörper sowie eine signifikant erhöhte Durchblutung in der Doppler-Mikrovaskularisationsuntersuchung (siehe Abb. 2A) und sehr inhomogene Sehnensteifigkeitswerte in der Scherwellenelastographie dokumentiert werden. Die Standard-Blutwerte ergaben, bis auf einen grenzwertig niedrigen Magnesiumwert, keinerlei Auffälligkeiten, insbesondere bei Vitamin-D, Cholesterin und Glukose [10 – 13]. Nach der akuten Schmerzphase wurde eine umfassende funktionelle Analyse durchgeführt. Neben bekannten Funktionstests wie dem Y-Balance Test oder auch verschiedenen Hop-Tests wurden auch Tests zur Bestimmung der isometrischen Maximalkraft durchgeführt.
Die Testung der Hüftabduktoren sowie der Hüftadduktoren zeigten keine Auffälligkeiten. Neben einer, im Vergleich zur Normgruppe, ausreichenden Kraft lag auch die Seitendifferenz mit 2 % (Abduktoren) und 3 % (Adduktoren) im Normbereich. Ein verstärkter dynamischer Knie-Valgus gilt als plausibler Risikofaktor für die Entwicklung von Patellatendinopathien [6]. Diese Dysfunktion konnte durch die Testung ausgeschlossen werden. Die Athletin zeigte jedoch vor allem deutliche Defizite in der Muskulatur der hinteren Oberschenkel, sodass unmittelbar nach der akuten Schmerzphase allein schon die Testdurchführung (Nordic Hamstring Exercise, siehe Abb. 3) eine große Herausforderung für sie darstellte. Dies drückte sich auch durch ein Ergebnis von unter 100 N und damit deutlich unter den Kraftwerten im Vergleich zur Normgruppe aus. Auch wenn schwache Hamstrings in der einschlägigen Literatur nicht als signifikant prädiktiv für eine Patellatendinopathie gelten [7], wurde diese Muskelgruppe gezielt trainiert und das Ziel einer symmetrischen und ausgeglichenen Muskulatur mit adäquatem H:Q-Ratio verfolgt.

Therapie
Die Rehabilitation setzte sich zusammen aus:
- Anpassung der Belastung und Ausgleichen der erkannten funktionellen Defizite
- Gezieltes progressives Sehnenbelastungstraining (PTLE) [5], angelehnt an OSINSTITUT
- Hoch dosierte Supplementation mit Phytonährstoffen und heilungsfördernden Proteinen als Kombinationspräparat (PHYTOSHAKE, Insumed GmbH) [8, 9]
- Regelmäßige fokussierte (je 2500 Impulse, 5 mm Kopf, ED bis 0,82 mJ/mm²) und radiale (je 3000 Druckimpulse, 4 Bar, 15 mm Kopf) Stoßwellentherapie (EMS Dolorclast) als Kombination [14, 15]
Schmerzadaptierte Aufbelastung und Sehnenbelastungstraining erfolgten unter Schmerzkontrolle mit Hilfe der NRS-Skala (0 – 10, mit Tolerieren von Schmerzen bis 5 von 10) [16]. Die extrakorporale Stoßwellentherapie erfolgte fokussiert im wöchentlichen Rhythmus im Bereich der Tendinopathie und radial im Verlauf der zugehörigen Muskelkette mit Schwerpunkt auf den M. quadriceps (Abb. 4).

Klinisch-morphologischer Verlauf
Ca. eine Woche nach Beginn der Supplementation mit Phytonährstoffen berichtete die Spielerin über eine signifikante Verbesserung des Allgemein- und Kniebefundes, was sie dem Nahrungsergänzungsmittel zusprach. Die Stoßwellentherapie konnte zügig auf die maximale Intensität gesteigert werden. Während des Rehabilitationsverlaufes erfolgten mehrere Re-Testungen. In der funktionellen Analyse, die schließlich zur Sportfreigabe der Athletin führte, zeigten sich alle Tests deutlich verbessert. Vor allem die Kraftwerte konnte auf 224 N gesteigert werden. Auch wenn dies eine signifikante Steigerung darstellt, wurde eine weitere Kraftsteigerung trainingstherapeutisch programmiert, um die durchschnittlichen Kraftwerte der Vergleichsgruppe (265 N) zu erreichen. Der starke Zuwachs an Kraft bei der Re-Testung kann aufgrund einer anfänglichen Inhibition der Muskulatur mit einer verminderten Rekrutierung begründet werden, obwohl dies in der Quadricepsmuskulatur nicht der Fall war. Klinisch war die Athletin nach acht Wochen schmerzfrei und drängte nach Spieleinsätzen.
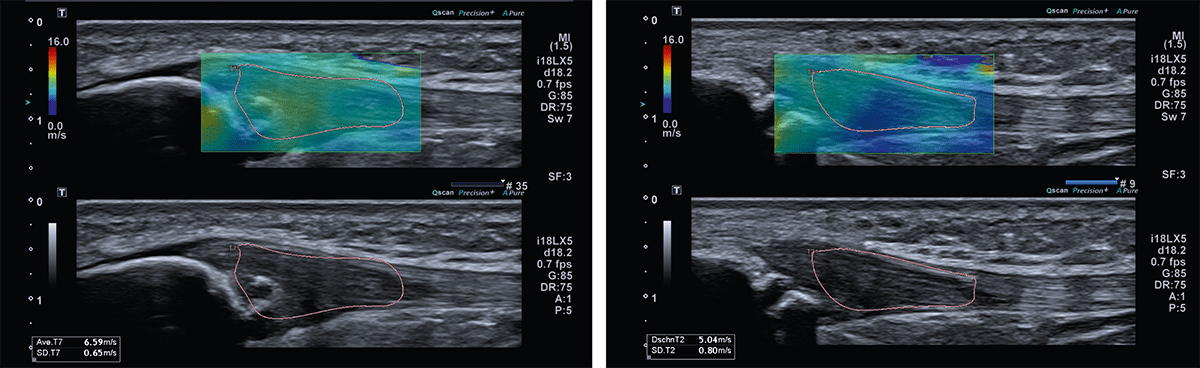
Die abschließende MRT-Kontrolle ergab eine Reduktion des ödematös veränderten Knochenmarksignales an der Patellaspitze sowie des Sehnensignales und der Umgebungsreaktion (Abb. 1 B). Die Hypervaskularisation im Ultraschall war im Vergleich zur Voruntersuchung reduziert (Abb. 2 B). Die Scherwellenelastographie zeigte eine noch erhöhte Steifigkeit im proximalen Sehnenareal, jedoch homogener als in der Erstuntersuchung (Abb. 5).
Fazit
Durch eine strukturierte Diagnostik, eine eng abgestimmte Therapieumsetzung zwischen Physiotherapeuten, Athletiktrainer und Arzt und einen ganzheitlichen Blick auf die Erkrankung kann eine Patellatendinopathie häufig konservativ erfolgreich therapiert werden. Auch wenn das morphologische Korrelat der „Ausheilung“ in den bildgebenden Verfahren nicht selten im kurzen Zeitverlauf unvollständig sein kann, ist bei Optimierung aller beeinflussbarer Parameter, inklusive Ernährung und sehnenfördernder Supplementation, das nicht-invasive und medikamentenfreie Konzept eine sehr erfolgversprechende Therapiemethode für ein Return-to-Play auf hohem Leistungsniveau. Somit konnte die Spielerin in unserem Fall signifikant gestärkt und schmerzfrei wieder vollumfänglich Bundesligahockey spielen und sich auf die Reise zur Weltmeisterschaft Ende des Jahres in Chile freuen.
Literatur
[1] Cassel M, Baur H, Hirschmüller A, Carlsohn A, Fröhlich K, Mayer F. Prevalence of Achilles and patellar tendinopathy and their association to intratendinous changes in adolescent athletes. Scand J Med Sci Sports. 2015;25(3):e310-e318. doi:10.1111/sms.12318
[2] Nutarelli S, da Lodi CMT, Cook JL, Deabate L, Filardo G. Epidemiology of Patellar Tendinopathy in Athletes and the General Population: A Systematic Review and Meta-analysis. Orthop J Sports Med. 2023 Jun 5;11(6):23259671231173659. doi: 10.1177/23259671231173659. PMID: 37347023; PMCID: PMC10280536.
[3] Docking SI, Cook J. How do tendons adapt? Going beyond tissue responses to understand positive adaptation and pathology development: a narrative review. J Musculoskelet Neuronal Interact. 2019; 19(3):300-310.
[4] Scott A, Docking S, Vicenzino B, et al. Sports and exercise-related tendinopathies: a review of selected topical issues by participants of the second International Scientific Tendinopathy Symposium (ISTS) Vancouver 2012. Br J Sports Med. 2013;47(9):536-544. doi:10.1136/ bjsports-2013-092329
[5] Breda SJ, Oei EHG, Zwerver J, Visser E, Waarsing E, Krestin GP, de Vos RJ. Effectiveness of progressive tendon-loading exercise therapy in patients with patellar tendinopathy: a randomised clinical trial. Br J Sports Med. 2021 May;55(9):501-509. doi: 10.1136/bjsports-2020-103403. Epub 2020 Nov 20. PMID: 33219115; PMCID: PMC8070614.
[6] Barker-Davies RM, Roberts A, Watson J, Baker P, Bennett AN, Fong DTP, Wheeler P, Lewis MP. Kinematic and kinetic differences between military patients with patellar tendinopathy and asymptomatic controls during single leg squats. Clin Biomech (Bristol, Avon). 2019 Feb;62:127-135. doi: 10.1016/j.clinbiomech.2019.02.001. Epub 2019 Feb 4. PMID: 30759406.
[7] Lopes HS, Waiteman MC, Priore LB, Glaviano NR, Bazett-Jones DM, Briani RV, Azevedo FM. There is more to the knee joint than just the quadriceps: A systematic review with meta-analysis and evidence gap map of hamstring strength, flexibility, and morphology in individuals with gradual-onset knee disorders. J Sport Health Sci. 2023 Sep 3:S2095-2546(23)00077-7. doi: 10.1016/j.jshs.2023.08.004. Epub ahead of print. PMID: 37669706.
[8] Córdova A, Drobnic F, Noriega-González D, Caballero-García A, Roche E, Alvarez-Mon M. Is Curcumine Useful in the Treatment and Prevention of the Tendinopathy and Myotendinous Junction Injury? A Scoping Review. Nutrients. 2023 Jan 12;15(2):384. doi: 10.3390/nu15020384. PMID: 36678255; PMCID: PMC9860696.
[9] Burton I, McCormack A. Nutritional Supplements in the Clinical Management of Tendinopathy: A Scoping Review. J Sport Rehabil. 2023 May 5;32(5):493-504. doi: 10.1123/jsr.2022-0244. PMID: 37146985.
[10] Min K, Lee JM, Kim MJ, Jung SY, Kim KS, Lee S, Choi YS. Restoration of Cellular Proliferation and Characteristics of Human Tenocytes by Vitamin D. J Orthop Res. 2019 Oct;37(10):2241-2248. doi: 10.1002/jor.24352. Epub 2019 Jun 25. PMID: 31115927.
[11] Tilley BJ, Cook JL, Docking SI, Gaida JE. Is higher serum cholesterol associated with altered tendon structure or tendon pain? A systematic review. Br J Sports Med. 2015 Dec;49(23):1504-9. doi: 10.1136/bjsports-2015-095100. Epub 2015 Oct 15. PMID: 26474596; PMCID: PMC4680137.
[12] Ranger TA, Wong AM, Cook JL, Gaida JE. Is there an association between tendinopathy and diabetes mellitus? A systematic review with meta-analysis. Br J Sports Med. 2016 Aug;50(16):982-9. doi: 10.1136/bjsports-2015-094735. Epub 2015 Nov 23. PMID: 26598716.
[13] Skovgaard D, Siersma VD, Klausen SB, Visnes H, Haukenes I, Bang CW, Bager P, Grävare Silbernagel K, Gaida J, Magnusson SP, Kjaer M, Couppé C. Chronic hyperglycemia, hypercholesterolemia, and metabolic syndrome are associated with risk of tendon injury. Scand J Med Sci Sports. 2021 Sep;31(9):1822-1831. doi: 10.1111/sms.13984. Epub 2021 Jun 4. PMID: 33963621.
[14] Mani-Babu S, Morrissey D, Waugh C, Screen H, Barton C. The effectiveness of extracorporeal shock wave therapy in lower limb tendinopathy: a systematic review. Am J Sports Med. 2015 Mar;43(3):752-61. doi: 10.1177/0363546514531911. Epub 2014 May 9. PMID: 24817008.
[15] Korakakis V, Whiteley R, Tzavara A, Malliaropoulos N. The effectiveness of extracorporeal shockwave therapy in common lower limb conditions: a systematic review including quantification of patient-rated pain reduction. Br J Sports Med. 2018 Mar;52(6):387-407. doi: 10.1136/bjsports-2016-097347. Epub 2017 Sep 27. PMID: 28954794.
[16] Visnes H, Bahr R. The evolution of eccentric training as treatment for patellar tendinopathy (jumper’s knee): a critical review of exercise programmes. Br J Sports Med. 2007 Apr;41(4):217-23. doi: 10.1136/bjsm.2006.032417. Epub 2007 Jan 29. PMID: 17261559; PMCID: PMC2658948.
Autoren
» Facharzt für Orthopädie und Unfallchirurgie, Zusatzbezeichnung Spezielle orthopädische Chirurgie, Sportmedizin, Manuelle Medizin sowie Sportosteopathie DO.
» Chefarzt der Paracelsus Sportmedizin & Prävention Bremen im Weserstadion
» offizieller Medical Partner des SV Werder Bremen und
Mannschaftsarzt Fischtown Pinguins Eishockey Bremerhaven
ist Sportwissenschaftler (M.A.), DOSB-Athletiktrainer und DFB A-Lizenz Inhaber. Er ist Leiter für Gesundheits-, Leistungs-, Trainings- und Entwicklungsmanagement bei Eintracht Braunschweig sowie Athletiktrainer der U21-Hockey-Nationalmannschaft.