Die Behandlung von Tendinopathien und anderen Erkrankungen bzw. Verletzungen des Bewegungsapparats mithilfe individueller Maßnahmen (z. B. mit einem bestimmten Arzneimittel oder Gerät) ist kosteneffizient und bei Nicht-Sportlern gerechtfertigt. Bei Sportlern (insbesondere Profisportlern) ist eine solche Behandlung jedoch aus verschiedenen Gründen oftmals nicht gerechtfertigt. Zum einen können Kombinationstherapien verschiedene molekulare und zelluläre Wirkmechanismen aufweisen und dadurch den Heilungsprozess begünstigen, was eine schnellere Wiederaufnahme des Sports ermöglichen und die Prävention eines Rezidivs der Erkrankung oder Verletzung verbessern kann. Ein weiterer Grund besteht darin, dass einzelne Patienten möglicherweise auf bestimmte Behandlungen nicht ansprechen, auf andere hingegen schon. Eine konsekutive Anwendung dieser Behandlungen könnte daher zu einem längeren Heilungsprozess und verzögerter Wiederaufnahme des Sports führen. Wir berichten hier von der erfolgreichen Behandlung zweier Sportler mit einer neuartigen Kombination aus radialer extrakorporaler Stoßwellentherapie und neuroreflektorischer hyperbarer CO2-Kryotherapie.
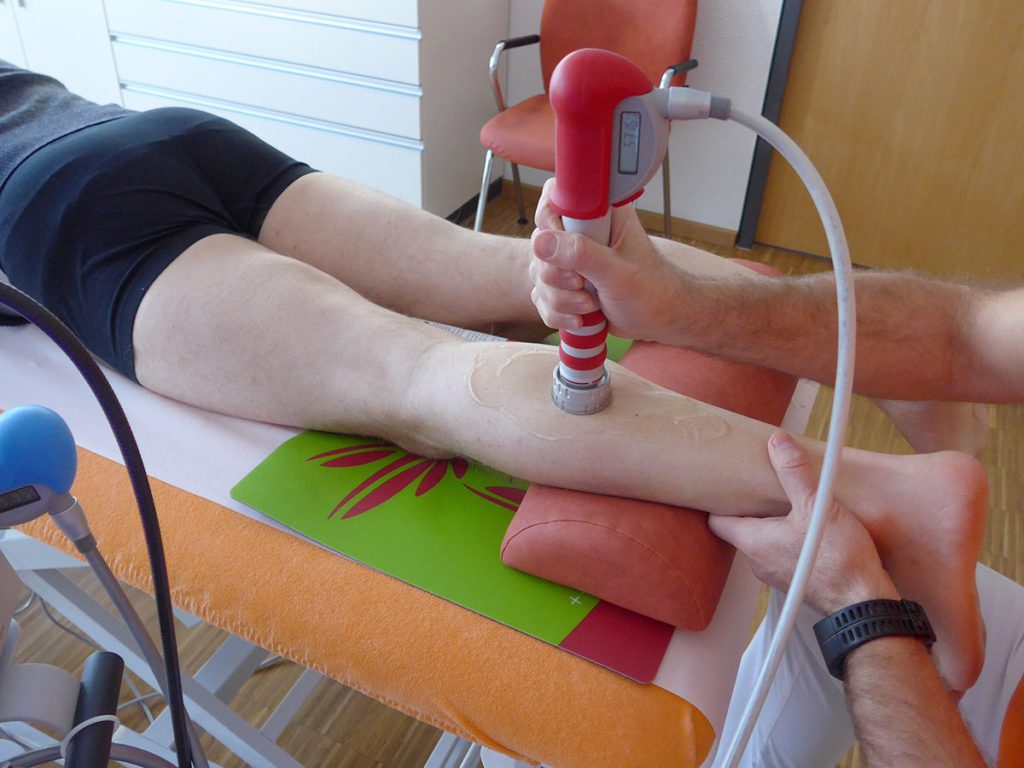
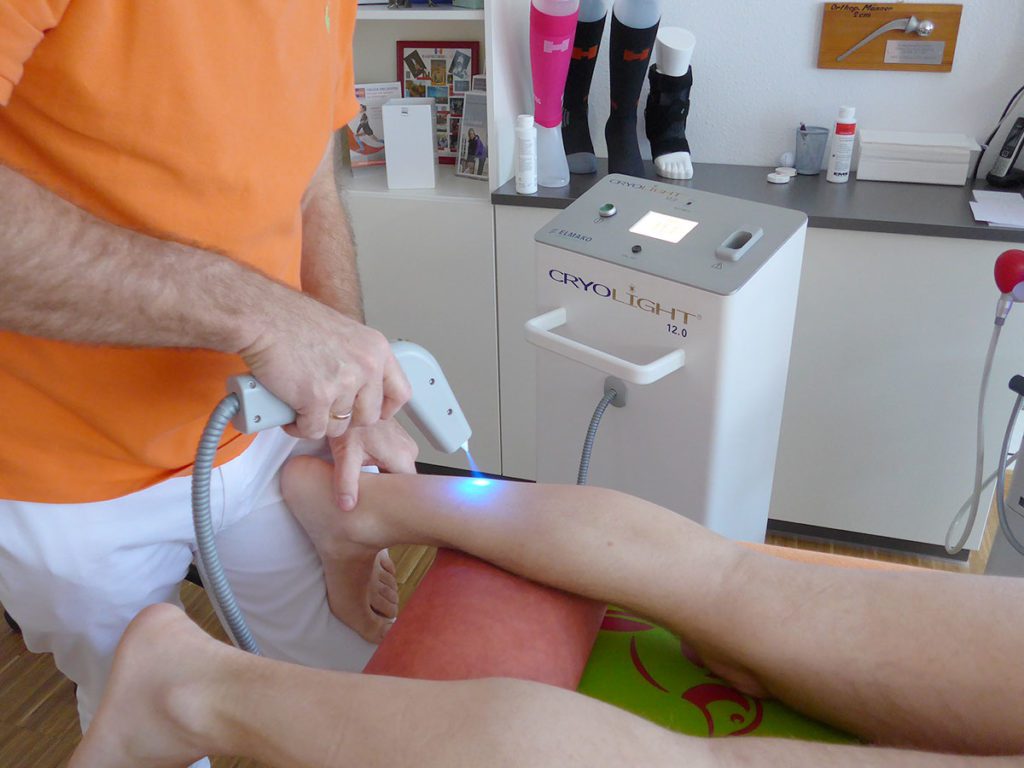
Die radiale extrakorporale Stoßwellentherapie (rESWT) wurde mit einem Swiss DolorClast-Gerät und EvoBlue bzw. Power+ Handstück (Electro Medical Systems S.A., Nyon, Schweiz) und die neuroreflektorische hyperbare CO2-Kryotherapie (NHCK) mit einem Cryolight-Gerät (ELMAKO, Iffezheim, Deutschland) durchgeführt.
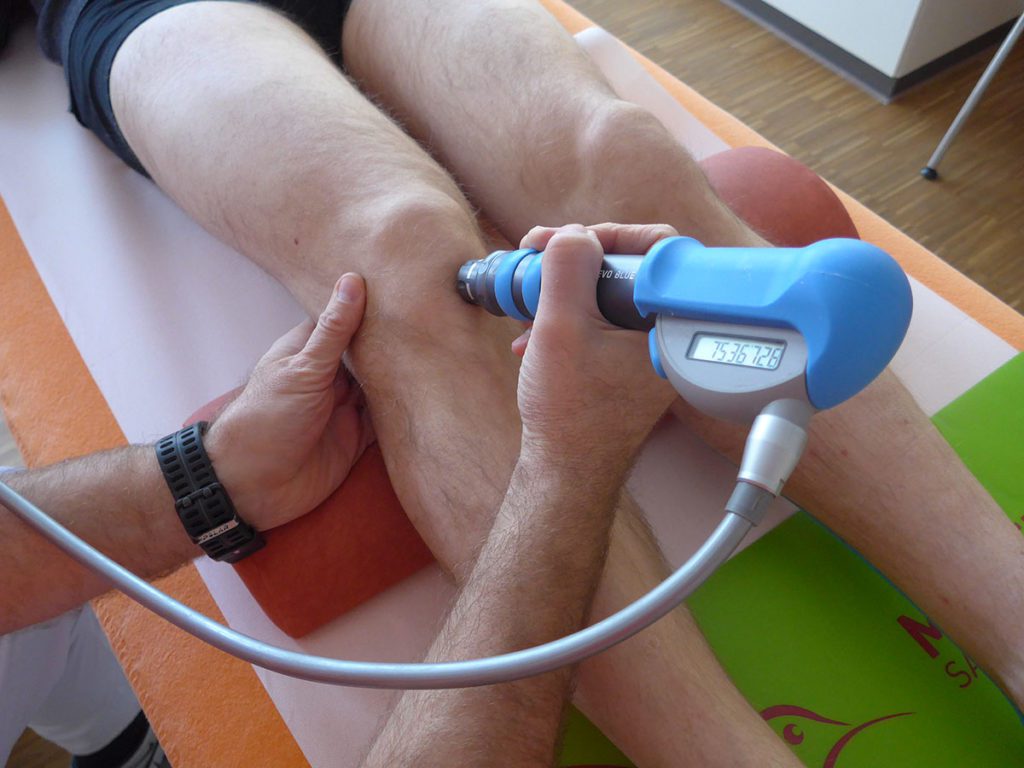
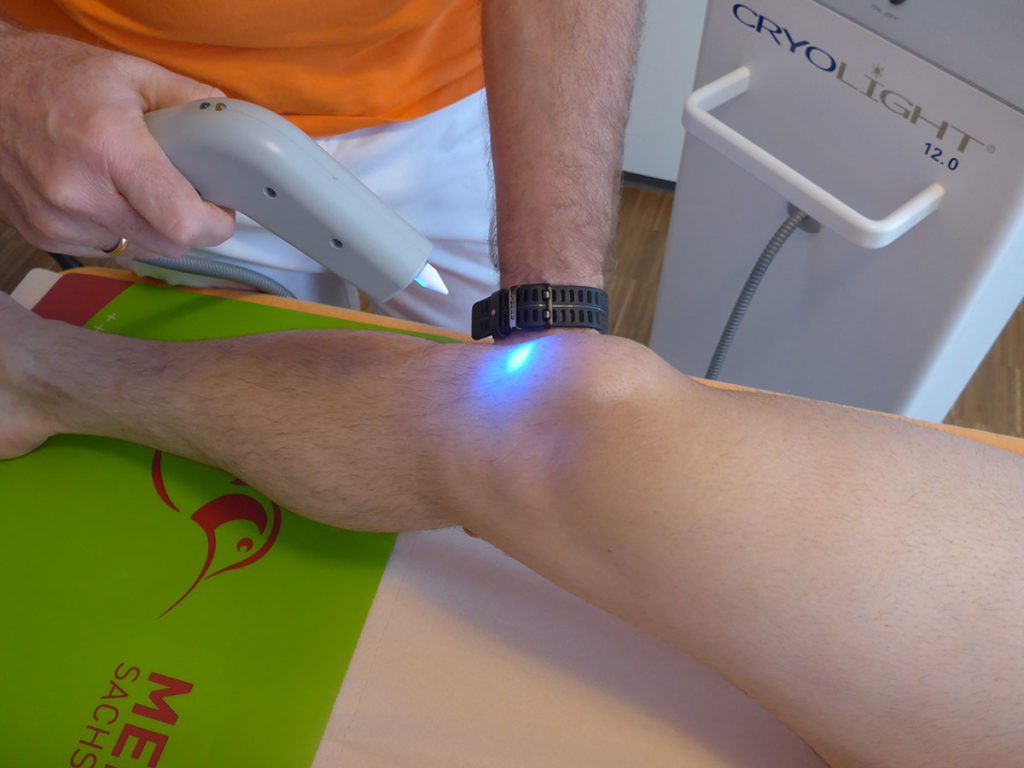
Fall 1: 18-Jähriger deutscher Handballspieler aus der Jugendbundesliga,
seit fünf Jahren im Leistungssport
Anamnese Seit 1,5 Jahren rezidivierende Bewegungs- und Belastungsschmerzen unter der Patella beidseits bei erhöhter Belastung der Beine (gesteigerte Intensität beim Sport und Handballtraining); Schmerz-Score auf der visuellen Analogskala (VAS) von 0 (keine Schmerzen) bis 10 (maximale Schmerzen): 6–7. Abnahme der Schmerzen in Ruhephasen; vorübergehende Schmerzreduktion nach Physiotherapie; Fortsetzung des aktiven Handballtrainings (inkl. Spiele) mit Tapeverband trotz Schmerzen. Drei Wochen vor dem ersten Termin bei Dr. René Toussaint (RT) Zunahme der Schmerzen bereits beim normalen Gehen und Treppensteigen (aufwärts und abwärts); schnelles Gehen und Springen sehr schmerzhaft; kein signifikanter Unterschied zwischen den Seiten.
Klinische Befunde (zum Zeitpunkt des ersten Termins bei RT) Gestörtes Gangbild rechts; Einbeinzehenstand möglich, aber rechts unsicher. Lokal: deutlicher Druckschmerz und geringes Ödem am unteren Patellapol (rechts > links); reduzierte Mobilität der Patella; Schmerzen bei isometrischer Kniestreckung beidseitig; kein Erguss im Kniegelenk; keine Bandinstabilität; Meniskuszeichen negativ; Flexion / Extension 140/0/0 auf beiden Seiten; Bewegungsschmerzen; festes Endgefühl bei Flexion beidseitig. Deutliche muskuläre Dysbalancen mit Verkürzung der vorderen und hinteren Muskelketten beider Beine; beidseitiges muskuläres Kräfteungleichgewicht der Beuger und Strecker des Knies zu Ungunsten der Strecker.
Bildgebung (bereits vor Termin bei RT durchgeführt) Röntgen, Ultraschall, MRT.
Diagnose Patellaspitzensyndrom beidseitig („Jumper´s knee“).
Therapie Insgesamt sechs Therapiesitzungen (Behandlungen); erste Serie aus drei Behandlungen im Abstand von jeweils drei bis vier Tagen, anschließend therapiefreies Intervall von drei Wochen, gefolgt von einer weiteren Serie aus drei Behandlungen im Abstand von drei bis vier Tagen. rESWT: 5000 radiale extrakorporale Stoßwellen (rESWs) pro Behandlung und Seite; rESWs erzeugt mit 15-mm-Applikator (EvoBlue Handstück) mit Intensität 2 Bar bei 15Hz; Kombinationsbehandlung von rESWT und NHCK auf beiden Seiten an Patellaspitze und Patellarsehne; zusätzlich NHCK in Kombination mit Dehnung des M. quadriceps femoris auf beiden Seiten.
Unterstützende Therapie Unregelmäßig sportphysiotherapeutische Behandlung; Tragen sensomotorischer Einlagen im Alltag.
Ergänzende Eigenmaßnahmen des Sportlers Exzentrisches Training; Muskeltraining (Kräftigung, Dehnung); optional: lokale Eisanwendung; Salbenverbände nachts.
Zeitlicher Verlauf Signifikante Schmerzlinderung beidseits (VAS 2) nach der ersten Behandlungsserie, aber keine sportliche Karenz oder Modifikation der sportlichen Belastung; Zunahme des Belastungsschmerzes nach drei Wochen aufgrund der hohen sportlichen Belastung (Handball) auf VAS 4–5, daraufhin Entscheidung für weitere Serie aus drei Behandlungen; im weiteren Verlauf deutlich verringerte Schmerzen unter Belastung (rechtes Knie: VAS 0–1; linkes Knie VAS: 1–2) nach der zweiten Behandlungsserie; Fortsetzung der sportlichen Aktivität; letzte Kontrolluntersuchung sechs Wochen nach Abschluss der zweiten Behandlungsserie mit vollständiger Wiederherstellung der Sportfähigkeit und Beschwerdefreiheit; insbesondere keine Belastungsschmerzen beim Sport.
Fall 2: 55-jähriger männlicher Marathonläufer (Freizeitsportler in Laufgruppe)
Anamnese Zehn Tage vor dem ersten Termin bei RT Belastungsschmerzen in der linken Wade nach längerem Lauf (ca. 15 km); drei Tage später Zunahme der Schmerzen aufgrund fortgesetzten Lauftrainings; anschließend Ruheschmerz auch ohne Gehbelastung und zunehmende Dehnungsschmerzen in der linken Wade im Alltag; Ausbreitung der Schmerzsymptomatik auf die gesamte Wade; keine Missempfindungen oder subjektive Muskelschwäche im Bein; Zunahme der Schmerzen in der linken Wade, aber auch im linken Oberschenkel bei normalem Gehen sowie Treppensteigen (aufwärts und abwärts); zusätzlich Schwellung des linken Unterschenkels und Sprunggelenks nach Tagesbelastung.
Klinische Befunde Gangbildstörung mit Entlastungshinken links; Einbeinzehenstand links schmerzhaft reduziert und unsicher; Fersen-Zehenstand/ -gang umsetzbar, aber mit Schmerzen im linken Unterschenkel dorsal. Lokal Wade links: deutlicher Druckschmerz im mittleren und distalen Drittel mediolateral tief sowie im lateralen Anteil des M. gastrocnemius; dort strangförmige Struktur tastbar, keine Lücke, kein Hämatom, Wadenumfang nicht vergrößert. Funktion der angrenzenden Gelenke regelrecht, außer Schmerzen bei forcierter maximaler Dorsalextension des linken Fußes; muskuläre Dysbalance mit deutlicher Verkürzung der hinteren Muskelkette
sowohl im Ober- als auch im Unterschenkel (links > rechts); keine Beeinträchtigung von Durchblutung und Sensibilität; keine motorische Schwäche. Schmerzbedingte Beeinträchtigung der Muskelkraft bei Plantarflexion des linken Fußes (Kraftgrad 5- nach Janda); keine Schmerzen bei isometrischer Prüfung; kein klinischer Befund einer Achillessehnenpathologie.
Bildgebung Ausschluss von Thrombosen und strukturellen Schäden (Muskelfaserriss) mittels Ultraschall und MRT.
Diagnose Muskelzerrung M. triceps surae links; positive myofasziale Triggerpunkte lateraler M. gastrocnemius links und M. soleus links.
Therapie Insgesamt sechs Behandlungen im Abstand von drei bis vier Tagen; rESWT: 5000 rESWs pro Behandlung; rESWs erzeugt mit 15-mm (EvoBlue Handstück) und 36-mm (Power+ Handstück) Applikatoren mit Intensität 1,6–3,5 bar bei 15 Hz; Anwendung von rESWT am gesamten linken M. gastrocnemius; Kombinationsbehandlung rESWT und NHCK mit Dehnung des M. gastrocnemius links und M. soleus links; Kinesio-Taping der linken Wade.
Unterstützende Therapie Physiotherapeutische Behandlung, im Verlauf Gang- und Lauftraining mit dosierter, schmerzadaptierter Belastungsanpassung.
Ergänzende Eigenmaßnahmen des Sportlers Muskeltraining (Dehnen); Faszienrolle; Stützstrümpfe (Klasse 2).
Zeitlicher Verlauf Deutliche Schmerzreduktion nach der ersten und zweiten Behandlung (VAS 2); kein Lauftraining, aber begleitend zur Therapie Veränderung der Sportbelastung (Radfahren, Schwimmen, Aquajogging); Kontrolluntersuchung 3 Wochen nach Therapieende: vollständige Wiederherstellung der Sportfähigkeit; keine Beschwerden, insbesondere im Alltag. Bei einem leichten Testlauf keine Belastungsschmerzen der linken Wade. Empfehlung: schrittweise Steigerung der Belastung. Keine Wiedervorstellung aufgrund dieser Verletzung.
Hintergrund
Die molekularen und zellulären Wirkmechanismen der ESWT in Bezug auf den Bewegungsapparat sind mittlerweile recht gut bekannt. Intensive Grundlagenforschung während der letzten 25 Jahre hat gezeigt, dass neurogene Entzündungen zur Pathologie von Tendinopathien beitragen [1], und es wird angenommen, dass extrakorporale Stoßwellen bei der Blockade neurogener Entzündungen eine wichtige Rolle spielen können [2]. Zudem kann die Anwendung von radialen extrakorporalen Stoßwellen an Sehnen bei Tendinopathien die Remodellierung der Sehnen stimulieren, indem entzündliche und katabole Prozesse gefördert werden, die mit der Entfernung geschädigter Matrixbestandteile verbunden sind [3]. Die Induktion der Proliferation von Fibroblasten [4] kann schließlich die Heilung einleiten. In der Fachliteratur wurde außerdem von verschiedenen Auswirkungen extrakorporaler Stoßwellen auf Muskeln berichtet, darunter eine selektive Beeinträchtigung von neuromuskulären Endplatten (verursacht durch eine Beeinträchtigung der Acetylcholinrezeptoren) [5], funktionelle Angiogenese / verbesserte Durchblutung [6] und verstärkte Proliferation und Differenzierung von Satellitenzellen [7]. Schlussendlich könnte die verbesserte Bewegung von Sehnen und Faszien, die am umliegenden Gewebe entlangleiten, durch Stimulation der Lubricin-Genexpression durch extrakorporale Stoßwellen [8] signifikant zur Lösung myofaszialer Triggerpunkte durch die ESWT beitragen.
Über die molekularen und zellulären Wirkmechanismen der neuroreflektorischen hyperbaren CO2-Kryotherapie (NHCK) in Bezug auf den Bewegungsapparat ist dagegen viel weniger
bekannt. Ein möglicher Grund dafür besteht darin, dass diese Therapie evtl. nur als schnellere (aber teurere) Möglichkeit zur Kühlung von Gewebe betrachtet wurde, was man (nur halt langsamer, aber billiger) letztlich auch mit Eisbeuteln oder Kühlakkus erreichen kann. Die aktuelle Forschung hat jedoch gezeigt, dass NHCK primär und hauptsächlich am und über das Nervensystem wirkt.
- Mourot et al. (2007) [9] setzten jeweils eine Hand gesunder Personen NHCK aus und beobachteten eine rasche Veränderung der Hauttemperatur (von 32,5 °C ± 0,5 °C auf 7,3 °C ± 0,8 °C innerhalb von 90 s) auf der behandelten Seite, zusammen mit einer statistisch signifikanten Absenkung der Hauttemperatur auch auf der kontralateralen Seite (auf 30,5 °C ± 0,6 °C). Als die Autoren dasselbe mit einem Eisbeutel durchführten, veränderte sich die Hauttemperatur auf der behandelten Seite innerhalb von 15 Minuten von 32,5 °C ± 0,6 °C auf 13,9 °C ± 0,7 °C, ohne signifikante Veränderung an der unbehandelten Seite. Dieses Phänomen lässt sich nur durch eine Reaktion des peripheren und zentralen Nervensystems erklären. Mourot et al. (2007) [9] schlossen aus diesen Ergebnissen, dass NHCK eine systemische Reaktion in Form einer Vasokonstriktion der Haut verursacht, wobei die vaskulären Reaktionen, die durch den Eisbeutel ausgelöst wurden, begrenzt zu sein schienen, mit einer Lokalisation im gekühlten Bereich.
- Demoulin et al. (2012) [10] reproduzierten die Ergebnisse von Mourot et al. (2007) [9], dass NHCK zu einer schnelleren und umfassenderen Senkung der Hauttemperatur führen kann als die Anwendung eines Kühlakkus.
- Kürzlich teilten Kang et al. (2018) [11] eine Gruppe von n=30 Patienten, die einer Rotatorenmanschettenrekonstruktion der Schulter unterzogen worden waren, in drei Gruppen (jeweils n=10) ein und behandelten sie wie folgt: Gruppe 1: kontinuierliche passive Bewegung (continuous passive motion, CPM) und Eisbehandlung; Gruppe 2: CPM und NHCK; sowie Gruppe 3: CPM und Reizstromtherapie. Jede Therapie wurde über zwei Wochen an sechs Tagen angewandt. Vor und nach den Interventionen wurden die Parameter Schmerzen, Muskeltonus im Schulterbereich und CRP-Spiegel (C-reaktives Protein) getestet. Nur die Patienten in Gruppe 2 wiesen eine statistisch signifikante Senkung des CRP-Spiegels auf (von 0,47 ± 0,03 mg / dl vor den Interventionen auf 0,28 ± 0,06 mg /dl nach den Interventionen). Unterschiede des Muskeltonus im Schulterbereich zeigten sich nur im M. supraspinatus, wobei Gruppe 2 die größte Veränderung aufwies. Kang et al. (2018) [11] schlossen aus diesen Ergebnissen, dass NHCK bei der Anwendung an Patienten nach einer Rotatorenmanschettenrekonstruktion dazu beitragen kann, die Entzündung einzudämmen, Schmerzen zu lindern und die Muskelspannung zu senken.
Insgesamt verdeutlichen diese Daten, dass NHCK nicht mit einer Therapie mit Eisbeuteln / Kühlakkus zu verwechseln ist und die Auswirkungen der NHCK nicht auf den lokalen Bereich der Behandlung beschränkt sind. Insbesondere die Ergebnisse von Kang et al. (2018) [11] in Bezug auf signifikante antiinflammatorische Effekte der NHCK in der postoperativen Therapie nach chirurgischem Eingriff an der Rotatorenmanschette deuten darauf hin, dass das tatsächliche Potenzial dieser Therapie bislang völlig unterschätzt wurde.
Fazit
Die hier berichteten Fallbeispiele verdeutlichen, dass die Kombination aus rESWT und NHCK bei der Behandlung schmerzhafter Störungen des Bewegungsapparats von Sportlern aufgrund von falscher Belastung und Überbeanspruchung sicher und wirksam ist. Um das volle Potenzial dieser neuen Kombinationstherapie zu zeigen und die NHCK klar von anderen Therapien zur Kühlung der Haut und des darunterliegenden Gewebes (einschließlich Eisbeutel, Kühlakkus, Kaltluft-Therapiegeräten, etc.) abzugrenzen, sind klinische Studien erforderlich, die sich bereits in konketer Vorbereitung befinden.
Erklärung zu Interessenskonflikten: RT war als bezahlter Berater für die Axxana GmbH (Köln, Deutschland), das Vertriebsunternehmen des Cryolight-Geräts, tätig. Die Forschung von CS an der LMU München wird von Electro Medical Systems S.A. (Nyon, Schweiz), dem Hersteller des Swiss DolorClast-Geräts, durch einen unrestricted grant (keine spezifischen Vorgaben zu Forschungsthema, -methoden, gewünschten Ergebnissen etc.) gefördert. Darüber hinaus hat CS an der LMU München für Forschungszwecke ein Swiss DolorClast-Gerät als kostenlose Leihgabe von der Firma Electro Medical Systems GmbH (München, Deutschland) und ein Cryolight-Gerät als kostenlose Leihgabe von der Firma Axxana GmbH überlassen bekommen (Wartung und Instandhaltung werden von der LMU München finanziert). CS war bis Ende 2017 als bezahlter Berater für Electro Medical Systems (Nyon, Schweiz) tätig. Es werden keine weiteren Interessenskonflikte im Zusammenhang mit den in diesem Artikel präsentierten Inhalten angegeben.
Autoren
ist Inhaber des Lehrstuhls II der Anatomischen Anstalt der Ludwig-Maximilians Universität München und wissenschaftlicher Beirat der sportärztezeitung.
leitet die Praxis für Orthopädie und Sportmedizin am Brühl in Leipzig, ist Teamarzt des Handball Bundesligisten SC DHfK Leipzig und wiss. Beirat der sportärztezeitung.