Sport nach Covid-19
Die aktuelle Coronavirus-Pandemie stellt die Welt derzeit auf eine harte Probe. Nicht nur die Gesundheitssysteme, sondern alle Bereiche des öffentlichen Lebens werden vor große Herausforderungen gestellt. Auch im Hinblick auf die Wiederherstellung der Leistungsfähigkeit, sind unsere Mediziner und Sportwissenschaftler nun gefragt, um den „RETURN TO WORK & SPORTS“ nach einer Covid-19 Infektion systematisch zu gestalten.
In Deutschland sind es derzeit circa 1,6 Millionen genesene Covid-19-Patienten – die Zahl ist stetig steigend. Bald sind es über 2 Millionen Menschen, die nach überstandener Krankheit wieder zur gewohnten Leistungsfähigkeit zurückkehren möchten.
Neuere Studien deuten jedoch leider darauf hin, dass nach einer COVID-19-Infektion eine Vielzahl an Komplikationen und Langzeitschäden auftreten können. Viele Patienten, die sich nach einer akuten Erkrankung erholten, weisen einige anhaltende Symptome auf. Gesundheitsbehörden versuchen immer noch, die Häufigkeit solcher Langzeiteffekte bei COVID-19-Patienten abzuschätzen. Einige der am häufigsten berichteten Symptome sind:
- Schmerzen in der Brust
- Husten
- Schmerzen in den Gelenken
- Wiederkehrendes Fieber
- Muskelschmerzen
- Müdigkeit
- Depressionen und Angstzustände
Unter den vielen gesundheitlichen Komplikationen, die mit COVID-19 einhergehen, ist die Entzündung der Herzmuskulatur, auch Myokarditis genannt, die prominenteste. Außerdem sind Durchfall, Übelkeit und Kurzatmigkeit die wichtigsten Auswirkungen, die eine Belastungssteigerung behindern.
Aufgrund der häufig auftretenden Folgeproblematiken am Herzen ist die kardiologische Untersuchung von größter Bedeutung für den Schutz der Betroffenen. Einer der wichtigsten Tests bei der medizinischen Beurteilung von Sportlerinnen und Sportlern ist ein Langzeit-EKG zum Ausschluss von Herzrhythmusstörungen und jeglicher subklinischer Myokarderkrankung. Andere Untersuchungen, die bei längeren Krankheitsverläufen dringend empfohlen werden, sind: das transthorakale Echokardiogramm, die Spiro-Ergometrie und bei schweren Verläufen bzw. fehlenden Vorbefunden das Cardio-MRT.
RETURN TO WORK & SPORTS Management
Um die kardiologischen und respiratorischen Risiken nach einer Covid-19 Infektion gering zu halten, empfehlen wir die Wiederaufnahme des Trainings nach den vorliegenden Richtlinien systematisch und unter medizinischer / sportwissenschaftlicher Aufsicht wieder aufzunehmen. Wir orientieren uns dabei an den Richtlinien der Forschungsgruppe Elliott et. al, eine wissenschaftliche Gruppe, die sich mit ihrem Return-to-play Protokoll auf die Re-Integration von Athleten nach Covid-19 Erkrankungen fokussiert haben.

Diagnostik vor Beginn der Belastungssteigerung
Das RETURN TO WORK & SPORTS Management richtet sich in erster Linie an Erkrankte mit leichten und moderaten Krankheitsverläufen. Doch auch bei diesen vermeintlich milderen Verläufen gilt es das Risiko einer Schädigung des Herzmuskels (einer sogenannten Myokarditis) sehr ernst zu nehmen. In den Medien wurde schon über den Fall des Eishockeynationalspielers Yannik Möser berichtet. Mittlerweile gibt es weitere Fälle der Myokarditis als Spätfolge der Corona Infektion.
MYOKARDITIS
Myokarditis ist eine Entzündung des Herzmuskels, die nicht auf eine Ischämie zurückzuführen ist. Zu den offensichtlichsten Symptomen einer Myokarditis gehören:
- Kurzatmigkeit
- Gelenkschmerzen
- Schmerzen in der Brust
- Schwellungen in den Beinen/Füßen
- Müdigkeit
Die Diagnose einer Coronavirus-assoziierten Myokarditis ist ein wenig knifflig.Myokarditis nach Coronavirus-Infektion
Verschiedene Mechanismen erklären die durch eine Coronavirus-Infektion verursachte Myokardschädigung.
Pathophysiologie der Coronavirus-assoziierten Myokarditis
Die Myokarditis wird meist durch eine virale Infektion verursacht. Es wird daher vorgeschlagen, dass die Myokarditis bei COVID-19-Patienten auf eine direkte Infektion des Herzens (Myokard) durch das neuartige Coronavirus zurückzuführen ist. Eine Studie zeigt, dass SARS-CoV-2 den Herzmuskel angreift und Zelltod und Entzündungen verursachen kann.
Anamnese des Patienten
Der erste Schritt bei der Diagnose einer Myokarditis ist die Analyse der vollständigen Anamnese der Symptome. Obwohl die Symptome von Person zu Person variieren, werden häufig Schmerzen in der Brust und Engegefühl bei Anstrengung berichtet. Eine verminderte Belastungstoleranz und wiederkehrende Brustschmerzen sind zwei wichtige Symptome. Schwere Fälle zeigen Anzeichen einer offensichtlichen Herzschädigung (Herzinsuffizienz oder kardiogener Schock).
Elektrokardiogramm (EKG)
Ein Elektrokardiogramm wird sehr häufig eingesetzt, um Veränderungen am Herzen zu beobachten. Es ist dank der neuen mobilen EKG-Geräte ein leicht durchzuführendes Verfahren.
Ein Elektrokardiogramm gibt den Ärzten eine Vorstellung von der PQRST-Kurve des Herzens. Dieses Untersuchungsverfahren hilft den Kardiologen, kardinale Anzeichen einer Myokarditis zu erkennen, zu denen gehören:
- Vermehrte Dicke der Herzwände
- Ausdehnung der Herzkammern
- Perikarderguß
ST-Hebungen und PR-Senkungen werden in einigen Fällen von Myokarditis aufgrund von COVID gesehen, aber dieser Test ist nicht sehr empfindlich bei der Erkennung der Krankheit.
Bildgebung
Eine erfolgreiche Screening-Methode für Myokarditis ist das Cardio-MRT. Dieses Verfahren wird von der Task-Force des Deutschen Eishockey Bundes und der DEL bei fehlender Diagnosesicherheit empfohlen.
Folgende Diagnostikmaßnahmen werden dringend vor der Wiederaufnahme von intensiven körperlichen Belastungen empfohlen:
- Körperliche Untersuchung
- Auskultation Herz und Lunge
- grobe neurologische Untersuchung
- Apparative Diagnostik
- Ruhepuls (gerne auch Daten von Wearables zur Verlaufskontrolle)
- Blutdruck
- Messung Körpertemperatur
- Ruhe-EKG (idealerweise im Vergleich zu Vorbefunden vor COVID 19)
- ggf. Langzeit-EKG
- Lungenfunktion (VC/FEV1)
- Labor-Diagnostik
- Differenzialblutbild,
- hochsensitives (hs) CRP
- LDH
- hs Troponin,
- D-Dimere
- Leberwerte
- Harnstoff
- Kreatinin
Bei schwerer wiegenden Krankheitsverläufen, mit Krankenhausaufenthalt, empfehlen wir vorab weitere Maßnahmen:
Labor-Diagnostik (zusätzlich zu den o.g. Parametern)
- Ferritin
- Procalcitonin (PCT)
- IL-6
Apparative Diagnostik (zusätzlich zu den o.g. Parametern)
- Echokardiographie
- Spiro-Ergometrie (idealerweise im Vergleich zu Vorbefunden vor COVID 19)
- Bodyplethysmographie
- ggf. Cardio-MRT
STEP BY STEP
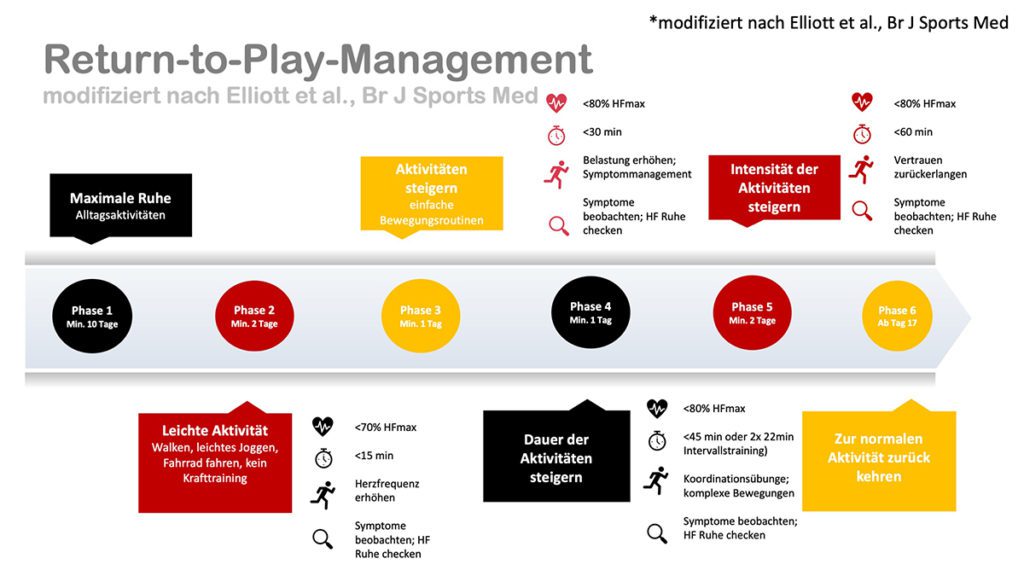
Das RETURN TO WORK & SPORTS Management ist ein systematisches Programm zur schrittweisen Wiederhinführung zur sportlichen Aktivität und Leistungsfähigkeit nach einer Covid-19 Erkrankung. Vor Einstieg in den schrittweisen Aufbau der Leistungsfähigkeit sollte der Patient/-in:
- mindestens 10 Tage vollständig geruht haben
- mindestens 7 Tage symptomfrei sein
- fähig sein, Alltagsaktivitäten ohne Ermüdungserscheinungen oder Kurzatmigkeit ausführen zu können
- keine Medikamente zur Behandlung der Erkrankung mehr zuführen
Der Weg zurück zur Aktivität
Achtung: Sollten dabei Symptome wiederkehren oder Erschöpfungserscheinungen festzustellen sein, sollte von einer weiteren Progression angesehen und wieder die Ruhephase aufgenommen werden!
Während der gesamten Zeit empfehlen wir die tägliche Dokumentation der Ruheherzfrequenz sowie das Beobachten der Symptome und des subjektiven Belastungsempfindens.
- Phase (direkt nach Symptombeginn bzw. nach positivem PCR-Test) = Ruhepause (mind. 10 Tage)
Wir empfehlen in dieser Phase auf jegliche Art von körperlicher Belastung zu verzichten. Gesundheitsfördernde Maßnahmen wie eine ausgewogene Ernährung, viel Schlaf und viel Trinken unterstützen den Genesungsprozess. Bei der U20 Eishockey WM in Kanada wurde von allen Spielern ein Symptomtagebuch geführt und jeden Tag wurde der Ruhepuls genommen, in Kanada zusätzlich noch die Temperatur gemessen und der Blutdruck. Etwas Mobilisierung war in Kanada möglich, etwas wie Yoga oder Ähnliches zur ganz leichten Aktivierung. Zudem wurde ein neuartiges 1-Kanal 24-Stunden-EKG von Nambaya genutzt. Mit einem Messsystem konnte getestet werden, wie das Herzkreislauf-System, die Atmung, die HRV und der Schlaf auf die Infektion und später dann die langsame Aufbelastung reagieren– denn zu den Symptomen gehört auch, dass ein erhöhter Ruhepuls und eine schnellere Atmung festzustellen sind. Die HRV und die Schlafqualität waren erwartungsgemäß niedrig. Wichtig war die Möglichkeit mittels Telemedizin schnellstmöglich Zweitmeinungen einzuholen. - Phase (nach 7 Symptomfreien Tagen) = leichte Aktivität (mind. 2 Tage)
Alltagsaktivitäten wie spazieren gehen, Rad fahren oder leichtes Joggen, können wieder aufgenommen werden. Achten Sie dabei auf eine moderate Herzfrequenz und eine kurze Belastungszeit von ca. 15 Minuten. Bei der U20 wurden hier 15 Minuten auf einem Spinning Rad zugrunde gelegt, um zu sehen, wie der Körper auf eine Belastung reagiert. Die Belastung wurde gesteigert bis zu höchstens 70 Prozent der maximalen Herzfrequenz. Um einen guten Vergleich zu haben, sind hier Vorwerte nötig, die uns aus dem Training aber von allen vorliegen. Bei jedem Spieler wurde hier auf den Herzschlag genau gemessen und die Werte festgelegt. Zusätzlich wurde die Ein-Minuten-Regeneration des Pulses beobachtet, denn je fitter und gesünder jemand ist, desto schneller beruhigt sich auch der Puls. All wurde dann auch nach einer subjektiven Einschätzung des Sportlers verbunden, für die es die sogenannte Borg-Skala als Referenz gibt. Am Ende wird bewertet, ob die 70 Prozent maximale Herzfrequenz tatsächlich auch einer 70-prozentigen Belastung entsprechen. Diese Phase dauerte zwei Tage. Wen es funktioniert, kommt der Athlet in die nächste Phase, wenn nicht, bleibt er dort bzw. wird unter Umständen auch zurückgestuft. - Phase = Aktivitäten steigern (mind. 4 Tage)
Einfache Bewegungsroutinen, die den Körper stabilisieren und mobilisieren oder leichte Trainingseinheiten, in der bereits vor der Erkrankung ausgeführten sportlichen Aktivität, können integriert werden. Dabei sollte zunächst die Dauer (von 30 bis maximal 60 Minuten) und erst im Anschluss die Intensität (maximal 80% HFmax) der Aktivität gesteigert werden. Bei der WM sind wir vom internationalen Protokoll abgewichen und haben die Athleten 2x 22min einer Intervallbelastung bis 80%HFmax ausgesetzt, da eine 45 minütige gleichförmige Belastung nicht der sportartspezifischen Belastung entspricht. Im Anschluss an die Belastung wurde jeweils der 1min und 2min Regenerationspuls (HRR) bestimmt. - Phase = Rückkehr zur normalen Aktivität
Frühestens ab dem 17 Tag ist der Körper ausreichend erholt, um zur vollen körperlichen Belastung zurückzukehren.
Die Quintessenz
Alles in allem ist eine umfassende medizinische Untersuchung in Verbindung mit einer stufenweisen Aufbelastung ist der beste Weg, um die Rückkehr zur Aktivität nach COVID-19 zu planen. Das Virus ist zweifellos hoch ansteckend und jeder kann unwissentlich zum Überträger werden. Daher ist eine gründliche und regelmäßige medizinische Untersuchung ein Muss für jeden Sportler. Idealerweise gibt es zu allen wichtigen Biomarkern und Parametern Vorbefunde aus Zeiten von bester Gesundheit.
Die wichtigsten Empfehlungen zusammengefasst:
- Absolute Ruhe Auch asymptomatisch infizierte Patienten sollten mindestens 10 Tage auf körperliche Belastungen verzichten.
- Symptomfreiheit erforderlich Zum Einstieg ins Training, sollte der Patient seit mindestens 7 Tagen absolut symptomfrei sein.
- Langsame Steigerung Das Aktivitätspensum sollte langsam gesteigert werden. Zunächst die Häufigkeit, dann die Dauer und zuletzt die Intensität der Trainingseinheiten.
- Bei schweren Verläufen mehr Diagnostik vorab Bei schweren Krankheitsverläufen sollten weitere medizinische Untersuchungen (vor allem die kardiologischen Tests) vor Eintritt ins Training durchgeführt werden.

Veröffentlicht 03.02.2021
Autoren
ist Sportmediziners mit den Arbeitsschwerpunkten Förderung und Steigerung der individuellen Leistungsfähigkeit. Seit Ende 2018 ist er der Präsidenten der neu gegründeten „ International Association of Performance Medicine“. Er schreibt regelmäßig Beiträge für Fachmagazine und lehrt an verschiedenen Institutionen zu den Themen Sportmedizin, manuelle Therapie und Functional Training im In- und Ausland. Zudem betreut der als Mannschaftsarzt den Deutschen Eishockey Bund.