Konservative Maßnahmen bei Arthrose sind in der Coronapandemie verstärkt in den Fokus gerückt. Die EKIT Leitlinie gibt Auskunft zur OP Indikation, insbesondere aber auch zu einer angemessenen konservativen Therapie. Mit diesen medikamentösen, physikalischen und physiotherapeutischen Maßnahmen der konservativen Therapie können die Beschwerden deutlich verbessert werden. Damit ein möglichst großer Therapieeffekt erreicht wird, ist eine individuelle Abstimmung und Kombination der Maßnahmen notwendig.
Die aktive Mitarbeit der betroffenen Patienten ist erforderlich, da muskuläre Insuffizienzen der betroffenen Gelenke, der Bewegungsmangel und die falsch verstandene Schonung der Gelenke einen relevanten Anteil an den Beschwerden haben.
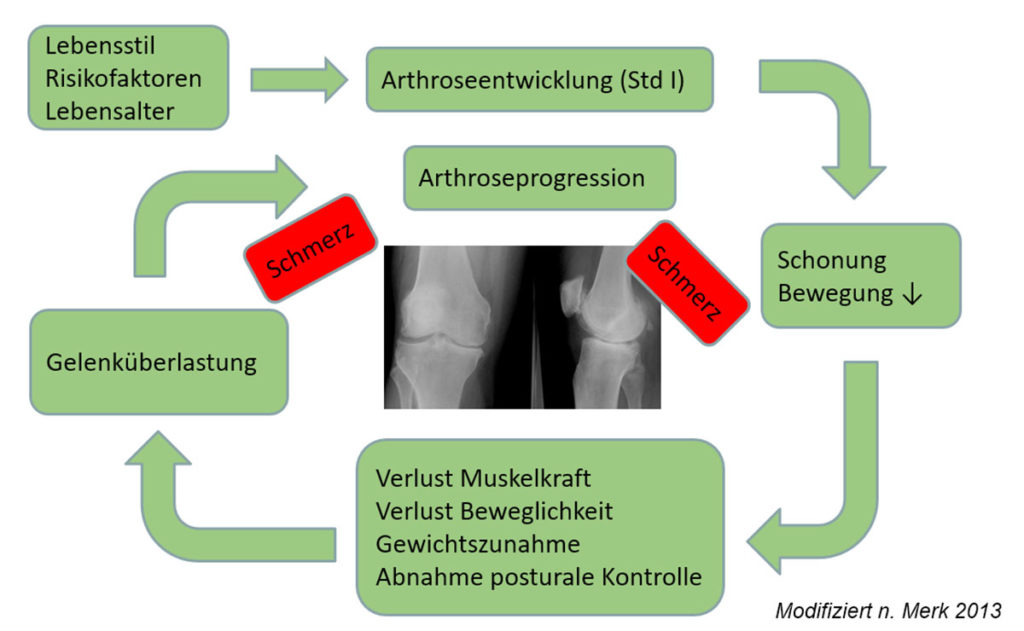
Primer Arthrose – die individuelle Erkrankung
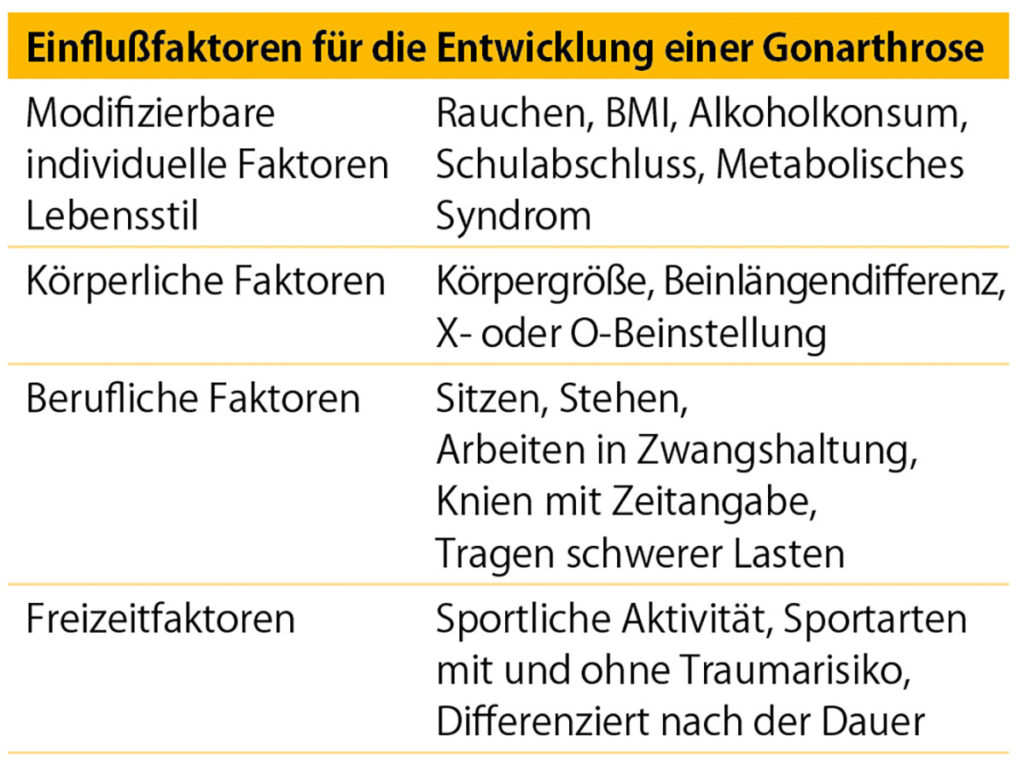
Die Arthrose ist eine multifaktorielle Erkrankung, an deren Ende der Knorpelverlust im Gelenk steht. Patienten leiden unter Gelenkschmerzen, Bewegungseinschränkungen und dem Verlust an Lebensqualität. Die traditionelle Sicht, den Knorpelschaden als Arthrose aufzufassen, greift zu kurz und übersieht dabei wichtige Einflussfaktoren der Erkrankung und deren Therapierbarkeit. Bei den meisten Patienten liegt eine langsam fortschreitende Erkrankung vor, von der 10 % der Männer und 18 % der Frauen über 60 Jahre betroffen sind. Die allermeisten Arthrosepatienten bilden glücklicherweise nur eine mäßige Arthrose aus. Sofern die individuellen Risikofaktoren erkannt und durch Lebensstiländerungen aktiv beeinflusst werden, ist ein stabiles Arthrosestadium ohne Progression erreichbar [1]. Die Arthrose weist einen Altersbezug auf und zeigt eine steigende Inzidenz mit zunehmendem Lebensalter. In den westlichen Gesellschaften zeigt sich jedoch ein stärkerer Anstieg der Erkrankungsinzidenz, als dieser aufgrund der Zunahme der Lebenserwartung zu erwarten ist [2].
Funktionsfähigkeit von Gelenken
Das gesunde Gelenk kann sowohl relevante Stoßbelastungen, wie einen Sprung aus 2 Metern Höhe, als auch eine Dauerbelastung durch repetitives Laufen z. B. über 10 km verkraften [4]. Im Arthrosegelenk ist dieser Funktionsumfang eingeschränkt. Neben dem Arthrosegrad im Gelenk werden die Einschränkungen von den individuellen Risikofaktoren bestimmt (Tab. 1). Unter funktionellen und direkt zu beeinflussenden Gesichtspunkten spielen die muskuläre Kraft, die Koordination und Beweglichkeit sowie das Körpergewicht eine relevante Rolle. Ein wichtiger Aspekt zum Erhalt der Gelenkfunktion ist die Nutzung des Gelenkes.
Etablierte Therapiepyramide bei Arthrose
Die Therapie der Arthrose wird dem Erkrankungsstadium entsprechend intensiviert. Die allermeisten Patienten weisen glücklicherweise nur eine milde Arthrose auf. Diese Patienten können mit Basismaßnahmen wie der Information über ihre Erkrankung und Hinweise zur Gelenkschule gut versorgt werden. Hinweise zu den angemessenen Maßnahmen gibt die EKIT Leitlinie, die für den Verschleiß des Kniegelenkes bereits publiziert ist [5] und deren Erstellung für das Hüftgelenk nun auch abgeschlossen ist. Bei stärker ausgeprägten Arthrosen werden zunehmend konservative Maßnahmen kombiniert. Hierbei kommen physikalische Maßnahmen wie Kälte- oder auch Wärmetherapie, Physiotherapie und medikamentöse Therapie zum Einsatz.
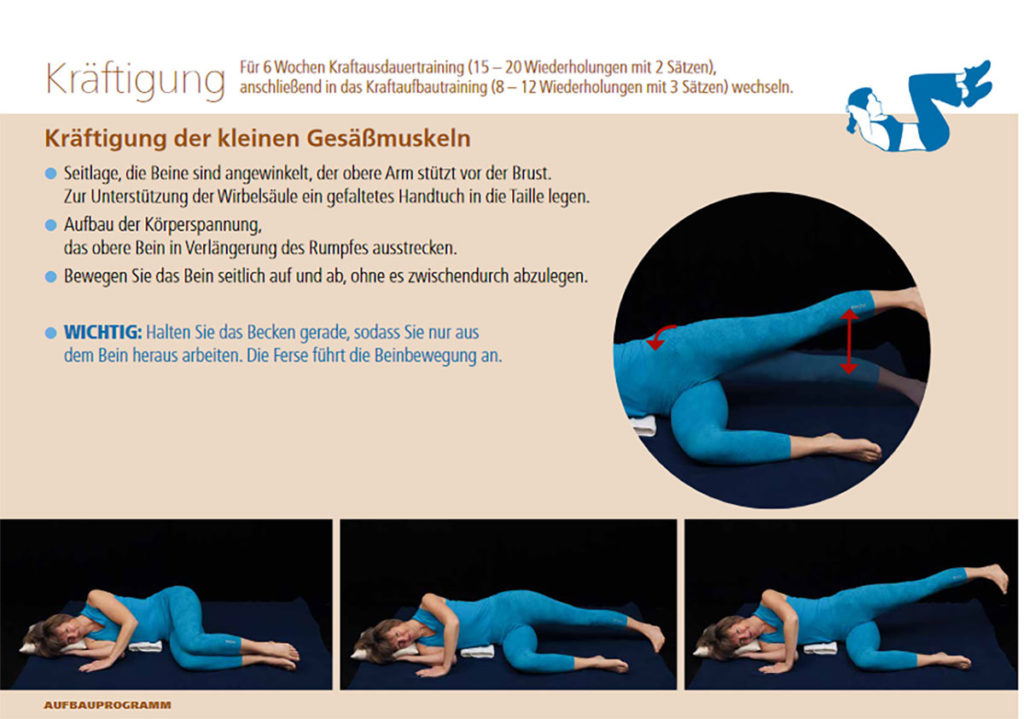
Für den Therapieerfolg ist es entscheidend, auf das betroffene Gelenk und die individuellen Risikofaktoren des Patienten einzugehen: Der symptomatische Patient mit aktivierter Arthrose hat eine Ergussbildung im Gelenk, Schwellung der periartikulären Weichteile und Schmerzen. Die Funktionsfähigkeit des Gelenkes ist überschritten. Daher bietet sich eine Entlastung an Unterarmgehstützen unbedingt an. Kombiniert mit einer systemischen und lokalen antiphlogistischen Therapie klingen der Erguss und der periartikuläre Reizzustand in der Regel rasch ab. Als nächster Schritt folgt die krankengymnastische Behandlung mit Mobilisierung ohne Belastung, der Etablierung der normalen Bewegungsabläufe und einer Muskelaktivierung. Häufig fallen hierbei deutliche muskuläre Insuffizienzen und Muskelverkürzungen auf. Die weitere krankengymnastische Behandlung fokussiert auf eine Muskelkräftigung und verbesserte Bewegungsmuster. Die Bedeutung der Muskulatur für die Gelenkfunktion wird aus klassischen biomechanischen Untersuchung deutlich: Bei Patienten mit betäubtem Quadriceps tritt eine 5-fach erhöhte Stoßbelastung im Knie beim Gehen im Vergleich zu Patienten mit normaler Muskelaktivität auf [6]. Das Arthroseknie mit eingeschränkter Muskelfunktion bekommt also bei jedem normalen Schritt einen härteren Schlag ab, als das Gelenk eines kniegesunden Patienten. Häufig notwendige Bewegungsmuster und Insuffizienzen bei Hüftschmerzen sind [7]:
- Kräftigung der kleinen Gesäßmuskeln (Abb. 1)
- Kräftigung des großen Gesäßmuskels (Abb. 2)
- Mobilisierung und Kräftigung der Wadenmuskulatur (Abb. 3)
Die Verminderung der Stoßbelastung kann durch orthopädietechnische Maßnahmen, wie z. B. Pufferabsätze weiter reduziert werden. Sofern Achsabweichungen vorliegen, können diese mit Schuhzurichtungen wie einer Außenranderhöhung oder auch korrigierenden Or-thesen sinnvoll behandelt werden.
Bedauerlicherweise bekommen nur ca. 60 % der Patienten in Deutschland die angemessene Medikation und nur 40 % die krankengymnastische Behandlung [8].


Lebensstil und körperliche Aktivität
Häufig wird argumentiert, dass übergewichtige Patienten mit relevanten internistischen Begleiterkrankungen keine aktiven Therapien durchführen können. Das Gegenteil ist richtig: In einer vergleichenden Studie mit 126 Patienten wurden die Gruppen aerobes Training mit Krafttraining mit einer medikamentösen Therapie verglichen [9]. Bei der Patientengruppe mit aerobem Training wurden die Aktivitäten den medizinischen Einschränkungen angepasst. Als Studienergebnis hatten die Patienten mit der Trainingstherapie eine mittlere Verbesserung der Beschwerden um ein Drittel und 15 % mehr Gehstrecke, die Therapieeffekte waren signifikant besser als in der Kontrollgruppe.
Ein wichtiger Hinweis ist zudem die Verbesserung der metabolischen Situation von übergewichtigen Patienten. Neben der offensichtlichen Mehrbelastung der Gelenke durch ein erhöhtes Körpergewicht sind wichtige Aspekte der Adipositas mit ungünstiger Wirkung auf die Muskulatur und die Entzündungsaktivität gezeigt worden [10]. Der gestörte Fettstoffwechsel wird für eine chronische Inflammation im Organismus verantwortlich gemacht. Am Bewegungsapparat kann man als Folge der Inflammation eine Verschlechterung der Muskelfunktion zeigen, die als sarkopenische Fettleibigkeit bezeichnet wird. Zudem wird eine erhöhte Arthroseentwicklung bei chronischer Inflammation beobachtet.
Intraartikuläre Injektionen
Bei ausbleibender Symptomkontrolle können intraartikuläre Injektionen erwogen werden. Hier besteht grundsätzlich die Möglichkeit einer Injektion mit Kortison oder Hyaluronsäure. Die Auswahl des Medikamentes hängt wiederum vom Arthrosetyp und den vorherrschenden Beschwerden ab. So ist z. B. bei einem Kniegelenk mit schmerzhaftem Erguss aber keiner wesentlichen Bewegungseinschränkung eher eine Kortisoninjektion zu wählen. Bei einem steifen und funktionsgestörtem Gelenk ist dagegen eher eine Hyaluronsäurespritze angezeigt [11]. Die Bedeutung der Eigenblut-Therapie durch die Konzentration von patienteneigenen Blutplättchen nimmt zu. In diesen Blutzellen sind hohe Konzentrationen an Wachstumsfaktoren und Zytokinen enthalten, die günstig auf den Arthroseprozess einwirken können. In ersten Studien konnten einen vergleichbaren Effekt zu Hyaluronsäure zeigen [12], in Kombination der beiden Medikamente haben einzelne Studien eine verstärkte Wirksamkeit gezeigt [13]. Die Aufbereitung des Patientenblutes erfolgt unterschiedlich, sodass sich im konkreten Fall die Nachfrage bei dem behandelnden Arzt anbietet.
Operative Versorgung
Wenn bei dem Anteil der Arthrosepatienten mit fortgeschrittener Erkrankung und eingeschränkter körperlicher Aktivität auch nach mehrmonatiger konservativer Therapie keine Symptomkontrolle erreicht wird, ist die Indikation zur operativen Versorgung mit einer Endoprothese gegeben. Auch für diese Behandlungssituation gibt die EKIT-Leitlinie einen patientenzentrierten Ansatz zur Entscheidungsfindung vor und berücksichtigt hierbei insbesondere die Kommunikation über die individuellen Erfolgsaussichten der Operation.
Literatur
1. Buckwalter, J. A., Saltzman, C. & Brown, T. The Impact of Osteoarthritis. Clinical orthopaedics and related research 427, S6-S15; 10.1097/01.blo.0000143938.30681.9d (2004).
2. Wallace, I. J. et al. Knee osteoarthritis has doubled in prevalence since the mid-20th century. Proceedings of the National Academy of Sciences of the United States of America 114, 9332–9336; 10.1073/pnas.1703856114 (2017).
3. Klußmann, A. (ed.). Fall-Kontroll-Studie zur Bewertung von beruflichen Faktoren im Zusammenhang mit Gonarthrosen. Die ArGon-Studie ; Forschung Projekt F 2096 (BAuA, Dortmund, 2010).
4. Dye The Knee as transmission envelope CORR 1996.
5. Lützner, J. et al. S2k-Leitlinie: Indikation Knieendoprothese : Evidenz- und konsensbasierte Indikationsstellung in der Knie-Endoprothetik (EKIT-Knie). Der Orthopade 47, 777–781; 10.1007/s00132-018-3612-x (2018).
6. R J Jefferson, BSc, PhD, DIC, J J Collins, BA, MA, M W Whittle, MB, BS, PhD, E L Radin, MD, and J J O’Connor, BE, MA, PhD. The Role of the Quadriceps in Controlling Impulsive Forces around Heel Strike.
7. Harris-Hayes, M. et al. Movement-Pattern Training to Improve Function in People With Chronic Hip Joint Pain: A Feasibility Randomized Clinical Trial. The Journal of orthopaedic and sports physical therapy 46, 452–461; 10.2519/jospt.2016.6279 (2016).
8. Postler, A. et al. Prevalence and treatment of hip and knee osteoarthritis in people aged 60 years or older in Germany: an analysis based on health insurance claims data. Clinical interventions in aging 13, 2339–2349; 10.2147/CIA.S174741 (2018).
9. Rooij, M. de et al. Efficacy of Tailored Exercise Therapy on Physical Functioning in Patients With Knee Osteoarthritis and Comorbidity: A Randomized Controlled Trial. Arthritis care & research 69, 807–816; 10.1002/acr.23013 (2017).
10. Collins, K. H. et al. Obesity, Metabolic Syndrome, and Musculoskeletal Disease: Common Inflammatory Pathways Suggest a Central Role for Loss of Muscle Integrity. Frontiers in physiology 9, 112; 10.3389/fphys.2018.00112 (2018).
11. Bhandari, M. et al. Intra-articular hyaluronic acid in the treatment of knee osteoarthritis. A Canadian evidence-based perspective. Therapeutic advances in musculoskeletal disease 9, 231–246; 10.1177/1759720X17729641 (2017).
12. Cole, B. J., Karas, V., Hussey, K., Pilz, K. & Fortier, L. A. Hyaluronic Acid Versus Platelet-Rich Plasma: A Prospective, Double-Blind Randomized Controlled Trial Comparing Clinical Outcomes and Effects on Intra-articular Biology for the Treatment of Knee Osteoarthritis. The American journal of sports medicine 45, 339–346; 10.1177/0363546516665809 (2017).
13. Lana, J. F. et al. Randomized controlled trial comparing hyaluronic acid, platelet-rich plasma and the combination of both in the treatment of mild and moderate osteoarthritis of the knee. Journal of stem cells & regenerative medicine 12; 10.46582/jsrm.1202011 (2016).

Autoren
MBA, ist Facharzt für Orthopädie und Unfallchirurgie mit Schwerpunkten Spezielle orthopädische Chirurgie sowie Physikalische Therapie und Balneologie. Er ist Direktor der Orthopädischen Klinik ViDia Kliniken Karlsruhe, Akademisches Lehrkrankenhaus der Universität Freiburg. Außerdem ist er Vizepräsident der Deutschen Gesellschaft für Endoprothetik (AE) und Fachexperte der DGOOC für die Zertifizierung von EndoProthetikZentren.