In der Praxis des sportmedizinisch tätigen Arztes sind Patienten mit Knorpelschäden verschiedener Art alltäglich. Bereits 1760 hat der schottische Anatom William Hunter festgestellt: „Der hyaline Knorpel heilt nicht “. Diese Erkenntnis gilt bis heute und prägt den therapeutischen Alltag aller Orthopäden und Sportmediziner und jener vieler Patienten. Oft sind Sportler aufgrund von hoher multidirektionalen Gelenksbelastungen oder repetitiver Traumen frühzeitig unter eine Arthrose wichtiger tragender Gelenke leidend. Da bislang eine den Knorpel heilende Substanz fehlt, hat die schon seit vielen Jahrzehnten angewendete Hyaluronsäure immer noch einen hohen Stellenwert bei der Behandlung von Knorpelläsionen. So wurde die Hyaluronsäure Therapie ungeplant auch Thema bei dem Expertentreffen zum Thema Arthrose- und Entzündungsmanagement in Bad Nauheim (siehe oben). Interessant und Anlass für diesen kleinen Exkurs über Hyaluronsäure war eine doch heterogene Anwendungsmodalität. Ist der Singleshot besser als die mehrfache Gabe? Kombiniert man die Hyaluronsäure mit einem Lokalanästhetikum oder Corticoid? Fragen, die unter erfahrenen Anwendern durchaus rege diskutiert wurden.
Was ist Hyaluronsäure?
Die Hyaluronsäure ist ein Polysaccharid und natürlicher Bestandteil des Bindegewebes. Eine besondere Charaktereigenschaft ist die Fähigkeit, große Mengen an Wasser zu binden. In Gelenken ist sie ein Hauptbestandteil der Synovialflüssigkeit und wirkt als Schmiermittel im Besonderen dadurch, dass sie ihre Viskosität an mechanisch einwirkende Kräfte anpassen kann. Sie haftet im Rahmen einer chemischen Wechselwirkung am Knorpel des Gelenkes und wird nicht, wie oft angenommen, unter der Belastung aus dem Gelenkspalt herausgepresst. Zudem spielt sie auch bei regenerativen Prozessen insofern eine Rolle, dass sie Zwischenzellenräume erweitert und damit die Migration von Zellen verbessert. Dies ist z.B. postoperativ bei der Mikrofrakturierung als chemische Eigenschaft gut nutzbar.
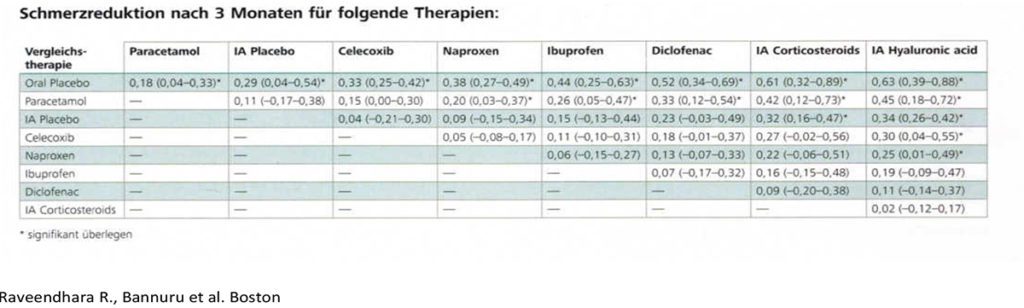
Hyaluronsäure? – Ist eigentlich egal welche, kommt alles aus einem Pott!
Die oft vertretene Meinung unter Ärzten, dass die Hyaluronsäure von unterschiedlichen Anbietern eigentlich sämtlich bei einem Produzenten hergestellt wird („aus einem Pott kommt“) ist nicht richtig. Weltweit gibt es ca. 10 Produzenten, die den Rohrstoff herstellen. Hier gibt es durchaus qualitative Unterschiede, besonders in der Stabilität des Produktes. Das bedeutet, dass nach einer längeren Zeit der Lagerung einige Hyaluronsäurepräparate an Viskosität verlieren. Man nimmt an, dass dieses Phänomen mit einer kaum messbaren Verunreinigung des Rohstoffes zu tun hat. Der einzelne Arzt kann diesen Vorgang schwerlich überprüfen. Es gilt der Rat, die Hyaluronsäurepräparate nicht lange zu lagern und wenn möglich Produkte zu wählen, deren Rohstoffproduzent nicht aus dem asiatischen Raum kommt, da diese Produkte wohl am instabilsten sind.
Wirkt die Hyaluronsäure überhaupt?
Die intraartikulär oder auch peritendinös verabreichte Hyaluronsäure ist wirksam. Sowohl bei der Indikation Arthrose (z. B. Miltner et al.2012, Petrella et al 2006) als auch der Meniskopathie (z.B. Dernek et al 2017) und nicht zuletzt bei Tendinopathien (N.Lynen 2012 40 mg Hyaluronsäure und 10 mg Mannitol ((Ostenil tendon)), Gorelick et al. 2015) ist die Wirksamkeit belegt. Unterschiede gibt es im Besonderen in der Dauer der Wirksamkeit. Es konnte statistisch nachgewiesen werden, dass Hyaluronsäureinjektionen den Zeitpunkt einer erforderlichen endoprothetischen Versorgung am Knie signifikant hinauszögern können (Altmann et al. 2015). Der Nachweis der Wirksamkeit hatte folgerichtig die Aufnahme der intraartikulären Hyaluronsäure-Therapie in die AWMF Leitlinie Gonarthrose zur Folge.

Welche Hyaluronsäure sollte man nutzen?
Hier scheiden sich die Geister. Oben erwähnte qualitative Unterschiede sind für den Behandler schwierig zu überprüfen. Ob eine lineare Hyaluronsäure oder eine quervernetzte Hyaluronsäure, eine Hyaluronsäure mit hohem oder niedrigem Molekulargewicht angewendet werden sollte, ist ebenfalls schwer zu entscheiden. Es gibt diesbezüglich Studien, die oft aber von den Herstellern initiiert und finanziell unterstützt werden. Es ist schwierig, evidente Aussagen zu bekommen. Eine Studie am Rattenmodell konnte zeigen, dass eine lineare Hyaluronsäure mit mittlerem Molekulargewicht die Elastizität des Knorpels am stärksten erhöhen konnte (Gaumet, Badout, Ammann Genf 2018). In der gleichen Studie konnte eine quervernetzte Hyaluronsäure mit hohem Molekulargewicht aber auch relativ gute Elastizitätswerte erreichen. Ein wichtiges abzuwägendes Argument ist die Häufigkeit der Injektion. Bei Einzelgaben ist natürlich das Risiko der Infektion durch die Injektion reduziert gegenüber einer 3–5-maligen Gabe. In einer Studie von Bannuru et al aus dem Jahre 2015 konnte kein signifikanter Unterschied in der Wirksamkeit und in der Wirksamkeitsdauer zwischen der 5-maligen Gabe einer Hyaluronsäure oder der einmaligen Gabe zweier Produkte des gleichen Herstellers gefunden werden. Die Wirkdauer beider Produkte lag bei ca. 6 Monaten. Dies entspricht auch den gängigen praktischen Erfahrungen von Anwendern.
Sollte man die Hyaluronsäure mit anderen Substanzen kombinieren?
Auch dieses Thema wurde im Rahmen des Expertenmeetings in Bad Nauheim sehr kontrovers diskutiert. Einige Anwender nutzen Lokalanästhetika oder / und Corticoide in Kombination mit der Gabe von Hyaluronsäurepräparaten. Einige Studien (Bulstra et al 1994, Gulihar A. et al 2013, FarkasB. et al 2010) konnten zeigen, dass sowohl Lokalanästhetika, z. B. Lidocain, als auch Cortikoide, z.B. Betamethason, zum Absterben von Knorpelzellen führen. Unter Berücksichtigung der Studienlage ist sehr selektiv mit Lokalanästhetika umzugehen. Natürlich ist auch die Anwendung von Corticoiden intraartikulär aufgrund des Risikoprofils gut zu überdenken. Sie eignet sich sicher nicht zur routinemäßigen Gabe in Kombination mit Hyaluronsäure. Allerdings besteht Übereinkunft, dass ein entzündetes Knie mit einer Synovialitis und Ergussbildung nicht mit Hyaluronsäure behandelt werden sollte. Einmalige Gaben von Corticoiden sind dann sinnvoll. Für dieses Vorgehen findet sich ein hoher Konsens unter Punkt 4.1.2 in den AWMF Leitlinien zur Gonarthrose. Gleichzeitig findet auch Erwähnung, dass Corticoide in höherer Dosierung den Knorpelzellstoffwechsel hemmen können und somit dem Knorpelschaden (Hirsch at al. 2013).

Bleibt die Hyaluronsäure der Goldstandard?
Intraartikulär anzuwendende Hyaluronsäure-Präparate gibt es schon viele Jahre. Sie sind nach wie vor besonders unter Berücksichtigung der gegenwärtigen Studienlage eine der wichtigsten Optionen in der symptomatischen Therapie der Arthrose. Natürlich ist nicht bei jedem Patienten eine durchschlagende Wirkung zu erreichen. Und nicht jeder Patient hat auch eine dauerhafte Wirkung. Aber im praktischen Alltag muss man einem Patienten mit einer noch nicht operationswürdigen Arthrose eine sinnvolle Option für die Besserung seiner Beschwerden anbieten können. Auch dem Berufssportler mit einer Meniskopathie kann so geholfen werden, bis nach Ablauf der Saison die arthroskopische Meniskussanierung durchgeführt werden kann. Die Kombination der Hyaluronsäure mit dem thrombozytenreichen Plasma erfreut sich aufgrund unterschiedlicher Wirkansätze zunehmender Beliebtheit. Hier fehlen noch valide Studien. Perspektivisch interessant, so die Essenz des Expertenmeetings für Arthrose und Entzündungsmanagement in Bad Nauheim, kann eine Kombination aus intraartikulär verabreichter Hyaluronsäure mit der oral einzunehmenden Substanz UC-II® werden. Also eine Kombination aus verbesserter Knorpelernährung und einem immunulogischen Ansatz.
Zwischenfazit
Eine wichtige Säule der medikamentösen Arthrosetherapie war und ist immer noch die intraartikuläre Gabe von Hyaluronsäure. Unsere persönliche Erfahrung aus den letzten 20 Jahren spricht etwas mehr für die drei -fünfmalige Gabe in einwöchigem Rhythmus. Der Eindruck einer etwas höheren Nachhaltigkeit der Wirkung in Relation zu der Einfachgabe spricht für die Mehrfachgabe. Dennoch ist bei älteren oder immunsuppressiven Patienten die Einmalgabe mit strenger Indikationsstellung die bessere Alternative. Bedingt durch die Vielfältigkeit der einzelnen Hyaluronsäure-Präparate hinsichtlich Molekulargewicht und Vernetzung ist die Vergleichbarkeit schwierig. Die Datenlage ist z.T. unbefriedigend. Bei der Auswahl seines Produktes ist der Anwender auf Vertrauen zu den Herstellerfirmen angewiesen. Ein seriöser Hersteller wird immer transparent über den Produktions- und Abfüllungsort Auskunft geben.
Was ist UC-II®?
Die Abkürzung UC-II® steht für undenaturiertes Typ II Kollagen. Dieses Kollagen wurde von einem Chemiker aus Brustbeinen von Hühnern gewonnen. Der besondere Trick liegt darin, dass das Kollagen nicht über Erhitzung oder Hydrolyse gewonnen wird und somit denaturiert ist und damit seine Wirksamkeit verliert. Inzwischen wird diese Substanz in einer Schweizer Firma (Produktion in USA) über ein spezielles, patentiertes Verfahren gewonnen und in unterschiedlichen, oral einzunehmenden Darreichungsformen vermarktet. Interessant ist der Wirkmechanismus. Geht es doch nicht darum, dass eine Substanz, die Bausubstanz des Knorpels ist, oral zugeführt in den Gelenken in hoher Konzentration vorhanden sein soll. Die Wirkung soll durch orale Toleranzbildung aufgrund einer Wechselwirkung von UC-II® und den Immunzellen der Peyerschen Plaques im Dünndarm entstehen. Die im Rahmen dieser Aktivierung gebildeten Regulator T-Zellen können am Gelenk antiinflammatorische Zytokine produzieren. Diese können wiederum symptommodulierend und reparativ am Gelenk wirken. Einige Studien (Lugo, Saiyed, Lane, Nutrition journal ((2016)), Bagi, Berryman, Lane Osteoarthritis and Cartilage ((2017)) unterstreichen am Rattenmodell und mit Placebo kontrollierten Studien* diese propagierte Wirkung. Ähnlich wie die Hyaluronsäure, die schon frühzeitig in der Tiermedizin, z.B. im Reitsport Anwendung fand, ist auch UC-II® schon heute in der tiermedizinischen Praxis angekommen. Ein neuer Ansatz, der unterstützen kann, unseren oft schon in frühen Lebensjahren unter arthrotischen Veränderungen ihrer Gelenke leidenden Sportlern zu helfen.
Auch wenn die relativ neue Substanz UC-II® noch nicht über eine sehr umfangreiche Datenlage verfügt, sind die Studien vielversprechend und der Ansatz, dass wir die weitere Entwicklung beobachten und begleiten werden.
* eine placebokontrollierten, randomisierte, doppelblind Humanstudie aus 2016 hat belegt, dass UC-II® undenaturiertes Typ-II Kollagen das Wohlbefinden, die Beweglichkeit und die Flexibilität der Gelenke von Personen mit OA verbessern kann. Dies war statistisch gesehen weitaus effektiver als eine Kombination von 1.5gr Glucosamin und 1.2gr Chondroitin, gemäss WOMAC Index (Western Ontario and McMaster Universities Osteoarthritis Index).
Autoren
ist Facharzt für Orthopädie und Inhaber einer orthopädischen Praxis mit Schwerpunkt Sport-Orthopädie in Münster. Außerdem ist er Vereinsarzt des SC Preußen Münster, Mannschaftsarzt der U16 DFB-Nationalmannschaft und wiss. Beirat der sportärztezeitung.