Warum Return-to-Sport mehr braucht als Symptomfreiheit. Die Sport-Related Concussion (sportbedingte Gehirnerschütterung) zählt weiterhin zu den am häufigsten unterschätzten Verletzungen im Leistungs- und Nachwuchssport. Trotz zunehmender Evidenz erfolgt die Entscheidung zum Return-to-Sport (RTS) in der klinischen Praxis häufig primär symptomorientiert: Sind die Beschwerden abgeklungen und wurde ein stufenweises Belastungsprotokoll symptomfrei absolviert, wird die sportliche Freigabe erteilt. Diese Vorgehensweise greift zu kurz.
Symptomfreiheit ist nicht gleichzusetzen mit biologischer / metabolischer Erholung des Gehirns [1]. Zwischen subjektiver Beschwerdefreiheit und tatsächlicher neurophysiologischer Wiederherstellung besteht häufig eine relevante zeitliche Diskrepanz. In dieser Phase bleibt das Gehirn funktionell vulnerabel, insbesondere bei steigender Trainingsintensität, zunehmenden Kontaktanteilen und komplexen kognitiven Anforderungen. Symptomorientierte RTS-Entscheidungen erfassen diese Vulnerabilität nicht ausreichend und bergen das Risiko einer verfrühten Rückkehr in ein noch nicht voll belastbares System.
Pathophysiologische Grundlagen
Die Concussion führt zu einer ausgeprägten neurometabolischen Dysregulation. Mechanische Kräfte stören neuronale Membranen, Ionenkanäle und das Gleichgewicht exzitatorischer Neurotransmitter. Der zelluläre Energiebedarf steigt, während die Energieverfügbarkeit durch gestörte zerebrale Autoregulation und neurovaskuläre Dysfunktion reduziert ist [2]. Gleichzeitig ist die Energieproduktion eingeschränkt: Initial wird die anaerobe Glykolyse gesteigert, während der mitochondriale oxidative Metabolismus vorübergehend dysfunktional ist, wodurch die ATP-Produktion limitiert wird [2]. Es resultiert eine zerebrale Energiekrise, die unter Belastung klinisch relevant wird. Bereits submaximale Belastungen können so zu einer relativen energetischen Überforderung führen.
Veränderungen der zerebrovaskulären Reaktivität können über Tage bis Wochen persistieren [3, 4]. Zusätzlich ist nach Concussion eine Dysregulation des autonomen Nervensystems beschrieben. Systematische Übersichtsarbeiten und klinische Studien zeigen, dass Betroffene unter Belastung häufig eine inadäquate Herzfrequenz- und Kreislaufantwort sowie eine reduzierte Belastungstoleranz aufweisen, was als Ausdruck einer gestörten autonomen Kontrolle interpretiert wird [5]. Diese Kombination aus metabolischer, vaskulärer und autonomer Dysregulation erklärt, warum Athleten unter sportlicher Belastung symptomatisch werden können, obwohl sie in Ruhe beschwerdefrei erscheinen. Biomarkerstudien zeigen, dass neuronale Marker wie GFAP und NfL auch Wochen nach der Verletzung erhöht sein können und mit verlängerten Erholungsverläufen assoziiert sind [6, 7] Der Rückgang klinischer Symptome geht der biologischen Rekonvaleszenz voraus.
Inflammation nach Concussion
Neben metabolischen Veränderungen spielt auch die neuroinflammatorische Antwort eine relevante Rolle. Mechanische Belastung aktiviert gliale Zellen und führt zu messbaren Veränderungen inflammatorischer Mediatoren. Systematische Übersichtsarbeiten zeigen, dass inflammatorische Marker nach mildem Schädel-Hirn-Trauma verändert sind und mit dem klinischen Verlauf assoziiert sein können [8, 9]. Bei Athleten mit persistierenden Post-Concussion-Symptomen wurden zudem veränderte inflammatorische Biomarker im Liquor beschrieben, was eine prolongierte neuroinflammatorische Aktivierung als möglichen Faktor verzögerter Erholung stützt [10]. Entzündungsprozesse sind somit ein weiterer Mechanismus, weshalb Symptomfreiheit nicht zwangsläufig eine vollständige biologische Erholung widerspiegelt.
Symptomfreiheit als unzureichender Sicherheitsmarker
Das „Consensus statement on concussion in sport“ betont, dass Symptome nicht als alleinige Entscheidungsgrundlage für RTS herangezogen werden dürfen [1]. Ein symptomfreier Athlet kann weiterhin funktionelle Defizite aufweisen, insbesondere unter intensiver oder komplexer sportlicher Belastung. Ein potenzielles Risiko eines vorzeitigen Return To Sport ist das Second-impact-Syndrom, bei dem ein weiteres Schädel-Hirn-Trauma in einer Phase unvollständiger Erholung zu einer ausgeprägten zerebralen Dysregulation mit rascher Hirnschwellung führen kann [11, 12].
Auch wenn dieses Szenario selten ist, unterstreicht es die Bedeutung eines konservativen, funktionsbasierten RTS-Vorgehens. Darüber hinaus ist zu berücksichtigen, dass die meisten Alltagsanforderungen nicht mit den Belastungsprofilen von Wettkampfsituationen vergleichbar sind. Die sportartspezifischen Kombinationen aus physischer Intensität, visueller Verarbeitung und kognitiver Entscheidungsdynamik stellen besondere Anforderungen an ein noch vulnerables Gehirn.
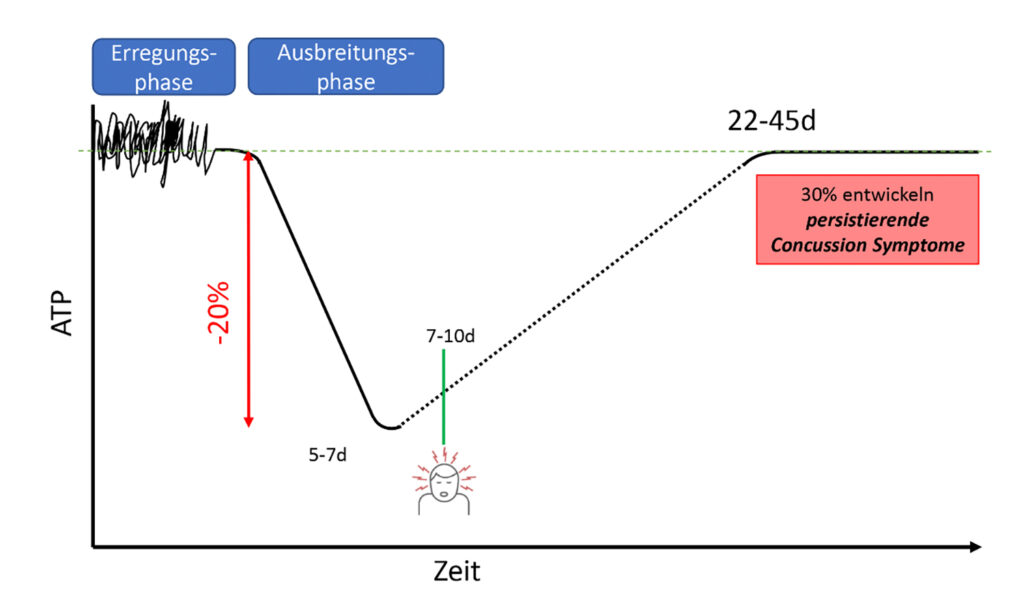
mit ATP-Abfall um ca. 20 %, Tiefpunkt nach 5 – 7 Tagen. Symptome klingen meist nach 7 – 10 Tagen ab, während die metabolische Erholung über drei Wochen hinaus verzögert bleibt. (Modifiziert nach dem Lehrkonzept von Complete Concussion)
Belastungstoleranz als zentrales Steuerungselement
Die moderne Concussion-Therapie basiert auf kontrollierter Belastung unterhalb der symptomatischen Schwelle [13]. Ziel ist die schrittweise Normalisierung autonomer, vaskulärer und metabolischer Regulationsmechanismen sowie die Wiederherstellung einer stabilen Belastbarkeit. Der Buffalo Concussion Treadmill Test ermöglicht eine objektive Beurteilung der Belastungstoleranz und dient der sicheren Trainingssteuerung [14]. Dabei wird die individuelle Schwelle ermittelt, bei der autonome Dysregulation oder Symptomzunahme auftreten. Evidenz zeigt, dass individuell dosierte aerobe Aktivität die Erholung unterstützen kann [15 – 17]. Als ergänzende Sicherheitsstufe gewinnen sportspezifische Belastungstests an Bedeutung. Der Chicago Blackhawks / Gapski-Goodman-Test identifizierte in einer Kohorte symptomfreier Athleten 14,6 % mit unzureichender Belastbarkeit [18]. Diese Ergebnisse verdeutlichen, dass selbst korrekt absolvierte Stufenprotokolle residuale funktionelle Defizite übersehen können, wenn keine realitätsnahen Belastungssituationen simuliert werden.
Klinische Entscheidungsfindung im RTS
RTS ist ein funktionsbasiertes Konzept. Maßgeblich ist die Stabilität des zentralen Nervensystems unter realitätsnahen Belastungsbedingungen. Neben Symptomstatus sind Belastungstoleranz, neurokognitive Leistungsfähigkeit, vestibulo-okuläre Funktion sowie sport-
artspezifische Anforderungen zu berücksichtigen. Ein häufiger Fehler in der Praxis ist die Gleichsetzung von Trainingsfähigkeit mit Wettkampffähigkeit. Trainingssituationen erlauben Anpassungen und Pausen, Wettkämpfe nicht. Die finale RTS-Beurteilung sollte daher Bedingungen simulieren, die der Wettkampfsituation möglichst nahekommen. Ebenso wichtig ist die interdisziplinäre Abstimmung zwischen Ärzten, Therapeuten und Trainerstab.
Die fünf klinischen Pfeiler der Concussion
Persistierende Symptome sind häufig multifaktoriell bedingt [1, 19]:
- Neuroinflammation
- Metabolische / autonome Dysregulation
- Vestibulo-okuläre Dysfunktion
- HWS-Dysfunktion
- Psychologische Sekundärfolgen
Diese Differenzierung ermöglicht eine gezielte Diagnostik und Therapie und verhindert pauschale RTS-Entscheidungen.
Fallbeispiel
Eine 22-jährige Unihockeyspielerin ist sieben Tage nach Concussion symptomfrei. Unter Belastung zeigt sich jedoch eine reduzierte Belastungstoleranz. Erst nach Normalisierung der Belastungsreaktion und erfolgreicher sportspezifischer Belastungsprüfung erfolgt die RTS-Freigabe vier Wochen posttraumatisch. Der strukturierte, funktionsbasierte Ansatz verhindert eine vorzeitige Rückkehr.
Konsequenz für die sportliche Praxis
- Symptomfreiheit allein ist kein RTS-Kriterium
- Eine Concussion erfordert häufig mehrere Wochen bis zur metabolischen und funktionellen Stabilisierung [1, 6]
- Objektive Belastungstests sollten integraler Bestandteil der Verlaufskontrolle sein
- Medizinische Entscheidungen müssen auch unter externem Leistungsdruck konsequent vertreten werden
Fazit
Die aktuelle Evidenzlage erfordert einen Paradigmenwechsel: Weg von einer rein symptomorientierten Beurteilung, hin zu einer belastungs-, funktions- und biologiebasierten Bewertung der zerebralen Erholung. Dieses Vorgehen reduziert das Risiko vorzeitiger Rückkehrentscheidungen und unterstützt die langfristige neurologische Gesundheit von Athleten.
Literatur
[1] Patricios J, et al. Consensus statement on concussion in sport: the 6th International Conference on Concussion in Sport – Amsterdam, October 2022. Br J Sports Med. 2023.
[2] Giza CC, Hovda DA. The neurometabolic cascade of concussion. J Athl Train. 2001.
[3] Len TK, et al. Cerebrovascular reactivity impairment after sport-induced concussion. Med Sci Sports Exerc. 2011.
[4] Maugans TA, et al. Pediatric sports-related concussion produces cerebral blood flow alterations. Pediatrics. 2012.
[5] Pertab JL, et al. Concussion and the autonomic nervous system: An introduction to the field and the results of a systemic review. NeuroRheabilitation. 2018.
[6] O’Brien WT, et al. Biomarkers of neurobiologic recovery in adults with sport-related concussion. JAMA Netw Open. 2024.
[7] Tabor JB, et al. Plasma biomarkers of traumatic brain injury in adolescents with sport-related concussion. JAMA Netw Open. 2024.
[8] Visser K, et al. Blood-based biomarkers of inflammation in mild traumatic brain injury: a systematic review. Neurosci Biobehav Rev. 2022.
[9] Malik S, et al. Inflammatory cytokines associated with mild traumatic brain injury and clinical outcomes: a systematic review and metaanalysis. Front Neurol. 2023.
[10] Gard AP, et al. Cerebrospinal fluid levels of neuroinflammatory biomarkers are increased in athletes with persistent post-concussive symptoms following sports-related concussion. J Neuroinflammation. 2023.
[11] McCrory P, et al. Second impact syndrome or cerebral swelling after sporting head injury. Curr Sports Med Rep. 2012.
[12] Tator CH, et al. Fatal second impact syndrome in Rowan Stringer, A 17-Year-Old Rugby Player. Can J Neurol Sci. 2019.
[13] Leddy JJ, et al. Rest and exercise early after sport-related concussion: a systematic review and meta-analysis. Br J Sports Med. 2023
[14] Leddy JJ, et al. A preliminary study of subsymptom threshold exercise training for refractory post-concussion syndrome. Clin J Sport Med. 2010
[15] Leddy JJ, et al. Rehabilitation of concussion and post-concussion syndrome. Sports Health. 2012.
[16] Lawrence DW, et al. Earlier time to aerobic exercise is associated with faster recovery following acute sport concussion. PLoS One. 2018
[17] Kurowski BG, et al. Aerobic exercise for adolescents with prolonged symptoms after mild traumatic brain injury: an exploratory randomized clinical trial. J Head Trauma Rehabil. 2017.
[18] Marshall CM, et al. The use of an intensive physical exertion test as a final return to play measure in concussed athletes: a prospective cohort. Phys Sportsmed. 2019
[19] Ellis MJ, et al. Clinical predictors of vestibulo-ocular dysfunction in pediatric sports-related concussion. J Neurosurg Pediatr. 2017.
Autoren
» Facharzt für Orthopädische Chirurgie und Traumatologie des Bewegungsapparates FMH, speziell Sportmedizin SGSM, Manuelle Medizin SAMM, MSc Sportmedizin, GOTS Sportarzt
» Leiter Sportmedizin Zuger Kantonsspital
» CMO Swiss Tennis, Verbandsarzt Swiss Ski Freestyle, Teamarzt LK Zug (Handball) und Zug United (Unihockey)
(Stand 2026)