Ein 23-jähriger Fußball-Amateur (Oberliga) wird mit anhaltender Funktionsminderung der rechten Oberschenkelmuskulatur von einem niedergelassenen Kollegen überwiesen. Beim Fußballspielen habe er sich vor fünf Monaten eine distale Ruptur des M. rectus femoris rechts zugezogen. Bisher wurde die Verletzung konservativ behandelt. Nach initialer Pause konnte er etwa acht Wochen nach der Verletzung wieder spielen. Er berichtet, jeweils nach dem Spiel an starken Krämpfen und einer grotesken Schwellung des M. rectus femoris-Stumpfes zu leiden.
In der klinischen Untersuchung zeigt sich eine deutlich tastbare Delle über dem leeren distalen Sehnen-/Muskellager des M. rectus femoris rechts sowie einer deutlichen Schwellung des proximalen Muskelstumpfes bei Anspannung (Abb. 1). Sowohl MR-radiologisch als auch sonographisch zeigt sich ein abgerundetes Stumpfende und ein leeres distales Muskellager (Abb. 2 a+b). Die restliche ventrale Oberschenkelmuskulatur weist im Vergleich zur Gegenseite eine globale Atrophie auf. Verletzungen des M. quadriceps femoris sind häufig bei Schuss- und Sprintsportarten zu finden [1]. Dabei geschehen die meisten Verletzungen im proximalen Muskel-Sehnen Übergang oder als Avulsionsverletzungen. Die operative Versorgung von Ruputuren des M. rectus femoris erfolgt abhängig der Rupturlokalisation in der Regel als direkte Naht des M. rectus femoris mit dem Sehnenstumpf der Quadrizepssehne oder bei proximalen Avulsionsfrakturen als Refixation mit Knochenankern im Ausrissbereich [2]. In dem hier vorliegenden Fall war aufgrund der Zeitspanne von fünf Monaten eine direkte Refixation des Muskelbauches mit der Quadrizepssehne auch nach manueller Mobilisation nicht möglich. Aufgrund dessen wurde auf ein Vicryl-Netz als Überbrückungsmedium zurückgegriffen.


Augmentation der M. rectus femoris Sehne mittels Vicryl-Netz und distaler Refixation
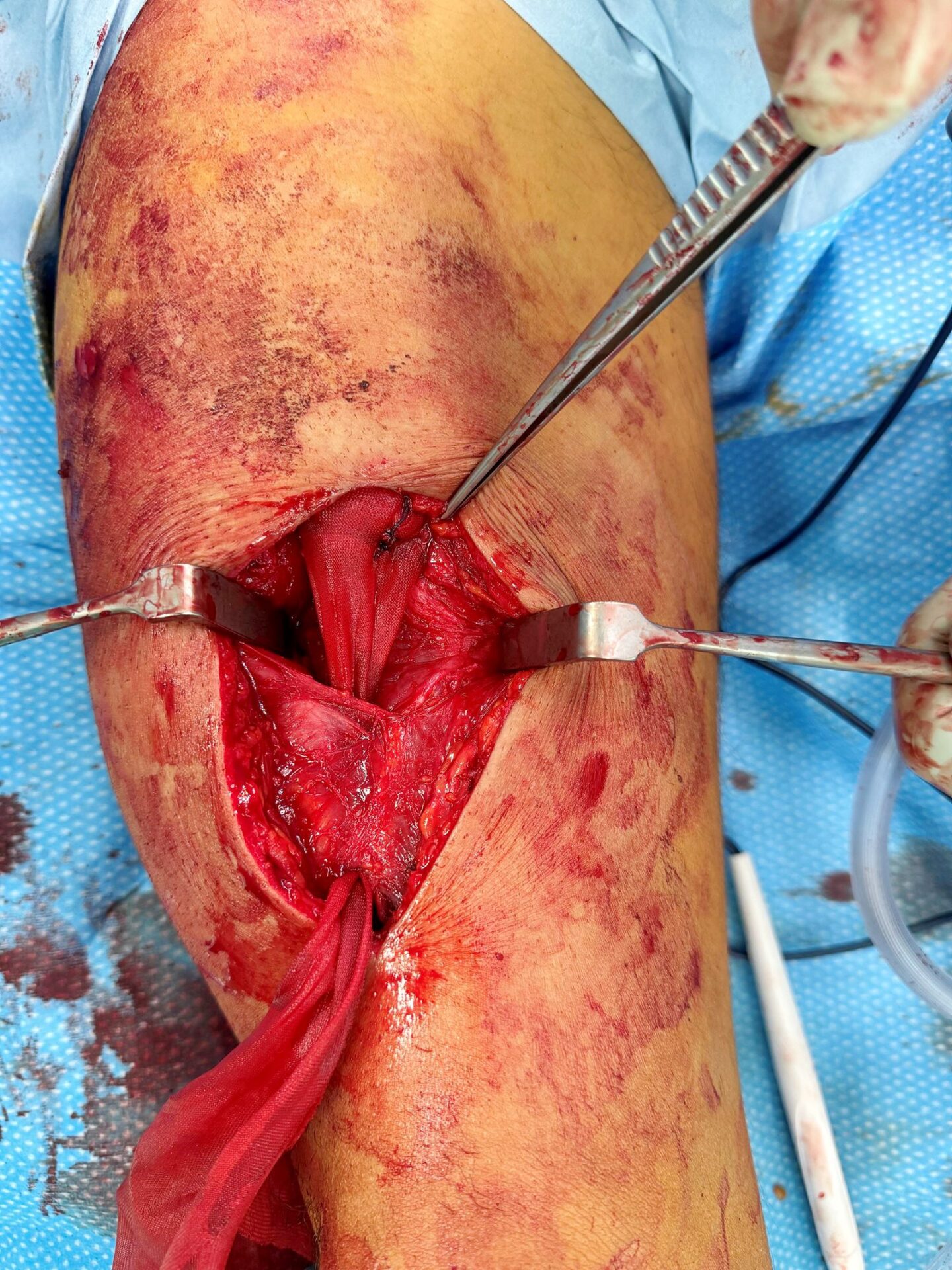
Die Operation wird in Allgemeinnarkose und Rückenlage des Patienten durchgeführt. Der Hautschnitt erfolgte ventral über dem rechten Oberschenkel mit einer Länge von ca. 10 cm. Nach Eröffnung der Oberschenkelfaszie zeigte sich ein stark ausgeprägtes Narbengewebe. Der M. rectus femoris war proximal verklebt und vernarbt. Distal am Muskelbauch war ein ca. 1 cm breiter Sehnenanteil verblieben. Der Muskel wurde nach proximal hin über 360° manuell digital gelöst, woraufhin sich dieser nun ca. 6 cm nach distal mobilisieren ließ. Die Darstellung der Quadrizepssehne erfolgte über einen Zugang in der Mittellinie im Bereich des distalen Schnittes. Der Muskelbauch des M. rectus femoris wurde über eine Länge von ca. 5 cm mit einem Vicryl-Netz (Fa. J&J / Ethicon) über 360° eingeschlungen und mit einem resorbierbaren Faden in fortlaufender Technik rundherum am Muskel befestigt. Das Vicryl-Netz wurde nach distal hin wie eine Sehne in das Bett des Muskels gelegt (Abb. 3). Die Vicryl-Netz Technik wurde von Schäfer et al. 2019 zur Deckung eines Hebedefektes in der Faszie des M. rectus femoris beschrieben [3]. Im kaudalen Anteil des Muskels wurden weiterhin 2.0er Vicryl-Nähte in Baseball-stitch-Technik medial und lateral angebracht, um zusätzlich im Sinne einer Kirchmayr-Kessler Naht die Stabilität der Rekonstruktion zu erhöhen. Das Vicryl-Netz wurde nun distal mit durchgreifenden Baseball-stitch Nähten an der Quadrizepssehne befestigt. Zuletzt wurden die beiden lateralen und medialen Kirchmayr-Kessler-Nähte distal an der Quadrizepssehne befestigt. Die Fasziennaht erfolgte mit Vicryl-Faden, die Subkutannaht mit resorbierbarem Fadenmaterial und die Hautnaht in Intracutantechnik mit nicht-resorbierbarem Faden. Es erfolgte die Anlage eines sterilen Verbandes und einer elastokompressiven Wickelung sowie einer Oberschenkeltutorschiene.
Weiteres Procedere und klinischer Verlauf
Es erfolgte die Ruhigstellung des Kniegelenks mittels Knieorthese (fixiert in Streckstellung) sowie eine Teilbelastung des rechten Beines mit 20 kg für zwei Wochen. Bei der ersten klinischen Kontrolle nach zwei Wochen wurde das Nahtmaterials entfernt sowie die Freigabe von bis zu 30° Knieflexion in der 4-Punkt-Hartrahmenorthese erteilt.
Eine Knieflexion von mehr als 20° empfand der Patient zu diesem Zeitpunkt als ziehenden Schmerz im ventralen und proximalen Oberschenkel. Ab der 3. post-operativen Woche wurde mit Physiotherapie begonnen. Nach insgesamt sechs Wochen post-OP wurde eine Knieflexion von bis zu 90° in der Orthese freigegeben sowie die Vollbelastung freigegeben. In der 8. post-OP Woche erfolgte schließlich die Abnahme der Orthese und die Bewegung im Kniegelenk wurde freigegeben. Bei der klinischen Kontrolle zeigte sich nur noch eine diskrete Schwellung über dem proximalen Muskelbauch des M. rectus femoris (Abb. 4). Der Patient gibt an, keine Schmerzen mehr zu haben und möchte die sportliche Belastung steigern.

Fazit
Der beschriebene Fall zeigt eine Option der operativen Versorgung der seltenen distalen Ruptur des M. rectus femoris. Aufgrund des langen konservativen Therapieansatzes (fünf Monate) war eine direkte Naht des muskulotendinösen Überganges nicht mehr möglich. Die Überbrückung mit dem Vicryl-Netz stellt in diesem Fall eine erfolgreiche Technik dar, die Ruptur verspätet operativ zu versorgen. Die seltene distale M. rectus femoris Ruptur stellt in unseren Augen bei jungen und sportlich aktiven Patienten eine absolute OP-Indikation dar.
Literatur
[1] Krüger-Franke, M. (2010). Traumatische Muskel- und Sehnenrupturen der unteren Extremität beim Sport : Adduktoren, M. biceps femoris und M. rectus femoris. Orthopade, 39(12), 1123–1126. https://doi.org/10.1007/s00132-010-1689-y
[2] García, V. V., Duhrkop, D. C., Seijas, R., Ares, O., & Cugat, R. (2012). Surgical treatment of proximal ruptures of the rectus femoris in professional soccer players. Archives of Orthopaedic and Trauma Surgery, 132(3), 329–333. https://doi.org/10.1007/s00402-011-1372-8
[3] Schäfer, F.P., Sander, V., Pothmann, C.E.M., Allemann, F., Simmen, H.P., Pape, H.C. (2019) Anterior rectus sheath autograft in WRAP augmentation of achilles tendon rupture. The Journal of Foot and Ankle Surgery, 58(3) 562-566. https://doi.org/10.1053/j.jfas.2018.09.021
Autoren
» Facharzt für Orthopädie und Unfallchirurgie mit Zusatzweiterbildung Spezielle Unfallchirurgie
» Sektionsleiter Wirbelsäule und leitender Oberarzt Bereich Orthopädie, Universitätsmedizin Mainz
» Teamarzt 1. FSV Mainz 05 (U23)
(Stand 2026)
ist Sportwissenschaftlerin M.Sc. und Sporttherapeutin (DVGS). Sie ist wiss. Mitarbeiterin und Doktorandin am Zentrum für Orthopädie und Unfallchirurgie, Universitätsmedizin Mainz. Außerdem ist sie wiss. Mitarbeiterin am MEDIAN Reha-Zentrum Wiesbaden Sonnenberg.





