Distorsionstraumen des Sprunggelenkes verursachen jährlich Kosten von ca. 3,4 Milliarden Euro für die Versicherungsgemeinschaft [1]. Darüber hinaus ist das Sprunggelenk die am häufigsten verletzte Region des Körpers im Sport [2] und bei Hochrisiko-Sportarten, wie Handball, Basketball, Fußball und Volleyball kommt es in 34 % bis 73 % zu erneuten Umknicktraumen [3 – 5], in 20 % bis 40 % resultieren Gelenkschäden mit anhaltenden klinischen Beschwerden [6].
Diese Aussagen werden bestätigt durch den aktuell erschienenen VBG Sportreport 2020, der die Auswertungsergebnisse der Saison 2018/19 beinhaltet: Das Sprunggelenk war die am häufigsten verletzte Körperregion in den Sportarten Handball (14,7 % aller Verletzungen) und Basketball. Die am häufigsten beobachtete Einzeldiagnose im Training war bei diesen Sportarten die Distorsion des oberen Sprunggelenkes. Im Rahmen der sportmedizinischen Untersuchung der 2. Bundesliga Herren-Mannschaft des TSV Bayer Dormagen für die Saison 2018/19 gaben 50 % aller Spieler an mindestens einmal ein Supinationstrauma, bzw. eine kernspintomografisch nachgewiesene Außenbandruptur erlitten zu haben [7]. Eine chronische außenseitige Instabilität (CLI) entwickelt sich in bis zu 40 % der Fälle [8].
Da der Altersgipfel der Primärverletzungen zwischen 15 und 19 Jahren liegt [9], ist eine exakte Diagnose, eine zielgerichtete Therapie und eine angemessene Prävention zur Vermeidung erneuter OSG Distorsionstraumen von größter Bedeutung, um zu verhindern, dass die Betroffenen bereits im jungen Erwachsenenalter unter chronischen Beschwerden in dieser Region leiden [10] – speziell vor dem Hintergrund, dass der bedeutsame Risikofaktor für eine OSG- Distorsion eine bereits stattgehabte OSG- Distorsion ist („The most important risk factor for ankle sprain ist a previous ankle sprain“) [11, 12].
Prävention
Bei den präventiven Maßnahmen unterscheidet man zwischen der Primarprävention, bei der es darum geht, die Eintrittswahrscheinlichkeit eines erstmaligen Umknicktraumas des OSG’s zu senken. Bei der Sekundär- und Tertiärprävention soll nach einem bereits erfolgten Umknicktrauma ein erneutes Trauma verhindert, bzw. eine weitere Schädigung vermieden werden [13]. In der absoluten Mehrzahl der Fälle stellt die nicht-operative, funktionelle Therapie im Sinne einer phasenadaptierte Rehabilitation den Standard in der Behandlung aller Schweregrade akuter Supinationstraumen mit isolierter Verletzung des außenseitigen Kapselbandapparates ohne Begleitverletzungen dar [14, 15]. Sie setzt sich nach einer initialen Abschwell- und Entlastungsphase aus zwei wesentlichen Therapieschritten zusammen: einem frühfunktionellen propriozeptiv- neuromuskulären Stabilisationstraining und bedarfsgerecht einer Distorsionsprophylaxe mittels externer Stabilisation durch verschiedenste Bandagen- und Orthesensysteme, Tape- und Verbandstechniken sowie orthopädietechnischen Einlagen- und Schuhversorgungen [16]. Die Präventionsprogramme sollten immer sportartspezifisch ausgerichtet sein und vielfältige motorische Anforderungen wie Kraftanteile, Sprünge, Balanceübungen, usw. beinhalten [13].
Speziell im Leistungssport ist der Einsatz von Orthesen, Bandagen und Tapes als externe Stabilisationshilfen unverzichtbar. Sie haben sich in der Praxis, besonders in der Sekundär- und Tertiärprävention, bewährt [13]. OSG Orthesen reduzieren durch steife Elemente das Ausmaß des Inversionstraumas sowie dessen Geschwindigkeit; auch wenn eine vorher ermüdende sportliche Belastung stattgefunden hat [17]. Die Steifigkeit nahezu aller Orthesensysteme verhindert im Rahmen der phasenadaptierten funktionellen Trainingstherapie jedoch bereits mit Beginn der Phase II (Proliferationsphase) und speziell im weiteren Verlauf der Phase III (Remodellierungsphase) die vollständige Mobilisierung und das endgradige Bewegungsausmaß des Sprunggelenks in der saggitalen und frontalen Ebene und auch des Kniegelenkes in der saggitalen Ebene bei z. B. einbeiniger Landungsbelastung [18 – 22]. Die Unbequemlichkeiten von rigiden Systemen bzw. Verletzungen durch Druckstellen und Zwangskräfte auf die Gelenke können zudem die Compliance der Patienten mindern. Bandagen oder spezielle (Kinesio-) Tapes hingegen sind zwar flexibel, geben aber in der Regel nicht den nötigen Halt für das Gelenk [16, 19, 20]. Idealerweise sollte speziell bei den Betroffenen der Risikosportarten mit Beginn der „return to sport“ und „return to competition“-Phase mechanische Stabilität und Bewegungsfreiheit in allen Ebenen miteinander verbunden werden.
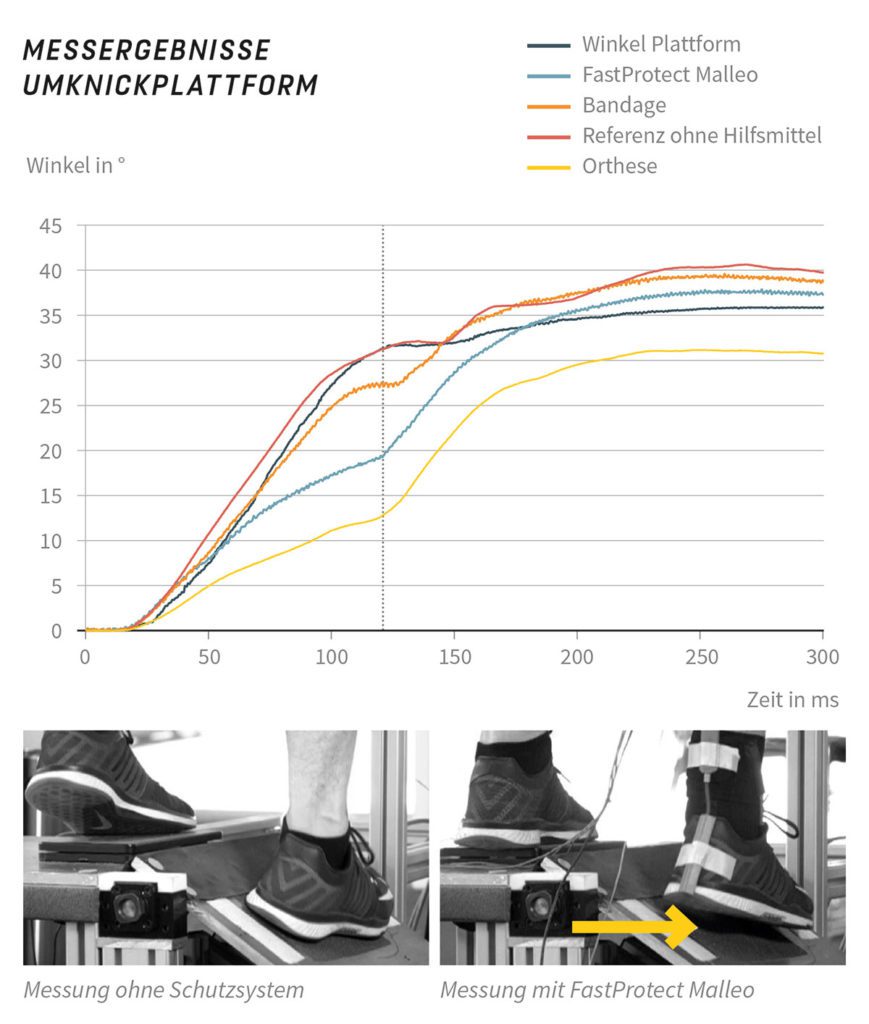
Neue „intelligente Bandagensysteme“ mit integriertem Sicherheitsgurt, die selbstständig auf ein Supinationstrauma reagieren und mittels „dilatanten Fluiden“ in einem Zylinder an der Knöchelaußenseite dem Umknicken gegensteuern können, sind erstmals erhältlich. Diese in das Bandagensystem integrierte Technologie soll mit einer Reaktionszeit von 20 Millisekunden verhindern, dass sich das Sprunggelenk bei einem Supinationstraumas aus dem physiologischen Bewegungsausmaß bewegt. Gleichzeitig garantiert das Bandagensystem aber den Tragekomfort einer Strumpfbandage. In einer Studie am Julius Wolf Institut der Charité Berlin [22] wurde die Wirkung der Technologie bei realen Umknicksituationen an 16 Probanden mit OSG-Instabilität nach lateraler Bandruptur bei einbeinigen Landungen nach einem Sprung und mittels Umknickplattform untersucht. Dies wurde unter drei unterschiedlichen Ausgangsbedingungen getestet: zum einen mit dem aktiven Schutz durch die Technologie, mit einer Placebo-Bandage ohne Schutzfunktion und ganz ohne Bandage. Die Messergebnisse zeigten, dass die Schutzwirkung des „Sicherheitsgurtes“ zwischen 65 und 140 Millisekunden eintrat und es im Rahmen der einbeinigen Landungsbelastung zu keinerlei messbaren Bewegungseinschränkungen im Sprung- und Kniegelenk in der saggitalen Ebenen kam [22]. Speziell Sportler aus dem Bereich der Risiko-Sportarten könnten nach stattgehabter Verletzung des lateralen Kapsel-Bandapparates nach Supinationstrauma auf Grund der o.g. Ergebnisse in der Sekundär- und Tertiärprophylaxe von diesem Bandagentypus profitieren. Problematisch ist nach wie vor, dass sämtliche auf dem Markt vorhandene OSG-Orthesen/Bandagensysteme keinen Einfluss auf die rotatorische Instabilität haben [23]. Jedoch ist die Studienlage zur Prävention von OSG Distorsionen noch lückenhaft und speziell im Leistungssport existieren höchst individuelle Grundvoraussetzungen bzgl. der Bewegungs- und Belastungsmuster. Daher werden auch in Zukunft die meisten Entscheidungen im praxischen Alltag auf der Basis klinischer Erfahrungswerte, individueller Patientenparameter, sowie wissenschaftlicher Evidenz beruhen.
Literatur
[1] Schmitt H., 2013.
[2] Gaulrapp H. et al 2010.
[3] Zech A GH et al 2014.
[4] van Rijn RM, van Os AG, Bernsen RM, Luijsterburg PA, Koes BW and Bierma- Zeinstra SM. What ist he clinical course of acute ankle sprains? A systematic literature review. The American journal of medicine.2008;121:
324 – 331 e6.
[5] Malliaropoulos M, Ntessalen M, Papacostas E, Longo UG and Mafulli N Reinjury after acute lateral ankle sprains in elite track and field athelets. The American journal of sports medicine.2009; 37:1755 – 61.
[6] Verhagen EA, Van Mechelen W and de Vente W. The effect of preventive measures on the incidence of ankle sprains. Clinical journal of sport medicine: official journal of the Canadian Academy of Sport Medicine.2000; 10:291-6.
[7] VBG Sportreport 2020.
[8] Pinjnenburg ACM, J Bone Joint surg Am, 2000, Verhagen EA, J Sci Med Sport, 2011.
[9] Van Dijk et al., KSSTA, 2013.
[10] van Rijn, Willemsen, Verhagen, Koes und Bierma- Zeinstra, 2011.
[11] Garrick JG, Am J Sports Med,1977.
[12] Konradsen L et al, Scand J Med Sci Sports 2002.
[13] J. Freiwald et al, 2007/2010.
[14] Chan et al. 2011.
[15] Polzer et al, 2012.
[16] Martin RL ,Davenport TE et al, 2013.
[17] Wiley J.P. et al, 1996.
[18] Tamura K., Radzak KN et al, 2017.
[19] Ubell ML et al, 2003.
[20] Olmstedt LC, Vela LI et al, 2004.
[21] Cordova ML et al, 2010.
[22] Alison N Agres, PhD et al, 2019.
[23] Müller u. Hintermann, 1996.
Autoren
ist Gründer und Inhaber der Orthopädie am Gürzenich, privatärztliche Gemeinschaftspraxis für Orthopädie, Sportmedizin und Fusschirurgie in Köln. Er ist Facharzt für Orthopädie und Unfallchirurgie mit den Zusatzbezeichnungen Sportmedizin und Chirotherapie sowie Spezialist für Fuß- und Sprunggelenkchirurgie und seit 2007 Mannschaftsarzt (zertifizierter M-Arzt der VBG) des Handballbundesligisten TSV Bayer Dormagen.