In der sportmedizinischen Betreuung arbeiten mehrere Professionen (Ärzte, Therapeuten, Sportwissenschaftler, Psychologen, Pädagogen) eng zusammen. Dabei sind diese auf eine einheitliche wissenschaftliche Sprache in der Kommunikation angewiesen. Nicht selten wird aneinander vorbeigeredet oder unwissenschaftliche Bezeichnungen sind der fehlenden diagnostischen und therapeutischen Kompetenz geschuldet.
Begriffe wie Erdung, Energiefluss, Schlacken, Irisdiagnostik oder unwissenschaftliche Therapieformen (Reiki, Blaulichttherapie, statische Magnetfeldtherapie mittels Armreifen und Bändern) gefährden diese Kommunikation und helfen den betreuten Sportlern nicht. Das Grundlagenwissen zu den wissenschaftlichen Teilgebieten der Sport-(physio)therapie, Manuellen Medizin, Funktionsmedizin [6, 41, 46, 63, 64, 67] muss dafür von allen anwendungsbereit vorgehalten werden. Das Betreuungsteam muss sich bei der Kommunikation auf einen einheitlichen wissenschaftlichen Sprachgebrauch einigen, nur dann gelingt eine erfolgreiche Zusammenarbeit. Die Erkrankungen und Verletzungen von Sportlern erfordern immer einen multimodalen, interdisziplinären Therapieansatz eines multiprofessionellen Teams [63, 64]. Zu diesem sollte immer neben einem Facharzt/Arzt mit der Zusatzbezeichnung Sportmedizin ein Sportwissenschaftler und ein Therapeutenteam gehören. Die Basis für den gemeinsamen Sprachgebrauch sind die wissenschaftlichen Definitionen der Konsensuskonferenz für die Physikalische und Rehabilitative Medizin der D-A-CH-Gesellschaften [64]. Weiterhin werden im Folgenden auch die wissenschaftlichen Definitionen und Begriffe aus den Standardwerken der Sportmedizin im Bereich der Leistungsphysiologie und Funktionsmedizin aufgegriffen [6, 64, 67]. Begriffe wie Balance-Dysbalance, Funktion-Dysfunktion, Stereotyp-Stereotypstörung, Ko-Kontraktionen (KK) und Synkinesen müssen in Normwert-Modelle eingeordnet werden und immer sportartspezifisch im Sinne einer Spezialnorm bewertet werden (Abb. 1).

[63, 64 (mit frdl. Genehmigung Kiener-Verlag 2023) © thesportgroup GmbH]
Dysbalance
Viel komplizierter wird es bei der Beurteilung von primären und sekundären Funktionsstörungen bei Sportlern. Dabei rufen Adaptationen oder Maladaptationen Veränderungen einzelner Elemente / Komponenten der Funktion hervor (z. B. Kokontraktorenanteil, konditionelle Fähigkeiten) und werden oft als Dysbalancen beschrieben. Der Begriff Dysbalancen darf dabei noch keine Bewertung darstellen. Dysbalancen sind aber häufig ein wichtiger Kontextfaktor für die Entwicklung von Funktionsstörungen. Der weit verbreitete Begriff der „Dysbalance“ ist unter den einzelnen Professionen (Ärzte / Therapeuten) völlig unterschiedlich besetzt. Dysbalancen dürfen auf keinen Fall mit Funktionsstörungen gleichgesetzt werden. Im Gegenteil, Dysbalancen sichern die physiologische Funktion unter veränderten Kontextfaktoren / Umweltbedingungen weiterhin ab.
Definition Balance
Balance kennzeichnet einen Zustand eines Systems, in dem die systemimmanenten Faktoren (konditionellen Fähigkeiten) des Systems seine physiologische Funktion ermöglichen, es ist in Balance [63]. Balance ist die Grundlage einer physiologischen Funktion – über alle Organsysteme hinweg. Hier sind
z. B. die Qualität der Sensomotorik, der Statik inkl. der Haltefunktionen, aber auch der Perfusionsdruck als hämodynamische Kenngrößen zu erwähnen. Weitere Beispiele mit wissenschaftlichen Grundlagen in den Lehrbüchern „Beschreibende und funktionelle Anatomie“ [67] und „Funktionsmedizin“ [6].
Definition und Kontextfaktoren der Muskulären Balance
Muskuläre Balance besteht, wenn die muskulären konditionellen Fähigkeiten (früher der Agonisten / Antagonisten) der Synergisten und Kokontraktoren sowie der muskulären Funktionsketten im Rahmen existierender Kontextfaktoren der Bewegung und Haltung deren physiologischen Gebrauch ermöglichen [63]. Zu den Kontextfaktoren der muskulären Balance gehören [46, 63, 64]:
- Individualität der Morphologie (z. B. Hypo- oder Hypermobilität; Bindegewebsaufbau)
- Asymmetrie
- Geschlecht
- Alter
- Psychotonus
- persönliche und soziale KF
- Wichtige Parameter, welche eine Balance des muskuloskelettalen Systems kennzeichnen, sind [63,64]:
- Stereotypien
- Synkinesen
- Ko-Kontraktionen (KK)
- Muskelfunktionsketten (Bewegungsstabilisation,Muskelschlingen)
- Kineme, als angeborene Bewegungsmuster (Streck- und Beugekineme)
An dieser Stelle muss aus Kapazitätsgründen auf die weiterführende Literatur verwiesen werden [6]. Es wird im Folgenden nur die Frage beurteilt, wie gehen wir in der Sportmedizin mit KK um, welche sportartspezifische Rolle spielen diese in der Bewertung hinsichtlich Diagnostik und Therapie.
Ko-Kontraktionen
Sie sichern die Durchführung einer Funktion so ab, dass die Gelenkpartner sowohl hinsichtlich ihrer biomechanischen Zuordnung als auch hinsichtlich der Stabilisierung durch Kapsel, Bänder und Faszien die optimale Ausführung der Funktion ohne Gewebeschädigung ermöglichen [6, 46]. Die frühere Bezeichnung einzelner Muskeln mit Agonist und Antagonist machen diesen Sachverhalt nicht deutlich, da es sich immer um ein Zusammenspiel der muskulären Funktionsmuster und nicht um gegensätzliches Agieren handelt. Kokontraktoren (KKen) sind Synergisten.
Praxis
So spielt der M. popliteus im Bereich des Kniegelenks eine sehr wichtige Rolle für die Kapselspannung, die Translokationsbewegung und damit für die Sicherung der Gelenkfunktion, vor allem bei exzentrischen Belastungsformen. Damit erfüllt er eine Verletzungspräventionsfunktion, obwohl er hinsichtlich der Extension und Flexion keine Kraftvektoren entfaltet. Kommt es zu Verletzungen des Kreuzbandes (LCA-Ruptur), finden wir im MRT oft auch Läsionen des M. popliteus, welche jedoch häufig weder bei der Bildauswertung noch beim klinischen Befund Beachtung finden. Dabei spielt er in der Rehabilitation dieser Verletzung eine entscheidende Rolle, um Re-Rupturen zu vermeiden. Nur durch KKen kann die optimale Gelenkpartnerstellung justiert werden und dies bei jeder Gelenkstellung und jeder Belastung. Diese ist nur aktiv untersuchbar, alle passiven Untersuchungen der Gelenke geben nur Auskunft zu Bändern, Kapseln, Menisci einschließlich Faszien.
Merke: Am Kniegelenk ist es entscheidend, ob der Winkel unter 60° Flexion ist (Gehen), über 60 – 90 ° (Radfahren, Treppensteigen) oder über 90° (Tiefkniebeuge) ist. Die Aktivität der KKen verändern sich auch, wenn man ohne oder mit Gewicht geht, Treppe steigt, oder seine „optimale“ Gehgeschwindigkeit verändert – das Drehmoment im betrachteten Gelenk ist für die KK von entscheidender Bedeutung ist (siehe auch multi-joint-training) [6, 63]. Ist die optimale Gehgeschwindigkeit zwischen 4,9 und 5,1 km/h und man geht langsamer, nehmen die KK zu. Beim schnelleren Gehen nehmen sie ab. Dies bedeutet, dass das „Lockerlassen“ eine maximale Geschwindigkeit ermöglicht, was „normale“ KK verhindern würden. Bei Sprintern und Weitspringern hat Tittel 2014 [74] dies eindrucksvoll beschrieben. In der internationalen Literatur herrscht Uneinigkeit und je nach Normwertmodell oft gegensätzliche Positionierungen zur Bewertung von KK. Im vorliegenden Schrifttum gibt es eine sehr uneinheitliche Beurteilung des Begriffes „KK“ [1 – 5, 7 – 17, 18 – 24, 25 – 36, 37, 40, 55, 56, 66 – 69].
Vermehrte KK werden häufig beim Erlernen von motorischen Bewegungen, bei Ermüdung und bei pathologischen Prozessen oberhalb der spinal-zentralen Funktionsebene beobachte. Somit ist eine globale Bewertung von positiv bis negativ nur unter Beachtung der Gesamtsituation möglich. Generell sind KK Aktivitäten von Muskeln oder Muskelgruppen, welche für die primäre Bewegungsausführung (eingelenkig, mehrgelenkig) nicht zwingend hinsichtlich des Kraftvektors notwendig sind. Sie sichern jedoch die Bewegung bzw. Funktion ab (Gelenkstabilisierung, Gleichgewicht) oder unterstützen bereits ermüdende Muskeln (sog. Hilfemuskeln). Während Beveridge et al. 2022 für Musizierende einen abnehmenden KK-Anteil bei Schlagwerkern als positiv und damit erhöhte KK instrumentalspezifisch als negativ einschätzen, kommen andere Autoren zur gegenteiligen Bewertung [10, 13, 14 – 17]. So werden auch die Meinungen vertreten, dass eine zu hohe Festigkeit im Gelenk durch verstärkte KK die gewünschte Bewegung beeinträchtigt [4, 5, 10, 14 – 17]. Jabusch [in 2] versteigert sich sogar zu der Aussage, dass bei Musikern KK vermieden werden sollten, was neurophysiologisch unmöglich ist. Insbesondere bei Instrumentalisten, Musikern, aber auch Sportlern gibt es regelhaft statische (vermehrte KK) und dynamische (verminderte KK) Bewegungsanteile. Bei dynamischen Bewegungsanteilen ist die Bewegungsgeschwindigkeit für die Aktivität der KKen von entscheidender Bedeutung (niedrig unter 100 °sec; hoch über 180 °sec).
Bei Radsportlern (Abb. 2) konnte sehr gut der Kokontraktorenanteil bei einer dynamischen hohen Bewegungsgeschwindigkeit untersucht werden. Ohne diese KK würde es zu einem vorzeitigen Verschleiß vor allem der Mensicii infolge fehlender Zentrierung der Gelenkpartner kommen. In den 4 Trittphasen ist der %-Aktivitäts-Anteil der KK variabel, aber immer erforderlich und nachweisbar [67]. So fanden Rau et al. 2016 [62] bei einer kompletten Pedalumdrehung beim Radfahren (Klickpedal) eine Grundaktivität des M. gluteus maximus. Dieser sichert mit einer zeitweisen Mitaktivierung des M. gluteus medianus eine Stabilisierung des Hüftgelenkes. Ähnliches fanden sie auch am Kniegelenk. Der M. gastrocnemius lateralis zeigt Aktivitäten bis weit in den aufwärtsstrebenden Abschnitt, obwohl der Muskel hier keine kraftausübende Funktion mehr hatte. Diese Funktion ist nach Dorel et al. 2008 [21] und Hug et al. 2009 [38] als Gelenkstabilisierung zu werten. Van Ingen Schenau et al. 1995 [68] untersuchte dazu einen Zusammenhang des Koaktivierens zweier antagonistischer Muskelgruppen – M. vastus medialis und M. vastus lateralis sowie M. biceps femoris und M. semitendinosus mit der Erkenntnis, dass diese eigentlich „unökonomischen“ Muskelaktivitäten durchaus gerechtfertigt sind, weil sie eine kontrollierte Bewegung von verschiedenen gleichzeitig agierenden Kraftvektoren ermöglichen [68, 40].

(mit frdl.Genehmigung Siemens Healthcare GmbH)
Beispiele
Aktivitäten des täglichen Lebens (ADL)
Bei einer Bewegung des Armes in die Streckung bei gleichzeitiger Abduktion des Armes werden nicht nur „Agonisten“ und „Antagonisten“ tätig, sondern es sorgen Muskeln wie die Mm. teres minor und major sowie der M. pectoralis für die richtige Zentrierung des Oberarmkopfes in der Gelenkpfanne. Diese KK sichern somit die korrekte, physiologische Bewegung ab. Ohne KK würde ein vorzeitiger Verschleiß bei dieser Bewegung im Gelenk auftreten. Das Auftreten von pathologischen KK kann die richtige Bewegungsausführung verhindern oder beeinträchtigen (erhöhter Psychotonus oder pathologische zentrale Innervationsmuster).
Fußball
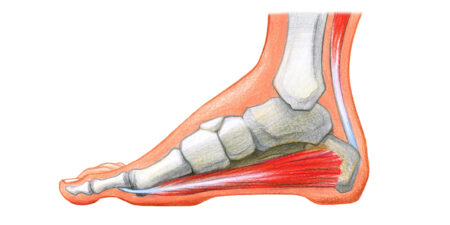
Beim Fußballspieler wird am Standbein beim Torschuss die ischiocrurale Muskulatur zur Stabilisierung des Kniegelenkes eingesetzt, d. h. es erfolgt eine Ko-Kontraktion der Synergisten „Antagonisten“ im Sinne einer Synergie mit der Streckschlinge. Der M. popliteus strafft dabei die hintere Gelenkkapsel zum Schutz des Kniegelenkes ebenfalls im Sinne einer Ko-Kontraktion (Abb. 3).
(mit frdl.Genehmigung Siemens Healthcare GmbH)
Klinik
Die Halsmuskulatur, welche an den Rippen bzw. der oberen Thoraxapertur ansetzt (z. B. Mm. sternocleidomast. und Mm. scaleni ant. – post.), kann beim Asthmatiker oder bei COPD als Atemhilfsmuskulatur eingesetzt werden. Es kommt zu deren Ko-Kontraktion während der Einatmung.
Muskelfunktionsketten
Muskelschlingen nach Tittel 2016 [67] im Sinne von KK sichern nun im Gegensatz zu den oben genannten einsegmentalen Funktionen, multisegmentale Funktionsketten ab.
Dabei gibt es immer Muskeln, welche mehr als ein Bewegungssegment überbrücken und für diese mehrgelenkigen Funktionen von großer Bedeutung sind, zumal sich durch verändernde Bewegungswinkel immer neue Zuordnungen ergeben.
Beispiele: M. gastrocnemius, M. bizeps humeri,
Wir sprechen dann von einsegmentalen oder multisegmentalen KK.
Eine Balance im biophysikalischen Sinne gibt es beim Menschen im Bereich des muskuloskeletalen Systems so gut wie nicht. Dies hängt im Wesentlichen mit den Auswirkungen der Schwerkraft zusammen.
Eine Balance zwischen KKen (oder früher Agonist/Antagonist) finden wir bei isokinetischen Untersuchungen nur bei Funktionen, welche sich als Rotationsbewegungen um die senkrechte Körperachse definieren: Beispiele hierfür sind im Stand: Rumpfrotation und die Innen- und Außenrotation im Kniegelenk. Hier wirken fast immer alle beteiligten Systeme mit ihren konditionellen Eigenschaften im Verhältnis 1:1 zusammen, weil die Schwerkraft nicht die bestimmende Rolle für eine seitengleiche Bewegung darstellt.[63,67]
Aber schon bei der Knieflexion und Knieextension ist dies komplett anders. Durch die Schwerkraft haben wir eine unterschiedliche Ausprägung der beteiligten Strukturen mit ihren konditionellen Eigenschaften. Im biophysikalischem Sinne bestehen Dysbalancen, welche jedoch im Sinne der physiologischen Funktionsausführung unter Schwerkraftbedingungen eine Balance sichern. Dieser Unterschied zwischen einer biophysikalischen Balance und einer physiologisch erforderlichen Balance ist bei Betrachtung der Fußheber-/Fußsenkerfunktion teilweise erheblich. (SG Plantar/Dorsal)
Bei Beachtung der genannten Grundprinzipien wird deutlich, dass die Beurteilung von Funktionen nicht auf die Prüfung einzelner Systeme bezogen werden darf. Der Kraftgrad einzelner Muskeln (z.B. JANDA Test [41]), sagt noch nichts über Balance, Dysbalance oder Funktion und Funktionsstörung aus. Solche Tests überprüfen nur einzelne Teilaspekte einer Funktion, in diesem Falle nur der Kraft aus dem Bereich der konditionellen Fähigkeiten. D.h. heißt, wenn der Kraftgrad noch im Idealnormbereich ist, können seine Konditionellen Fähigkeiten (dynamische Kraftausdauer, Koordinative Fähigkeiten) schon in einem Bereich liegen, welcher Funktionsstörungen zur Folge hat.
Muskuläre Dysbalancen wird als Begriff im Alltag sehr oft und immer im Sinne einer Pathologie verwendet. Es wird nicht darüber nachgedacht, dass Abweichungen im Sinne adaptiver Vorgänge auch enorme positive Aspekte haben.
Eine Untersuchung zum Begriff Muskuläre Dysbalance mit 280 Datenbanktreffern hat folgende Definition von Freiwald und Engelhardt 1996 [25] ergeben:
Die neuromuskuläre Balance ist durch die anforderungsgerechte Homöostase aller an dem arthronalen System beteiligten nervösen und humoralen Funktionen und Strukturen mit physiologischer Potenz gekennzeichnet.
Neumann (1997/2004) definiert Dysbalance ehr als Pathologie [7]: Abweichung vom Normalen (Individuellen) motorischen Stereotyp (Bewegungsprogramm), die durch zeitlich veränderte und instabile, gezielt nervale Aktivierung einzelner Muskelgruppen zu Bewegungseinschränkungen, Leistungsabnahme und / oder arthromuskulären Beschwerden führt.
Beide Diskutanten zeigen das Dilemma auf. Freiwald mit seiner Definition, welche auch die positiven Aspekte einer Adaptation beinhaltet und Neumann mit seiner Definition im Sinne einer Pathologie.
Die Universität des Saarlandes definiert muskuläre Dysbalancen nur noch als Pathologie: Wenn sich die Muskeln, die an einem Gelenk angreifen, nicht mehr in ihrem physiologischen Gleichgewicht befinden, spricht man von einer muskulären Dysbalance. Muskuläre Dysbalancen entstehen häufig zwischen zur Verkürzung und zur Abschwächung neigenden Muskeln. [73]
Insgesamt kann Freiwald [25] zugestimmt werden, wenn er sagt: Die Definitionen muskulärer Dysbalancen sind nicht präzise, die Aussagen sind fast ausschließlich auf Beweglichkeits- und Kraftkomponenten sowie auf intra- und interindividuelle Normwerte bezogen.
Aktuelle Definitionen sind so weit gefasst, dass sie beispielsweise sämtliche Veränderungen der Homöostase aller an den arthronalen Systemen beteiligten nervösen und humoralen Funktion umfassen. In letzter Zeit wurden auch noch die funktionalen Aspekte der Faszien hinzugenommen. Durch diese starke Ausweitung verliert der Begriff seine Aussagefähigkeit. [25]
Dysbalancen sind somit primär Anpassungen an von außen oder innen wirkende Kontextfaktoren, diese können als Deadaptation, Maladaptation oder positiv als Adaptation erfolgen und stellen den Versuch dar, die Funktion unter den gegebenen Bedingungen aufrecht zu erhalten.[63]
Zusammenfassung und Fazit für die Sportpraxis
KK sind angeborene Bewegungsmusterinhalte, sie sind somit nicht erlernbar, aber anpassbar an veränderte biomechanische und funktionelle Belastungen/Drehmomente.
Aus unserer Sicht sind diese nur indirekt trainierbar: über den Ansatz biomechanischer Belastungen/Drehmomente – als sich selbst optimierendes System (Zeit, %, Drehmoment, Bewegungswinkel-Geschwindigkeit). Niedersprungtraining wäre als Beispiel zu nennen, um Kokontraktoren an ein Anforderungsprofil anzupassen.
Bei Kraftsportarten ist ein hoher KK-Anteil verletzungsminimierend, bei Schnellkraftsporten ist die Reduktion von KK leitungsverbessern (Sprint, Tischtennis). Dies gilt auch für alle Aktivitäten des täglichen Lebens und verschiedene Berufe (Musiker, Bauarbeiter).
Dabei ist immer die Kenntnis notwendiger KK für den Sportmediziner bedeutungsvoll, weil nur so Abweichungen des %-Aktivierungszustandes der KKen diagnostiziert werden können.
KK sind ein enorm wichtiger, wenn nicht sogar der wichtigste muskuläre Anteil zur Verletzungsprävention!
Literatur beim Verfasser.
Autoren
ist Facharzt für Physikalische und Rehabilitative Medizin und Sportmedizin mit Zusatzbezeichnungen Chirotherapie/Manuelle Medizin, Spezielle Schmerztherapie u.w. Er war von 1990 – 2022 Chefarzt des Zentrums für Physikalische und Rehabilitative Medizin am Klinikum Weimar und von 2012 – 2022 Leiter des lizensierten sportmedizinischen Untersuchungszentrums des DOSB am Klinikum Weimar. Außerdem ist er Herausgeber einiger Standardwerke der Funktions- und Sportmedizin.