Prof. Dr. med. Andreas Lenich, Hannah Jendreyko, Dr. med. Frank Styra
Bei der folgenden Fallschilderung geht es um die Therapiemöglichkeiten der chronischen Tendinopathie der Patellasehne und wie ein Athlet mit zunehmenden Schmerzen trotz ausgeschöpfter konservativer Therapie 100 Tage vor Olympia damit umgeht, die Teilnahme nicht zu gefährden und bestmögliche Leistung zu erbringen. Diesem Problem hat sich Tobias Potye letztes Jahr mit uns gestellt.
Das Jumpers Knee bzw. Patellaspitzensyndrom entsteht nicht nur bei sportlicher Überlastung, sondern kann auch durch Aktivitäten des alltäglichen Lebens auftreten und gilt bei Betroffenen wie bei Ärzten und Physiotherapeuten als langwierig, zeitraubend und frustrierend. Besonders häufig tritt diese Erkrankung in den Lauf- und Sprungsportarten im Alter von 18 – 30 Jahren auf, was auf die in dieser Lebensphase oft überdurchschnittlich hohe Trainings- und Wettkampfbelastung zurückzuführen ist.
In Kombination mit unzureichenden Regenerationsphasen und Dysbalancen in den funktionellen Ketten entsteht typischerweise eine Tendinose im proximalen Bereich der Patellasehne [7]Diese Diagnose kann für viele Athleten nicht nur zu Leistungseinbußen, sondern sogar bis hin zum Ausscheiden aus dem Leistungssport führen. Die Behandlung stellt daher nicht selten eine Herausforderung dar – eine gut strukturierte Therapie und engmaschiges Monitoring sind unerlässlich, um Schmerzen zu reduzieren, die Trainingsintensität optimal zu steuern und Ausfallzeiten zu vermeiden. Konservative Therapien wie ein spezifisches Sehnentraining, Physiotherapie, ESWT oder NSAR, gefolgt von invasiveren Therapien mit Injektionen werden prinzipiell gut angenommen, sind aber zeitaufwendig und erfordern eine hohe compliance. Mitunter deswegen reichen in bis zu 20 % der Fälle diese Behandlungen nicht aus, sodass eine aggressivere Intervention erforderlich wird [1]. Hier ist die letzte Option nach (im individuellen Rahmen) ausgeschöpfter konservativer Therapie üblicherweise die offene Operation, mit den einhergehenden Risiken, längerer Rehabilitation und Zeitverlust bis zum return-to-competition, was es gerade im Spitzensport zu vermeiden gilt [5]. Diese therapeutische Lücke schließt die perkutane Ultraschalltenotomie (PUT) als neues mikroinvasives ultraschallgesteuertes Verfahren (TENEX) [3, 6, 8]. Nach Besuch eines Workshops zu dieser Thematik und nachdem sämtliche konservativen Therapien bereits ausgereizt worden waren (siehe Patient‘s Voice), entschied sich Tobias Potye für den Eingriff. Der Countdown zu Olympia läuft.
Was ist es und wie funktioniert es?
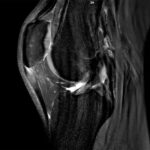
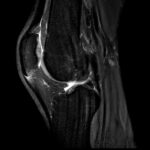
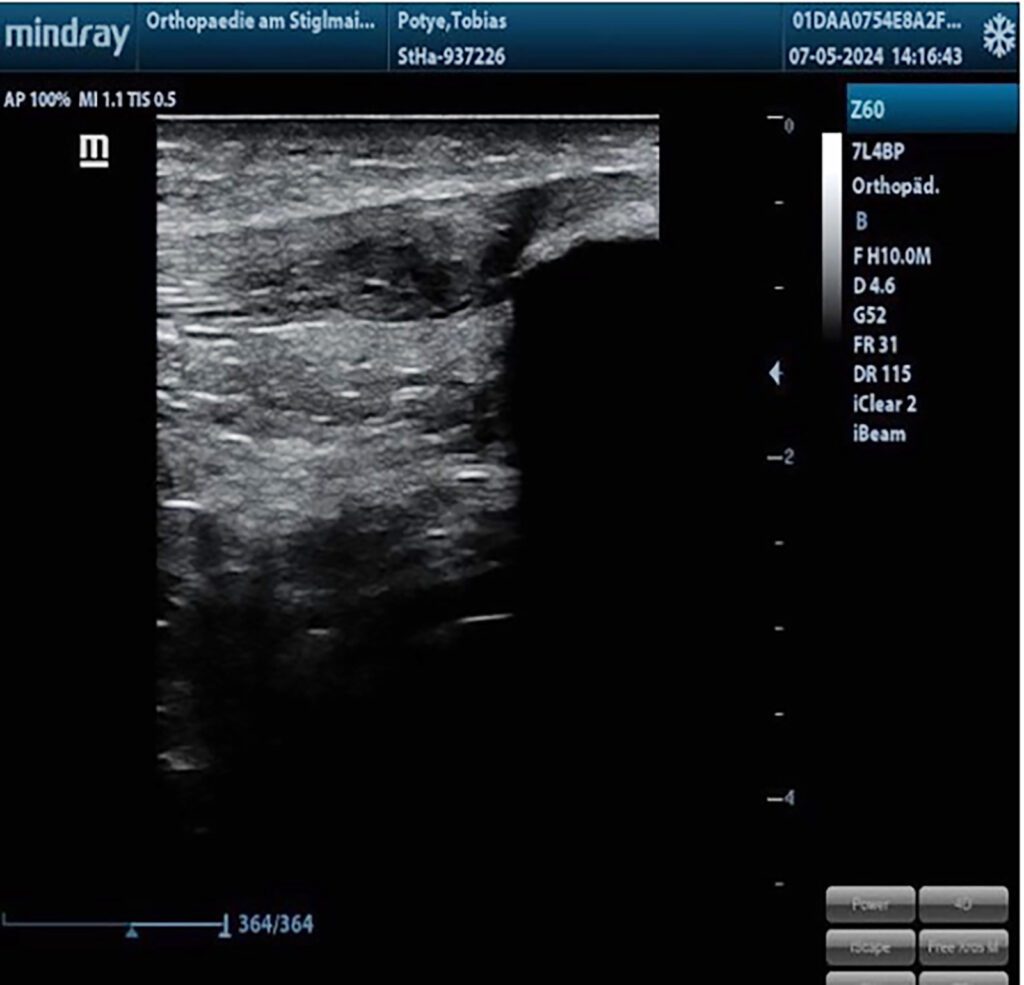
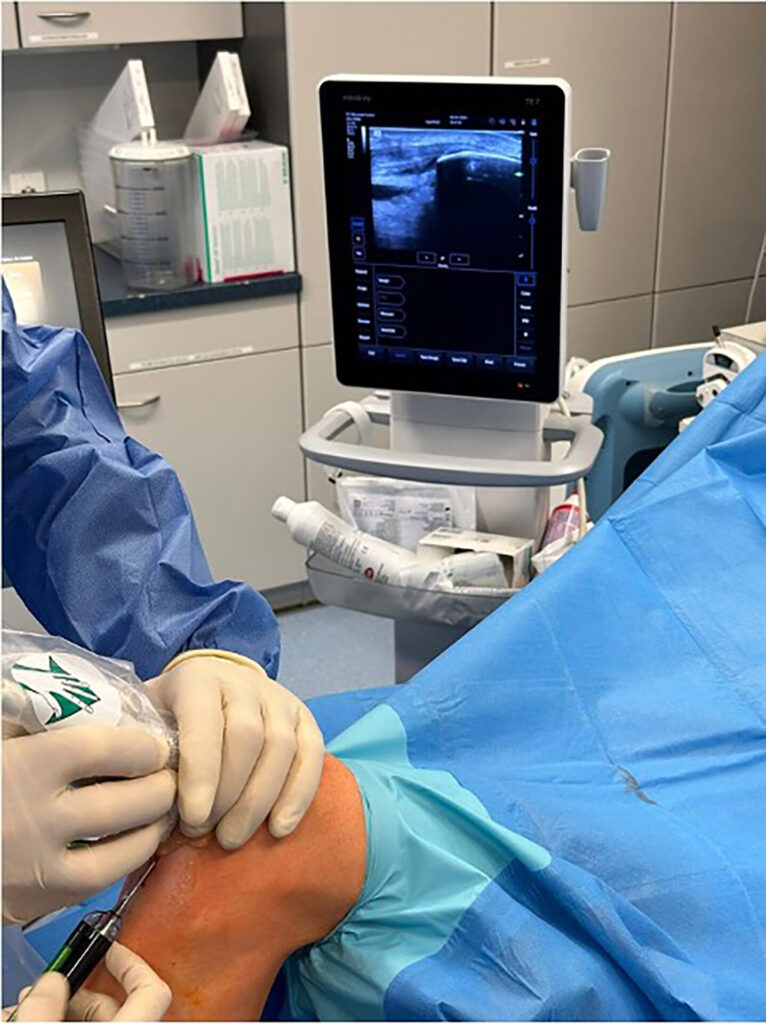
Im Mittelpunkt steht bei der Tendinopathie ein ungünstiges Verhältnis zwischen chronischer Belastung und Belastbarkeit der Sehne durch vermehrte Bildung von Typ-III-Kollagen. Prinzipiell wird Typ-III-Kollagen zwar in frühen Heilungsphasen vermehrt gebildet, aber später auch wieder durch den stabileren Kollagentyp I ersetzt. Kurzfristig ist eine gewisse Zunahme von Typ III daher Teil des natürlichen Reparationsprozesses. Bleibt jedoch ein hoher Typ-III-Anteil im Sehnengewebe bestehen, führt das zu einer qualitativ minderwertigen Gewebestruktur, da Typ III mechanisch weniger belastbar ist als Typ I – das ist das narbig veränderte Sehnenareal, das im Ultraschall als hypoechogene Zone erscheint (Abb. 1). Im weiteren Verlauf erfolgt das remodeling der Sehne um dieses tendinopathische Areal herum und es kommt zur Größenzunahme des Gewebes [2, 4, 9]. Um diesen chronischen Prozess der Tendinopathie zu durchbrechen und eine strukturelle Heilung zu ermöglichen, kann das erwähnte Verfahren als eine Form der perkutanen ultraschallgestützten Tenotomie angewendet werden. Das Unternehmen TENEX (Tenex Health Inc.) hat ein eigenes Gerät entwickelt, das krankhaftes Sehnengewebe durch eine Ultraschallsonde mit Saug- und Spülsystem entfernen kann. Dabei kommt ein handgeführtes Instrument mit einer doppellumigen Ultraschall-Vibrationsnadel zum Einsatz, das über eine Stichinzision unter sonografischer Sicht in das tendinopathische Areal eingebracht werden kann (Abb. 2). Der postulierte Wirkmechanismus basiert auf der Phakoemulsifikation (Zertrümmerung) von nekrotischem Sehnen- und Narbengewebe, wobei gesundes Gewebe aufgrund anderer biomechanischer Eigenschaften intakt bleibt – analog zur Behandlung des Grauen Star am Auge. In Folge kommt es zu einer gezielten Auslösung einer Entzündungsreaktion, um Reparaturprozesse anzukurbeln, sodass die Sehne wieder im gesunden heilen kann. Man drückt quasi den reset button der Sehnenheilung [3, 6, 8].
Training & Reha
Es ist jedoch wichtig zu betonen, dass sowohl vor als auch nach so einem Eingriff ein Sehnentraining essenziell und wichtig für ein gutes langfristiges outcome ist. Damit die Sehne organisiert heilt, muss sie in der Heilungsphase gezielt belastet werden („tendon loading“ durch entsprechende Trainingsvarianten). Auch andere orthobiologische Verfahren können postoperativ ergänzt werden, um Heilung zu optimieren und gegebenenfalls zu beschleunigen. Die Rehabilitation unterscheidet sich zwar abhängig von der behandelten Sehne, orientiert sich aber prinzipiell an den grundsätzlichen Phasen der Heilung: Inflammation, Proliferation und remodeling. Dieses Verfahren ist demnach zwar nicht als „quick fix“ zu verstehen, dennoch ist das postoperative Protokoll aufgrund der minimalen Invasivität vergleichsweise progressiv und wenig einschränkend. Die Rehabilitation gestaltet sich bei Athleten häufig sehr individuell, gerade in Hinblick auf Sportart, Zeitdruck für Qualifikationen oder Wettkämpfe wie Olympia. Wie Tobias Potyes Weg vor und nach der Therapie war, schildert er ausführlich in seinem Patient‘s Voice. Auch wenn er sich unglücklicherweise kurz vor Olympia am Fuß verletzt hat, war es dennoch bemerkenswert, dass er nur sechs Wochen nach dem Eingriff die deutschen Meisterschaften gewann und das Vertrauen in sein Knie wieder gefunden hat.
Patient’s Voice
Die Beschwerden an meiner linken Patella-Spitze ziehen sich nun schon über viele Jahre hinweg. Ich kann mich erinnern, dass es das erste Mal ein Thema 2015 war und ich damals die Praxis aufgesucht hatte. Es hatte sich damals durch Änderung des Trainings in Bezug auf das Krafttraining erstmalig geäußert und ließ sich auch sehr leicht behandeln, sodass es nach wenigen Monaten kein Thema mehr war. Nach zwei Monaten waren im Sommer wieder Wettkämpfe und Sprünge beschwerdefrei möglich. Wir haben damals mit Hyaluron und ACP am Knie gearbeitet.
Zwei Jahre später hatte sich die Problematik dann wieder geäußert, allerdings hatte ich das immer ganz gut im Griff. Meist äußerte sich die Symptomatik nur zu Beginn des Trainings und nach wenigen Sprüngen war es auch kein Thema mehr. Gelegentlich konnte ich die Symptomatik auch mit Ibuprofen oder anderen leichten Heilungsmitteln lindern, sodass sie mich nicht in meinem Wettkampfsport über Jahre hinweg gehindert haben.
Das ganze System ist dann 2018 zusammengebrochen, nachdem diese Reizung / Symptomatik an der Spitze so sehr zugenommen hatte, dass klar war, dass das behandlungsbedürftig war. Wir hatten damals im 11/ 2018 ein MRT gemacht und festgestellt, dass die Entzündung an der Patellaspitze so groß wie noch nie war. Daraufhin gab es eine einige Wochen Pause und ACP Therapie. Nach der Therapie habe ich fast das restliche Jahr mich einem Return-To-Sports-Programm gewidmet, um Schritt für Schritt wieder an die Belastung herangeführt zu werden. Das hatte leider nicht den erhofften langfristigen Erfolg gebracht, sondern es ist in den Folgejahren immer wieder unterschiedlich stark aufgeflammt und hat mich in meiner Sportlichkeit als Hochspringer gebremst.
Das ging dann so weit, dass ich Ende 2021 gezwungen war, nochmal den gesamten Umgang mit der Situation zu überdenken, vor allem mit Blick auf die anstehenden Europameisterschaften in München 2022. In der Vorbereitung auf die Saison 2022 haben wir uns im Training auf gezieltes Sehnentraining fokussiert und das herkömmliche leichtathletische Training zum Hochsprung auf ein Minimum aus hauptsächlich Sprintinhalten und keinen Sprüngen reduziert. Begleitend zum Training habe ich im Januar/Februar 2022 eine fünf wöchige f-ESWT Therapie in der Praxis gemacht. Isometrisches und exzentrisches Training standen auf der Tagesordnung, da man gezielt ansetzen muss, um den Sehnenstoffwechsel zu aktivieren und die Entzündung zu überwinden. Zu diesem Zeitpunkt ist die Rede schon von einer Tendinopathie an der Patellasehne, die sich mittlerweile breit gemacht hat. Ich hatte mittlerweile einen Umgang gefunden, der mir ermöglichte, Wettkämpfe auf Höchstleistung zu absolvieren und mich gleichzeitig im Training nur auf notwendiges Basistraining zu reduzieren und sehnenspezifisches oder Sehnen-Reha-Training zu konzentrieren. Sicherlich hat mich das in der absoluten Leistungsfähig immer eingeschränkt, aber die Möglichkeit grundsätzlich wettbewerbsfähig zu sein, war kurz vor der Heim-EM wichtiger! Das hatte zwei Jahre funktioniert 2022 und 2023 waren beides sehr erfolgreiche Saisons mit Steigerungen der Leistungsfähigkeit auf dem Weg zu den Olympischen Spielen 2024.
Ende 2023 war ich zuversichtlich das Problem durch gezieltes Training der Sehne kontrollieren zu können. Ich besuchte die Charité in Berlin, um dort einen exakt für meine Sehne angepassten Trainingsplan nach der Berliner Methode zu ermitteln und umzusetzen. Leider musste ich in der folgenden Hallensaison 2024 feststellen, dass das nicht ausreichend war und die Sehne doch medizinische Aufmerksamkeit braucht. Das Sehnentraining war zu diesem Zeitpunkt bereits zermürbend und schwer aufrecht zu erhalten. Ein Angebot der Praxis im September 2022, noch einmal den Zustand zu überprüfen und gegebenenfalls mit fokussierter Stoßwelle oder ACP in der Off-Season zu arbeiten, hatte ich nicht wahrgenommen, da ich fester Überzeugung war, an dem Punkt das Problem durch korrektes Training und Pflege der Sehne weiter im Griff haben zu können oder abzuschließen. Die Saison 2023 war eben weitestgehend beschwerdefrei! Nachdem ich mir einen Längsriss in einem Wettkampfsprung im Februar 2024 an der Sehne hinzugezogen hatte, war ich wieder in medizinischer Betreuung und wir haben die Sehne erneut unter die Lupe genommen haben. Dabei mussten wir feststellen, dass die Tendinopathie nach wie vor vorhanden war und zugenommen hatte. Das war bitter zu dem Zeitpunkt, da ich mich schon in der unmittelbaren Vorbereitung vor den Olympischen Spielen 2024 befand. Der Längsriss konnte sehr erfolgreich mit ACP therapiert werden und war dann auch in kürzester Zeit ausgeheilt. Allerdings, kurz vor Saisonbeginn 2024, hatte sich die Symptomatik an der Spitze erneut so sehr zugespitzt, dass es mir nicht mehr möglich war, normal zu rennen, geschweige denn zu springen.
Als ich Ende April mit extremen Beschwerden an der Patellaspitze aus einem Trainingslager zurückkam und direkt montags zur Untersuchung in die Praxis nach dem MRT kam, wurde ich über die TENEX-OP-Methode informiert, welche auch als vorletzte Eskalationsstufe zur Behandlung von Tendopathien gilt. Das war dann die Last-Minute-Chance, 100 Tage vor Paris, um die Möglichkeit zu kriegen, an den Olympischen Spielen teilzunehmen, dachte ich mir. Qualifiziert war ich schon, vor allem durch meine sehr starke Vorjahresleistung und bis zur Verletzung erfolgreiche Hallensaison. Grundsätzlich war ich auch in einem sehr guten Trainingszustand – eben bis auf die Patellasehne. Nach kurzer Bedenkzeit habe ich innerhalb von einer Woche mich für den minimal invasiven Eingriff entschieden. In der ersten Maiwoche sollte die OP durchführt werden, um noch so viel Zeit wie möglich vor den Olympischen Sommerspielen Anfang August zur Regeneration zu haben. Ich kann mich noch gut erinnern, als alle Orthopäden der Praxis versammelt in einem Raum waren und mit mir und meinem Trainer gemeinsam diese Option diskutiert haben. Ich hatte keine Zweifel und war fest überzeugt, dass das jetzt der Weg ist, den ich einschlagen muss, um eine Chance zu bekommen! Ich war dankbar für die weiteren Optionen und neuen möglichen Lösungen, die mir hier aufgezeigt wurden. Vor allem bei so einer langjährigen Symptomatik habe ich schon von vielen Ansätzen gehört und viele auch ausprobiert. Ich weiß, dass es immer ein Risiko gibt und man in jede Therapie Zeit und Geduld investieren muss, um festzustellen, ob es für einen funktioniert oder nicht. Aber in diesem Fall gab es nicht mehr viel Zeit für Experimente.
Die OP verlief schnell und ohne Probleme. Ich hatte sicherheitshalber zwei Krücken bekommen, auch wenn das im Normalfall nicht nötig ist. In meinem Fall war es aber entscheidend, den Heilungsprozess v.a. in den ersten zwei Wochen so wenig wie möglich zu stören. Die erste Woche nach der OP war sagenhaft, ich hatte erstmals das Gefühl nach vielen Jahren der Beschwerden, frei von Schmerz am Knie zu sein. Ich hatte über die Jahre den Glauben etwas daran verloren. Das kann einen überwältigen. Die Schwierigkeiten in meiner Situation sollten dann noch folgen, denn ich hatte einen recht knappen Zeitplan mit Blick auf erste Wettkämpfe im Vorlauf zu den Sommerspielen. Denn ganz ohne Vorbereitung dort anzutreten war nicht möglich. Die ersten Wochen bestanden im Training neben Rumpf- und Oberkörpertraining, aus Fahrradergometer ohne Widerstand und dann langsam gesteigerter Last. Nach fünf Wochen haben wir uns langsam an erstes Sprungtraining gewagt, und ich habe sogar meine erste Hochsprung Techniktrainingseinheit absolvieren können. Das Glück sollte aber leider nicht lange halten, denn schon das kleinste Zwicken hat bei mir sofort wieder Zweifel und Misstrauen ausgelöst. So kam es, dass es mir wieder schwerer gefallen ist das Bein zu belasten und aus Angst den Heilungsprozess wieder zu gefährden, hat sich beim mir eine Blockade eingeschlichen, welche das Hochspringen wieder fast unmöglich machte. Sicherlich ist der Zeitrahmen auch für eine TENEX-OP nicht ideal gewesen. Die frühe Belastung nach dem Eingriff und die Regelheilzeit von mehreren Monaten bis ein Jahr an der Sehne, standen in direktem Widerspruch mit der Absicht 100 Tage nach der OP in Paris im Olympiafinale zu stehen. Ich habe es aber dann geschafft wieder ins Springen zu kommen. Drei Wochen vor Beginn der Spiele habe ich in meinem letzten Wettkampf vor Abreise den Zugang gefunden und war auf dem Weg Bestleistung zu springen, als dann bei einem Sprung ein starkes plötzliches Stechen an der Fußsohle, Fußinnenkante auftrat. Die Diagnose Teilriss der Plantarfaszie war erschütternd und besiegelte dann endgültig mein Schicksal für Paris drei Wochen vor Abreise. Das kann einen Zusammenhang mit der längeren Belastungspause und dann schnellen Belastungssteigerung haben, oder auch einfach Pech. Und was wäre in Paris möglich gewesen? Wir werden es nie genau wissen. In dem Moment, in dem es geschah, war ich dennoch komischerweise glücklich, denn das Knie hatte gehalten! Ich hatte es geschafft – ich bin richtig hochgesprungen!
In der Zwischenzeit konnte ich nach längerer Pause wieder umfangreicher trainieren. Die Patellasehne ist auch bei der letzten Bildgebung aus dem Januar deutlich besser als die letzte vor der OP, so das man nur von einer leichten Reizung sprechen kann. Sie war die meiste Zeit symptomfrei, allerdings ist das Problem nach wie vor noch nicht ganz aus der Welt. Sehnentraining und Pflege gehören weiterhin zu meinem Trainingsalltag. Mittlerweile auch für mehrere Sehnen an meinem Sprungbein, Plantar/ Achilles/ Patella. Sicherlich ist das langsam altersbedingt in meiner Sportart, was aber erst einmal nichts über die Leistungsfähigkeit aussagt, sondern nur weitere Anpassung des Trainings erfordert! Ich habe in der gesamten Zeit der Tendopathie beinahe jede Therapieform merhfach genutzt, Hyaluron, Traumeel, ACP, Milchsaure, Aktovegin, Blutegel, Röntgenreiz (3x!), Infrarot, f-ESWT, EPTe (Elektrolyse) und sicher habe ich sogar noch etwas vergessen. Ich würde die Entscheidung für die OP noch einmal treffen, allerdings mit ausreichend Zeit und Nachbereitung. Vielleicht kann man das TENEX sogar früher in Erwägung ziehen.
Tobias Potye
Literatur
- Andriolo L, Altamura SA, Reale D et al (2019) Nonsurgical Treatments of Patellar Tendinopathy: Multiple Injections of Platelet-Rich Plasma Are a Suitable Option: A Systematic Review and Meta-analysis. Am J Sports Med 47:1001–1018. https://doi.org/10.1177/0363546518759674
- Docking SI, Cook J (2019) How do tendons adapt? Going beyond tissue responses to understand positive adaptation and pathology development: A narrative review. J Musculoskelet Neuronal Interact 19:300–310
- Fick B, Stover DW, Chimenti RL, Hall MM (2021) The Safety of Ultrasound Guided Tenotomy and Debridement for Upper and Lower Extremity Tendinopathies: A Retrospective Study. Iowa Orthop J 41:82–90
- Khan KM, Cook JL, Bonar F et al (1999) Histopathology of common tendinopathies. Update and implications for clinical management. Sports Med Auckl NZ 27:393–408. https://doi.org/10.2165/00007256-199927060-00004
- Khan WS, Smart A (2016) Outcome of surgery for chronic patellar tendinopathy: A systematic review. Acta Orthop Belg 82:610–326
- Maag L, Linder S, Hackett L et al (2024) Effectiveness of Percutaneous Needle Tenotomy for Tendinopathies: A Systematic Review. Sports Health Multidiscip Approach:19417381241275659. https://doi.org/10.1177/19417381241275659
- Malliaras P, Cook J, Purdam C, Rio E (2015) Patellar Tendinopathy: Clinical Diagnosis, Load Management, and Advice for Challenging Case Presentations. J Orthop Sports Phys Ther 45:887–898. https://doi.org/10.2519/jospt.2015.5987
- Omodani T, Saito M, Ikuta F (2024) Ultrasound-Guided Percutaneous Ultrasonic Tenotomy for Refractory Patellar Tendinopathy in High-Level Athletes: A Case Series. Clin J Sport Med Off J Can Acad Sport Med. https://doi.org/10.1097/JSM.0000000000001275
- Xu Y, Murrell GAC (2008) The Basic Science of Tendinopathy. Clin Orthop 466:1528–1538. https://doi.org/10.1007/s11999-008-0286-4
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie und arbeitet als betreuender Arzt am Olympiastützpunkt Bayern. Zudem ist er GOTSzertifizierter Sportarzt und spezialisiert auf manuelle Therapien. Außerdem ist er als AGA-zertifizierter Chirurg sowie DVSE-zertifiziert für Schulter- und Ellenbogenchirurgie.