Der Prozess der Schmerzentstehung bei chronischen Beschwerden im Rückenbereich ist sehr komplex. Biologische als auch psycho-soziale Faktoren können entscheidend beitragen. In der Diskussion um Schmerzmechanismen wird jedoch oft außer Acht gelassen, was neuromuskulär als Folge der Schmerzen entsteht – nämlich eine Funktionseinschränkung und ein Abbau der tiefen autochthonen Rückenmuskulatur, v. a. des M. multifidus.
Während früher angenommen wurde, dass diese für die Wirbelsäule wichtige, segmental angeordnete Stützmuskulatur v. a. durch Inaktivität und zunehmendem Alter abbaut, weiß man heute, dass es insbesondere als Folge von Mikrotraumen zur einer Muskelhemmung und der so genannten „Multifidus Dysfunktion“ kommt, die in den meisten Fällen auch nach der Schmerzepisode anhält und weitreichende Konsequenzen hat.
Spinale Stabilität
Als stärkster Stabilisator der neutralen Zone – etwa 2 / 3 der Stabilisierungsarbeit in der Wirbelsäule sind darauf zurückzuführen – weist der Multifidus diverse Unterschiede zu anderen Wirbelsäulenmuskeln auf. Insbesondere die tiefen medialen Anteile des Multifidus sind mit vergleichsweise kurzen Fasern (umspannen zwei Segmente) und einer deutlich größeren Querschnittsfläche ausgestattet, wodurch intrinsische Steifigkeit und auf umliegende Strukturen Kompression erzeugt wird. Im Zusammenspiel mit den Wirbelkörpern sowie den Bandscheiben wird so eine intersegmentale Stabilisierung gegen Druck- und Scherkräfte sichergestellt. Die oberflächlichen Anteile des Multifidus, die bis zu fünf Segmente umspannen, sind zusammen mit der Muskelgruppe des M. erector spinae an der Aufrichtung der Wirbelsäule beteiligt. Eine gute Beweglichkeit und gleichzeitig hohe Stabilität zum Schutz des Rückenmarks sowie der Spinalnerven wird durch das perfekt abgestimmte Zusammenspiel zwischen den lokalen Gelenk-Mechanorezeptoren und einer hohen Dichte an Muskelspindeln gewährleistet. Einige dieser Prozesse laufen über die Rückenmarksbahnen ab und nicht über den Motorcortex, weshalb die Ansteuerung der Mm. multifidi nicht der willkürlichen Kontrolle unterliegt. Lediglich die Verarbeitung über das propriozeptive Feedback erfolgt im Gehirn [1].
Multifidus Dysfunktion und reduzierte neuromuskuläre Kontrolle
Bei bereits kleinen gewebsschädigenden Ereignissen werden Mechanorezeptoren im Wirbelgelenk und / oder paraspinalen Muskelspindeln aktiviert. Um eine Überlastung der betroffenen Gelenke oder Muskeln zu vermeiden, verursacht das mechanorezeptive Feedback über die Rückenmarksbahn eine arthrogene (vom Gelenk ausgehende) Hemmung der Multifidusaktivität. Dies bewirkt eine sensomotorische Störung der afferenten und efferenten Informationsverarbeitungsprozesse und eine Einschränkung der segmentalen Kontrolle und Gelenkstabilität. Auch kann dieser Prozess neben verminderter Muskelaktivität zu Müdigkeit und Krämpfen in benachbarten Muskeln führten. Das erklärt u. a. typische Begleiterscheinungen bei akuten Rückenbeschwerden wie Verspannungen im Bereich der umliegenden Muskulatur. Oftmals sind solche akuten Ereignisse selbstlimitierend und die schädlichen Auswirkungen lassen sich durch Aufrechterhaltung der körperlichen Aktivität und sanfter lokaler Aktivierung wieder reduzieren. In vielen Fällen bleiben andauernde funktionelle und strukturelle Veränderungen des Multifidus (= „Multifidus-Dysfunktion“) auch nach Abklingen der Symptome und über die normale Heilungszeit hinaus bestehen. Die daraus resultierende funktionelle Instabilität ist ein Risiko für weitere Schmerzepisoden, indem u. a. auch der Verschleiß der passiven Strukturen beschleunigt wird. Zusammen mit veränderten Bewegungsmustern, die sich sogar im Cortex manifestieren und einem typischen Angstvermeidungsverhalten, scheinen diese Prozesse einen großen Anteil an der Chronifizierung von Beschwerden haben (siehe Abbildung). Einen ähnlichen Effekt kann eine Nervenkompression haben, durch die der Multifidus nicht mehr richtig innerviert und aktiviert wird [1, 2].
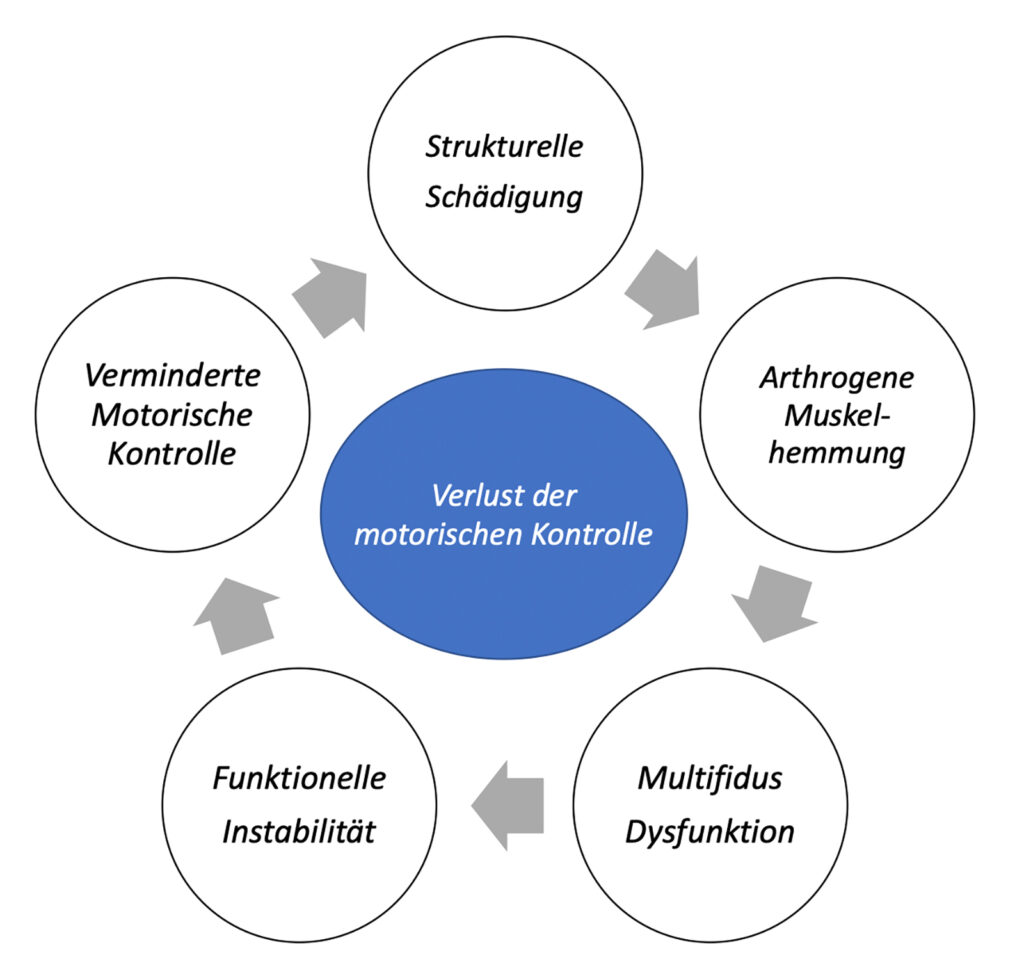
Als finale Konsequenz kommt es im Laufe der Chronifizierung dann fast immer zu einem nachhaltigen lokalen Abbau und einer Verfettung der Muskulatur, die man im MRT diagnostizieren kann. Auch chronische Inaktivität kann zum Abbau der Muskulatur führen, da sich Muskelvorläuferzellen aufgrund fehlender mechanischer Gewebsbelastung zunehmend in Fettzellen differenzieren. Je nach Ursache des Muskelabbaus können bezüglich des Verfettungsgrads unterschiedliche Muster entstehen. Chronische Inaktivität führt zu diffusen Verfettungsmustern, während durch Pathologie ausgelöste Verfettung eher punktuell ist. Die Reflexinhibition wirkt sich segmental aus, eine Nervenkompression meist auf mehrere Segmente. Man muss jedoch beachten, dass bei den meisten Patienten mehrere dieser Prozesse gleichzeitig ablaufen und die Verfettungsmuster sehr individuell sind [2].
Konsequenz für die Therapie
Aus diesen Erkenntnissen geht hervor, dass für eine nachhaltige Rückengesundheit die neuromuskulären Muster möglichst schnell wieder hergestellt werden müssen, um eine Chronifizierung der Beschwerden zu verhindern und dem Verschleiß der passiven Strukturen vorzubeugen. Bei initialen Veränderungen scheint es bereits zu helfen, durch sanfte Aktivierung diese Muskelhemmung zu überwinden [3]. Bei bereits strukturellem Muskelabbau benötigt es aus aktueller Sicht ein intensives Widerstandstraining [3 – 6]. Da jedoch gleichzeitig diagnosespezifisch trainiert werden muss, um die passiven Strukturen nicht zu überlasten, ist ein systematischer Ansatz (wie z. B. Powerspine) zu empfehlen [7, 8]. Auch in der Chirurgie ist diese Information seit ein paar Jahren angekommen, sodass sich einige Forschungseinrichtungen mit dem Thema der Neurostimulation befassen, wo die Aktivität der Multifidi über ein stimulierendes Implantat wiederhergestellt werden soll [1]. Es gibt jedoch bislang keinen Beleg dafür, dass dieser invasive Eingriff einen entscheidenden Vorteil gegenüber Muskeltraining bringt.
Literatur:
(1) Tieppo Francio V, Westerhaus BD, Carayannopoulos AG, Sayed D. Multifidus dysfunction and restorative neurostimulation: a scoping review. Pain Med. 2023;24(12):1341-1354.
(2) Hodges PW, Bailey JF, Fortin M, Battié MC. Paraspinal muscle imaging measurements for common spinal disorders: review and consensus-based recommendations from the ISSLS degenerative spinal phenotypes group. Eur Spine J. 2021 Dec;30(12):3428-3441.
(3) Hodges PW, Danneels L. Changes in Structure and Function of the Back Muscles in Low Back Pain: Different Time Points, Observations, and Mechanisms. J Orthop Sports Phys Ther. 2019 Jun;49(6):464-476.
(4) Steele J, Bruce-Low S, Smith D. A review of the specificity of exercises designed for conditioning the lumbar extensors. Br J Sports Med. 2015 Mar;49(5):291-7.
(5) Fortin M, Rye M, Roussac A, Montpetit C, Burdick J, Naghdi N, Rosenstein B, Bertrand C, Macedo LG, Elliott JM, Dover G, DeMont R, Weber MH, Pepin V. The Effects of Combined Motor Control and Isolated Extensor Strengthening versus General Exercise on Paraspinal Muscle Morphology, Composition, and Function in Patients with Chronic Low Back Pain: A Randomized Controlled Trial. J Clin Med. 2023;12(18):5920.
(6) Steele J, Bruce-Low S, Smith D. A review of the clinical value of isolated lumbar extension resistance training for chronic low back pain. PM R. 2015 Feb;7(2):169-87.
(7) Golonka W, Raschka C, Harandi VM, Domokos B, Alfredson H, Alfen FM, Spang C. Isolated Lumbar Extension Resistance Exercise in Limited Range of Motion for Patients with Lumbar Radiculopathy and Disk Herniation-Clinical Outcome and Influencing Factors. J Clin Med. 2021 May 30;10(11):2430.
(8) Domokos B, Dauber L, Reimers H, Andersson G, Alfen F, Raschka C, Spang C. Ultrasound Imaging of Lumbar Multifidus Morphology and Quality–A Prospective Study on Monitoring Acute Adaptations to Specific Exercise and on Reliability. JOSPT Open. 2024;2(4): 354-363
Autoren
» Neurobiologe (Univ. Dipl.) sowie Sportwissenschaftler (Univ. Dipl.)
» Wissenschaftler im Bereich chronische Schmerzen und Gewebsveränderungen & leitender Trainingstherapeut im Privaten Wirbelsäulenzentrum Dr. Alfen Würzburg
» Geschäftsführer der Gesellschaft für Medizinische Kräftigungstherapie (GMKT-D)
(Stand 2026)
ist Facharzt für Orthopädie mit Zusatzbezeichnungen Sportmedizin und Chirotherapie. Er ist Inhaber und leitender Arzt im Privatem Wirbelsäulenzentrum Dr. Alfen Würzburg. Außerdem ist er Präsident der Gesellschaft für Medizinische Kräftigungstherapie (GMKT-D) und betreut internationale Athleten im Bereich Fechten, Handball und Triathlon.





