Proximale dorsale Oberschenkel-Sehnenrisse, so genannte Hamstring-Verletzungen, erfordern oft einen chirurgischen Eingriff, insbesondere wenn die Sehnen von ihrem Ursprung am Sitzbeinhöcker abreißen [9,13]. Wir unterscheiden bei den proximalen Hamstring-Verletzungen drei Typen: einmal die direkt am Knochen abgerissenen Sehnen, einmal die Verletzung am Sehnen-Muskel-Übergang, die je nach betroffenen Sehnen etwas weiter proximal bzw. etwas weiter distal liegen kann und zuletzt die im Muskel gelegenen proximalen intramuskulären Sehnenverletzungen.
Die Verletzungen sind typisch für Schnellkraft-Sportler, vor allem Fußballer und Sprinter, treten aber auch im Alltag bei Stürzen auf, das klassische Beispiel ist der missglückte Start beim Wasserski [1, 6]. Wir zeigen Bilder und Verläufe von Top Athleten mit den entsprechenden drei Lokalisationen der Verletzungsarten bzw. -lokalisationen. Wir gliedern in Klassifikation und Indikation und Zeitpunkt und technische Durchführung und Rehabilitation und Outcome. Zusammenfassend lässt sich sagen, dass Verletzungen der ischiokruralen Sehne eine komplexe Herausforderung in der Sportmedizin darstellen und einen differenzierten Ansatz bei Diagnose, Behandlung und Rehabilitation erfordern.
Klassifikation von Muskel-Sehnen-Verletzungen
In allen Klassifikationen, so auch den mittlerweile international gängigsten aus Deutschland und Großbritannien, stellen die kompletten Muskel- und Sehnenverletzungen die höchstgradigen Läsionen dar: Sowohl im vierstufigen „Munich Consensus Statement“ [11] als auch in der vierstufigen „British Athletics Muscle Injury Classification“ [12] entspricht Grad 4 einem kompletten Muskelriss oder Sehnenriss oder sehnigen Muskelausriss. Vor allem die britische Klassifikation beschreibt nach Nennung des betroffenen Muskels systematisch den Ort (proximal vs. zentral vs. distal) und die Art der Verletzung (a = myofaszial, b = muskulo-tendinös, c = intratendinös). In diesem Zusammenhang spielt der Verletzungsmechanismus (indirekt vs. direkt) nur eine untergeordnete Rolle.
Indikation zur Operation
Eine Ausnahme stellen raumfordernde Einblutungen, die nicht punktiert werden können und Kompartmentsyndrome z. B. nach direkten Anpralltraumata oder im Rahmen von Frakturen, dar. Die Einblutungen bedürfen einer offenen Hämatomausräumung, die Kompartmentsyndrome einer Spaltung der betroffenen Muskelfaszien. Abgesehen davon sehen wir bei den genannten höchstgradigen Muskel-Sehnen-Verletzungen folgende eigene Nomenklatur für Hamstringverletzungen (H) und folgende Indikationen [7], wieder unterteilt nach den drei oben genannten Entitäten (1 – 3).
- H1 = direkter Sehnenabriss vom Sitzbein
- H2 = Verletzungen am Muskel-Sehnen-Übergang
- H3 = Verletzungen der intramuskulären Sehne
Indikation H1 = direkter Sehnenabriß vom Sitzbein mit > 2 cm Retraktion. Wir zeigen die drei relevanten beteiligten Strukturen, jeweils in der MRT-Diagnostik vor der Verletzung, die post-OP-Ergebnisse sind bei der in der erweiterten Online-Version dieses Artikels erwähnten OP-Technik mit metallenen Naht-Ankern relativ schwer darstellbar. H1a: Semimembranosus (Abb. 1) oder H1b: Bizeps + Semitendinosus (Abb. 2 beide Muskeln haben eine gemeinsame sehnige Endstrecke, ganz selten gibt es einen isolierten Bizepsabriss 1bb) oder H1c: Bizeps + Semitendinosus + Semimembranosus (Abb. 3).
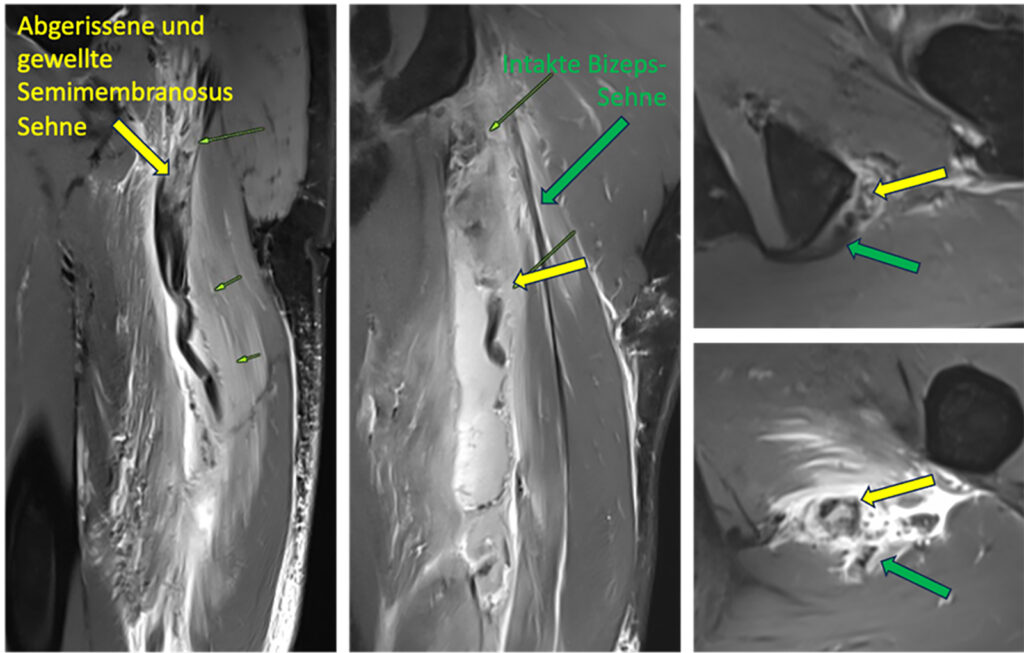
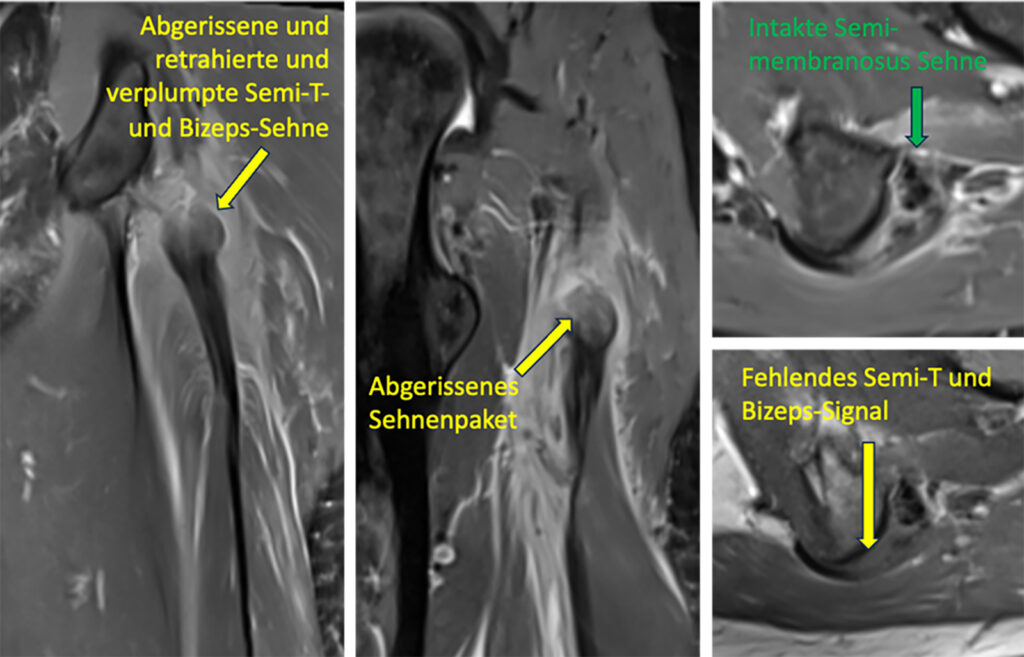
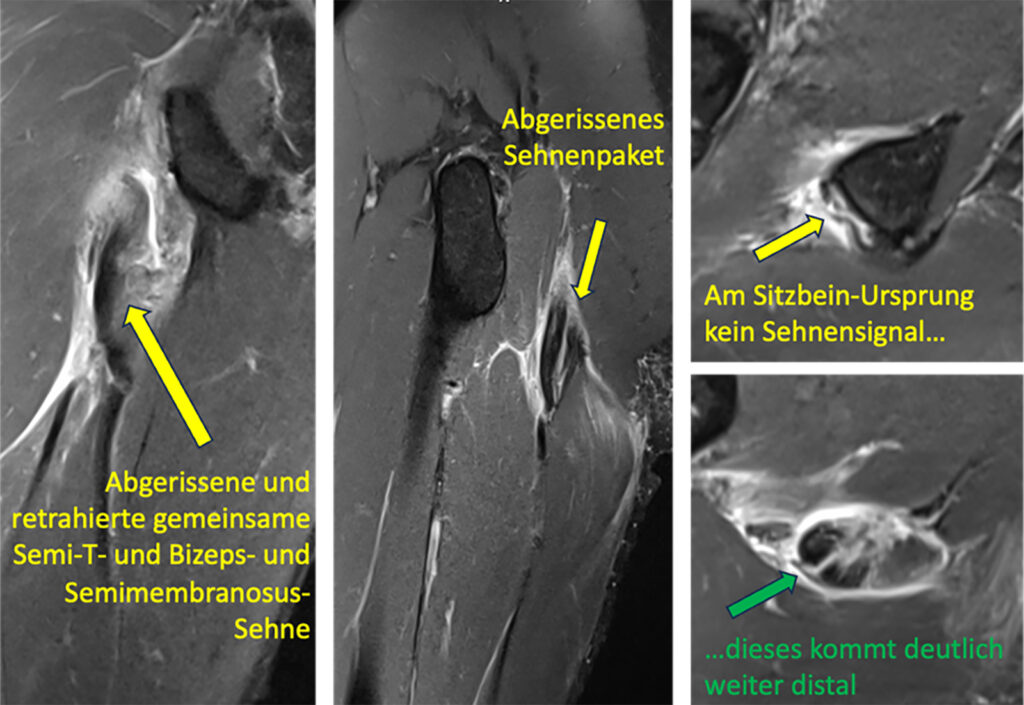
- Indikation H2 = Verletzungen am Muskel-Sehnen-Übergang mit Dehiszenz > 2 cm oder Revision (Abb. 4)
- Indikation H3 = Rupturen der intramuskulären Sehne mit Retraktion > 2 cm oder im Revisionsfall (Abb. 5)
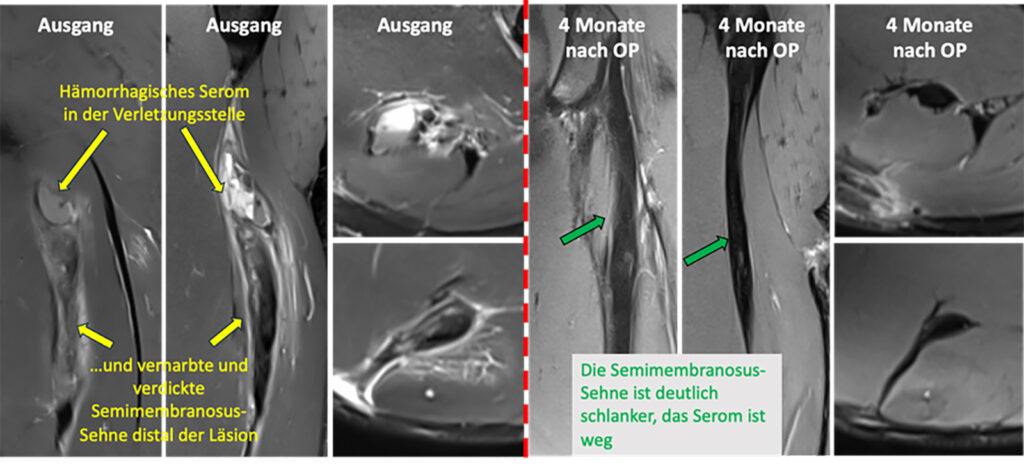
einem Top-Sprinter, von links nach rechts in coronarer und sagittaler und axialer Schichtung. Es handelt sich
um eine chronische Läsion, die immer wieder aufbrach. Rechts der roten Linie die Bilder vier Monate nach
OP mit Entfernung der Narben und des Seroms und Naht der Sehne und Sicherung der Nahtregion nach proximal durch einen Knochenanker. Sieben Monate nach OP verbesserte der Athlet seine 100 m Bestzeit
um zwei Zehntel.
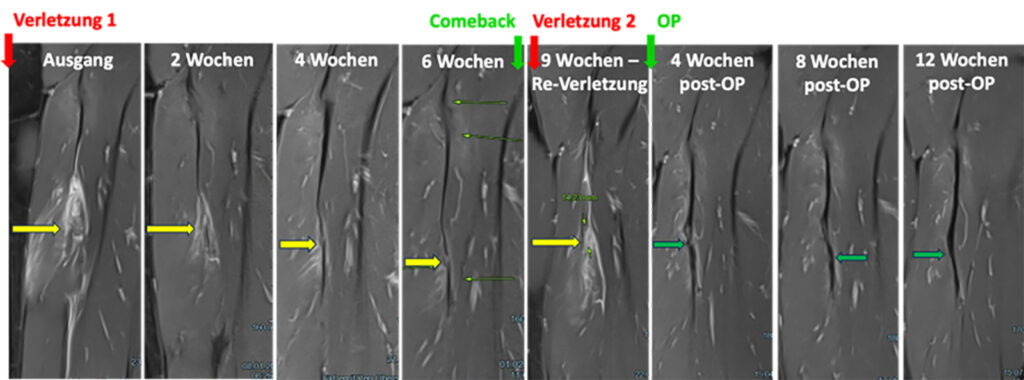
Nr. 1 und zwei Kontroll-Bilder und das MRT zum Zeitpunkt „Return to Acitivity“ sechs Wochen nach Verletzung, die gelben Pfeile zeigen die typischen Zeichen einer Narbenbildung zwischen Sehne und Muskel und Signalauffälligkeiten in der Sehne und Ödem im Muskel neben der Sehne; das fünfte Bild ist das MRT der Verletzung Nr. 2, neun Wochen nach Verletzung Nr. 1; auf Basis dieser Re-Verletzung wurde eine OP durchgeführt; auf den nachfolgenden MRT-Kontroll-Bildern nach der OP zeigt sich die Sehnenheilung mit dunklem Signal ohne Narben neben der Sehne und ohne Ödem im Muskel. Nach dieser OP kam es zu keiner Re-Verletzung an dieser Stelle mehr.
Konservatives Vorgehen
Bei primären Verletzungen und Beteiligung von nur einer Sehne und Retraktion bzw. Dehiszenz von weniger als 2 cm und wenig oder kaum Beschwerden und evtl. speziellem Patientenwunsch können solche Verletzungen, vor allem H1- und H2, auch konservativ behandelt werden. Wir versuchen immer, das ursprünglich vorhandene Hämatom zu punktieren und damit die Distanz zwischen den verletzten Strukturen und dem anatomischen Ursprung bzw. dem benachbarten Gewebe möglichst zu minimieren. Dann erfolgt in der verbleibenden Defektregion eine narbige Heilung. Wir versuchen sowohl deren Geschwindigkeit als auch endgültige Belastbarkeit durch die Gabe von Wachstumsfaktoren (z. B. Arthrex ACP) unter sonographischer Kontrolle direkt an die Defektstelle zu beschleunigen bzw. zu verbessern. In unserer Erfahrung gelingt durch dieses konservative Vorgehen auch eine Ausheilung der Verletzung, jedoch langsamer und eventuell weniger belastbar als dies beim operativen Vorgehen der Fall ist. Bei den primären H3-Verletzungen ohne relevante Dehiszenz ist das konservative Vorgehen die Methode der Wahl. Hier muss „lediglich“ die Verbindung von Muskel zur Sehne wieder konsolidieren ohne Narbenbildung bzw. Pseudo-Bursa-Bildung zwischen Sehne und Muskel und ohne intratendinöser Strukturveränderung. Bei den oben genannten OP-Indikationen sehen wir das konservative Vorgehen kritisch.
OP-Zeitpunkt
Wir bevorzugen eine operative Versorgung innerhalb der ersten zwei Wochen nach Trauma. Dann kann im Fall der H1-Verletzungen der verletzte Sehnenstumpf einfach in dem ihn umgebenden Hämatom aufgefunden und dargestellt werden. Ebenso ist zu diesem Zeitpunkt eine komplette anatomische Reposition am einfachsten möglich. Die narbige Heilung der genannten Läsionen beginnt früh. Mit Resorption des Trauma-Hämatoms bilden sich rasch undifferenziert Narbenstränge, die bei einer verzögerten OP alle wieder gelöst werden müssen. Vor allem in der Umgebung des N. ischiadicus ist dies herausfordernd. Bei den Muskel-Sehnen-Übergangsverletzungen H2 und den intramuskulären Sehnenverletzungen H3 ist es in der Realität meist so, dass primär konservative Therapien bevorzugt werden. Insofern handelt es sich bei den OP-Indikationen meist um Revisionsfälle, die man dann operiert, wenn eine einvernehmliche Entscheidung zwischen Patient, Umfeld und Chirurg getroffen ist.
OP-Technik
Der operative Zugang ist je nach Verletzung und damit Lokalisation unterschiedlich. Für die H1-Verletzungen am Sitzbein verwenden wir eine ca. 4cm breite quere Inzision in der Gesäßfalte (Abb. 6). Damit können alle Sehnen mit Retraktion von bis zu 8cm gut erreicht und reponiert und fixiert werden. Ab einer primären Retraktion von mehr als 8cm muß dieser Schnitt durch eine Längsinzision direkt über der Lage des Sehnenstumpfes ergänzt werden. Intraoperativ muss die Rupturstelle dargestellt und die verletzte Struktur angeschlungen und an ihre Insertion reponiert werden. Dies gelingt dies innerhalb der ersten beiden Wochen völlig problemlos während später der präparatorische Aufwand zur Lösung der verletzten Struktur aus ihren Verwachsungen immer höher und schwieriger wird. Bei den von uns als H2 benannten myotendinösen Verletzungen wählen wir ebenso die genannten beiden Inzisionen, die auch bei reinen Sehnenverletzungen, H1, verwendet werden: quer in der Gesäßfalte und längs über der Läsion. Im Bereich der Läsion wird sämtliches Narbengewebe und Serom und Hämatom entfernt und dann die primäre Naht der Muskel-Sehnen-Läsion mit Resorbierbaren Nähten durchgeführt. Die Ruptur– bzw. Naht–Region wird in unseren Händen zusätzlich mit nicht resorbierbaren Nähten, FiberWire-2, über einen Knochenanker an das Sitzbein gesichert. Zur Platzierung dieses Ankers wird der Querschnitt in der Gesäßfalte benötigt. Der im Anker befindliche Faden wird dann in der Tiefe in die Naht Region geshuttelt und dort über den Defekt hinaus vernäht.
Die Läsionen der intramuskulären Sehne, H3, werden über einen Haut-Längsschnitt von circa 4-5 cm direkt im Bereich der Läsion versorgt. Dazu muss der MRT Befund exakt ausgemessen und die Verletzungsstelle zum gut tastbaren Sitzbein abgemessen bzw. in Bezug gesetzt werden. Dann wird wenn möglich im Verlauf einer Zwischenmuskel-Faszie oder direkt durch den Muskel in die Defektregion präpariert. Die Rupturstelle zeigt bei frischen Verletzungen mit Retraktion etwas Blut oder Serom. Die Sehne wird End-zu-End mit resorbierbarem Material vernäht. Bei den chronischen Läsionen imponiert diese Region meist mit starken Vernarbungen rund um die Sehne. Diese Narben werden gelöst und dann der Muskel wieder an die Originalsehne ohne Narbenschicht adaptiert.
Rehabilitation
Wir verwenden nie eine Orthese, auch nach der Refixation chronisch-verletzter und weit retrahierter Sehnen nicht. Der Dyskomfort für die Patienten und die unphysiologische Haltung des betroffenen Beines sind in unseren Augen nicht hilfreich für die Rehabilitation. Wir fassen nochmals ein paar Eckpunkte zusammen, die wir so in 2018 in der Sportärztezeitung schon formuliert haben [7], mittlerweile praktizieren wir ein nochmals etwas progressiveres Vorgehen:
- Woche 1: Gehstützen und 20kg Teilbelastung bis halbes Körpergewicht
- Woche 2-4: Vollbelastung ohne Gehstützen, schmerzfreie Kräftigung und volles Bewegungsausmaß
- Woche 5-12: forcierte Rehabilitation mit Lauftraining, Koordinationstraining und Beginn von sportartspezifischem Training
Die Rückkehr zum Sport bzw. Wettkampf hängt nicht vom Ort der OP bzw. vom Ort der verletzten Struktur ab. Übereinstimmend mit internationaler Literatur liegen unsere Ergebnisse bei den genannten operierten Strukturen zwischen drei und fünf Monaten für die Zeit zurück zur Wettkampftauglichkeit „Return to Play“. Unsere Entscheidung bzw. Empfehlung für die Rückkehr, v.a. im Fußball, ins Teamtraining bzw. später zum Wettkampf basieren auf dem subjektiven Eindruck des Athleten, der klinischen Untersuchung und dem subjektiven Eindruck von Therapeuten und Trainern, dem MRT mit Fokus auf die operierte Struktur und den benachbarten Muskeln und last but definitely not least auf funktionellen Tests wie EMG, Counter Movement Jump (CMJ) und isokinetischem Dynamometer. Bzgl. der differenzierten Reha incl. Rückkehr zum Sport unterstützen wir das Vorgehen von Kotkowski et al. [8].
Outcome
Die Ruptur der ischiokruralen Muskulatur entsteht meist durch eine passive Flexionsbewegung in der Hüfte bei gleichzeitiger Extension des Kniegelenks [1]. Das entspricht dem klassischen Beispiel des mißglückten Start beim Wasserski, dem Spagat-Sturz beim klassischen Langlauf, kommt aber ebenso beim Fußball oder Kampfsport oder Stürzen im Alltag vor [6]. Die Altersstruktur ist sehr variabel, vom Jugendlichen, dann meist in Form von Avulsionsverletzungen der Wachstumsfugen, bis zum alten Menschen [14]. Ältere Veröffentlichungen sehen die operative Behandlung von proximalen Hamstringrupturen der konservativen Alternative gegenüber klar im Vorteil mit einem weiteren Vorteil für die möglichst frühe operative Versorgung und Kraftwerten von bis zu 90 % im Vergleich zur nicht operierten Gegenseite [6]. Dies scheint sich auch im Leistungssport zu bestätigen [5]. Ein Manko dieser Arbeiten war jeweils das retrospektive Design und die deutlich ungleiche Verteilung der Beobachtungsgruppen mit viel mehr Patienten auf der operativen Seite.
Arbeiten aus 2024 sind hier differenzierter. Lefevre et al. zeigen in der größten bisher vorliegenden matched pair Analyse ein eindeutig besseres Outcome auf Seiten der operativen Behandlung von proximalen Hamstring Avulsionsverletzungen H1 [9]. Zusätzlich kann in dieser Arbeit auch eine Überlegenheit der chirurgischen Behandlung bei den chronischen Fällen herausgearbeitet werden, mit der OP erst sechs Monate nach dem Trauma [9]. Noch etwas genauer präsentieren Sporendonk et al. ihre Ergebnisse. Sie verweisen auf eine so genannte „shared decision strategy“ und stellen fest, dass nach zwölf Monaten PROMs und funktionelle Tests sowohl in der konservativen als auch in der operativen Gruppe sehr gut sind [13]. Als Faktoren pro OP werden ein deutliches Kraftdefizit zwischen der betroffenen und nicht betroffenen Seite, starker Schmerz, zwei oder drei betroffene Sehnen, Sehnenretraktion größer 2 – 3 cm, ein hohes Aktivitätslevel und weniger als drei Monate Latenz zur Verletzung beschrieben. Im Gegensatz dazu werden wenig Kraftdefizit, wenig Schmerz, nur eine betroffene Sehne mit weniger als 2 cm Retraktion, ein niedriges Aktivitätslevel und mehr als drei Monate nach Verletzung als positive Prädiktoren für eine erfolgreiche konservative Therapie betrachtet [13].
Bei der Therapie von H2-Verletzungen an der proximalen Oberschenkel-Rückseite wird in jüngerer Literatur die operative Option favorisiert mit Rückkehr zum Sportniveau vor der Verletzung und niedrigem Rezidiv-Risiko [3, 4]. Bei H3-Verletzungen der Hamstringmuskulatur arbeiten wir gerade selbst ein Kollektiv von mittlerweile 20 operierten Athleten auf. Alle Athleten kamen auf das sportliche Niveau zurück, das sie vor der Erst-Verletzung hatten. Die durchschnittliche Zeit bis zur Rückkehr zum Wettkampf betrug 3,6 ± 0,8. Monate. Auch Aujla et al. konnten in Ihrer Studie sehr gute postoperative Ergebnisse nach chirurgischer Versorgung von H3-Verletzungen der Hamstrings zeigen. Nach 3,1 Monaten konnten die Sportler in ihren ursprünglichen Sport zurückkehren. 9 von 10 erreichten ihr präoperatives Level [2]. Wie in der Literatur von Made et al. 2018 beschrieben kam es auch bei unseren Patienten zu keiner erhöhten Rate an erneuten intramuskulären Verletzungen innerhalb von zwölf Monaten nach Rückkehr zum Wettkampfsport [10].
Fazit
Höchstgradige Sehnenverletzungen am Sitzbein und Muskel-Sehnen-Verletzungen am hinteren Oberschenkel können durch eine differenzierte operative Therapie und Nachbehandlung erfolgreich behandelt werden mit Rückkehr zum Sportniveau vor der Verletzung.
Literatur
- Ahmad CS, Redler LH, Ciccotti MG, Maffulli N, Longo UG, Bradley J (2013) Evaluation and management of hamstring injuries. Am J Sports Med41:2933–2947
- Aujla RS, Cecchi S, Koh E et al. Surgical treatment of high-grade acute intramuscular hamstring tendon injuries in athletes leads to predictable return to sports and no re-injuries. Knee Surg Sports Traumatol Arthrosc. 2023; 31: 4601-4606
- Ayuob A, Kayani B, Haddad FS. Musculotendinous Junction Injuries of the Proximal Biceps Femoris: A Prospective Study of 64 Patients Treated Surgically. Am J Sports Med. 2020 Jul;48(8):1974-1982.
- Chang JS, Kayani B, Plastow R, Singh S, Magan A, Haddad FS. Management of hamstring injuries: current concepts review. Bone Joint J. 2020 Oct;102-B(10):1281-1288.
- Cohen SB, Rangavajjula A, VyasD, Bradley JP(2012) Functional results and outcomes after repair of proximal hamstring avulsions. Am J Sports Med 40:2092–2098
- Harris JD, Griesser MJ, Best TM, Ellis TJ (2011) Treatment of proximal hamstring ruptures. A systematic review. Int JSportsMed32:490–495
- Hinterwimmer S (2018) Muskel-Sehnen-Verletzungen: Operative Therapie am Oberschenkel und Becken. Sportärztezeitung
- Kotkowski D, thieme-connect.de/products/physiopraxis, Ausgabe 4/24.
- Lefèvre N, Moussa MK, El Otmani L, Valentin E, Meyer A, Grimaud O, Bohu Y, Hardy A. Surgical Treatment of Proximal Hamstring Avulsion Injuries Compared With Nonsurgical Treatment: A Matched Comparative Study With a Mean Follow-up of >4 Years From the Proximal Hamstring Avulsion Surgery Cohort Study. Am J Sports Med. 2024 Sep;52(11):2718-2727
- Made A, Almusa E, Reurink G et al. Intramuscular tendon injury is not associated with an increased hamstring reinjury rate within 12 months after return to play. British Journal of Sports Medicine 2018; 52: 1261-1266
- Mueller-Wohlfahrt H-W, Haensel L, Mithoefer K, et al. Terminology and classification of muscle injuries in sport: the Munich consensus statement. Br J Sports Med 2013;47:342–50.
- Pollock N, James SLJ, Lee JC, et al. British athletics muscle injury classification: a new grading system. Br J Sports Med 2014;48: 1347–1351.
- Spoorendonk K, Bohn MB, Storm JO, Lund B, Kierkegaard-Brøchner S. Proximal Hamstring Avulsions: Surgical Versus Conservative Treatment Using a Shared Decision-Making Strategy. Orthop J Sports Med. 2024 Oct 21;12(10):23259671241275656.
- Wood DG, Packham I, Trikha SP, Linklater J (2008) Avulsion of the proximal hamstring origin. J Bone Joint Surg Am 90:2365–2374
Autoren
ist Facharzt für Chirurgie, Schwerpunkt Unfallchirurgie und Facharzt für Orthopädie und Unfallchirurgie. Er war bis Dezember 2012 leitender Oberarzt in der Abteilung für Sportorthopädie am Klinikum Rechts der Isar, TU München, Teamleiter Knie. 2014 folgte die Gründung der Gemeinschaftspraxis „OrthoPlus München“ und des „MVZ Alte Börse München“. Professor Hinterwimmer zählt auf dem Gebiet der Kniechirurgie zu den führenden Spezialisten in Deutschland, ist Gründungsmitglied der Deutschen Kniegesellschaft (DKG) und leitet Expertengruppen mehrerer nationaler und internationaler Fachgesellschaften. Seit 2012 ist er zusätzlich Partner der medizinischen Abteilung der Fußball-Profimannschaften des FC Ingolstadt 04.
ist Assistenzarzt in der Sektion für Sportorthopädie, Klinikum rechts der Isar, TU München.





