Der Erfolg einer Behandlung oder Operation sollte unter anderem auch daran gemessen werden, ob eine Rückkehr zu Aktivitäten auf einem ähnlichen Level, wie dem vor der Verletzung, möglich ist. Nach arthroskopischen Eingriffen, wie beispielsweise nach Meniskusverletzungen am Kniegelenk, wird aus Sicht der Patienten präoperativ erwartet, schnell wieder zu Freizeit- und Sportaktivitäten zurückzukehren [1].
Die postoperative Rehabilitation und das Finden des richtigen Zeitpunktes für einen „Return to Sport“ sollte daher mehr Gewicht in der Sicherung des Operationserfolgs und dem Management der Patienten-Erwartungen erhalten [2]. Die instrumentelle Bewegungsanalyse ist eine Messmethode, die helfen kann, den richtigen Zeitpunkt für einen „Return“ zu finden. Diese Messmethode ermöglicht das Erfassen des Zusammenspiels muskuloskeletaler Strukturen in ihrer Dynamik während der sportlichen Bewegung. Standardisierte, klinische Diagnostikverfahren können dies noch nicht leisten. Im klinischen und rehabilitativen Setting findet die instrumentelle Bewegungsanalyse zunehmend Einzug in die Alltagspraxis, um letztlich auch einen Beitrag zum Qualitätsmanagement von Operation und Nachbehandlung bieten zu können. Wie hat sich die Bewegung von vor zu nach der Operation oder der Behandlung verändert? Welches Gelenk weicht in seiner Bewegung von der Norm ab und um wieviel [3]? Aus solchen Analysen können Experten darauf schließen, wann Laufen wieder gestartet und welches begleitende Training gegebenenfalls noch unterstützen kann.
3D-Bewegungsdiagnostik des Gang- und Laufvorgangs
In der 3D-Bewegungsdiagnostik bildet die markerbasierte (reflektierende Marker) Methode den Goldstandard mit simultaner Aufnahme der Bewegung aller Segmente und einer Erfassung der 3D-Bodenreaktionskräfte durch im Boden oder Laufband integrierte Kraftmessplatten. Die dadurch ermittelten dynamischen Daten erlauben Bewegungsmuster und Dynamik in den Gelenkwinkeln und Segmenten zu erfassen und auf die Belastung der Gelenke zu schließen. Zusätzlich können spatio-temporale Parameter (Schrittlänge und -frequenz, Spurbreite etc.) quantitativ erfasst werden. Eine wesentliche Weiterentwicklung der 3D-Bewegungsdiagnostik, wie z. B. mit dem GRAIL-System (Abb. 1), ermöglicht Patienten heute ein unmittelbares Feedback in Echtzeit, noch während sie sich auf dem Laufband befinden. Mit diesem Live-Feedback dient das System nicht nur zur Diagnostik, sondern erlaubt unmittelbare Interventionen durch Korrektur oder sogar Live-Feedback-Training der Gang- und Lauftechnik.

Funktioneller Zustand des Kniegelenks nach Arthroskopie
Postoperativ entwickelt beinahe die Hälfte aller Patienten nach partieller Meniskektomie innerhalb der nächsten 5 – 16 Jahre eine radiographisch diagnostizierte Gonarthrose [4, 5]. Die tibiofemorale Kontaktfläche ist nach arthroskopischen Eingriffen reduziert und die Belastungsfähigkeit verändert [6]. Folglich versucht der Körper Strategien zu finden, um die Gelenkbelastung im Knie zu reduzieren. So ist bekannt, dass die Gelenkmomente während der am stärksten belastenden Phase des Gang- und Laufvorgangs (Stützphase) bei postoperativen Patienten im Knie reduziert, dafür im Hüftgelenk erhöht sind. Diese Art der Umverteilung – auch „Hip-Strategy“ genannt – sieht man sowohl bei postoperativen VKB-Plastiken [7] als auch bei Meniskektomien [8].
Praxisbeispiel
Patientin A. (27 Jahre, Körpergröße 167 cm, BMI 24.4 kg/m²) stellt sich 14 Monate postoperativ, nach Arthroskopie am rechten Knie, zur Laufanalyse vor. Vor der Verletzung und Operation ging die Patientin auf Freizeitsportniveau regelmäßig Laufen und Fahrrad fahren, mit dem Ziel einer Rückkehr zum regelmäßigen Laufsport. Um eine Beurteilung der Rückkehr zu sportlichen Aktivitäten geben zu können, ist eine Orientierung an funktionsbasierten Konzepten sinnvoll. Das heißt, dass die Grundlage der Trainingsplanung nicht die Anzahl der postoperativen Wochen bildet, sondern vielmehr die aktuelle Funktionsfähigkeit. Die Grundlage hierfür bildet die „International Classification of Functioning, Disability and Health“ (ICF) der Weltgesundheitsorganisation [9]. Diese Beurteilung ermöglicht eine individuellere Beurteilung der Patienten, die sich am aktuellen Funktionsstatus orientiert. Auch die persönliche Motivation wird mit einbezogen, um eine gezieltere Therapieplanung zu ermöglichen [10]. Dies ist besonders dann sinnvoll, wenn die Phasen der Wundheilung bereits abgeschlossen sind, was 14 Monate postoperativ bei einem regelrechten Verlauf, der Fall ist. In einem solchen Fall erfassen wir im BeMoveD, orientiert an den aktuellen Leitlinien nach Meniskektomie [9], die Patienten mit Hilfe eines Kniefragebogen, eines „Single leg hop jump“ und einer 3D-Laufanalyse auf dem instrumentierten Laufband. Abschließend erfolgten die Auswertung und die Bereitstellung von Therapieempfehlungen.
1. Kniefragebogen
Die subjektive Patienteneinschätzung bezüglich des Kniegelenks wurde mithilfe des KOOS-Score (Knee Injury and Osteoarthritis Outcome Score), einem validierten Fragebogen zu Symptomen, Schmerzen, Funktion und Lebensqualität erfasst [11]. Die Ergebnisse werden auf eine Skala von 0 – 100 umgerechnet, wobei 0 für extreme und 100 für keine Probleme steht. Die Patientin erreichte in der Subskala „Sport-und Freizeitaktivitäten“ 80/100 und in der Subskala „Lebensqualität“ 44/100 Punkten. Dies deutet darauf hin, dass der präoperative Zustand aus Sicht der Patientin noch nicht wieder hergestellt ist.
2. Single leg hop jump
Während des Laufens fällt, im Gegensatz zum Gehen, die doppelt unterstützte Bewegungsphase weg. Damit ist die Laufbewegung eine Abfolge von einbeinigen Sprüngen und Landungen. Um zu dynamischen Sportarten wie dem Laufen zurückkehren zu können, sollte bei Sprüngen in der Sagittalebene eine ausreichende dynamische Stabilität und Koordination vorhanden sein. Bei der Aufforderung „Stellen Sie sich auf ein Bein, springen Sie hoch und landen auf dem Gleichen“, gab die Patientin an, dies seit der Operation noch nicht gemacht zu haben und daher den Sprung nicht durchführen zu wollen.
3. 3D-Laufanalyse auf instrumentiertem Laufband
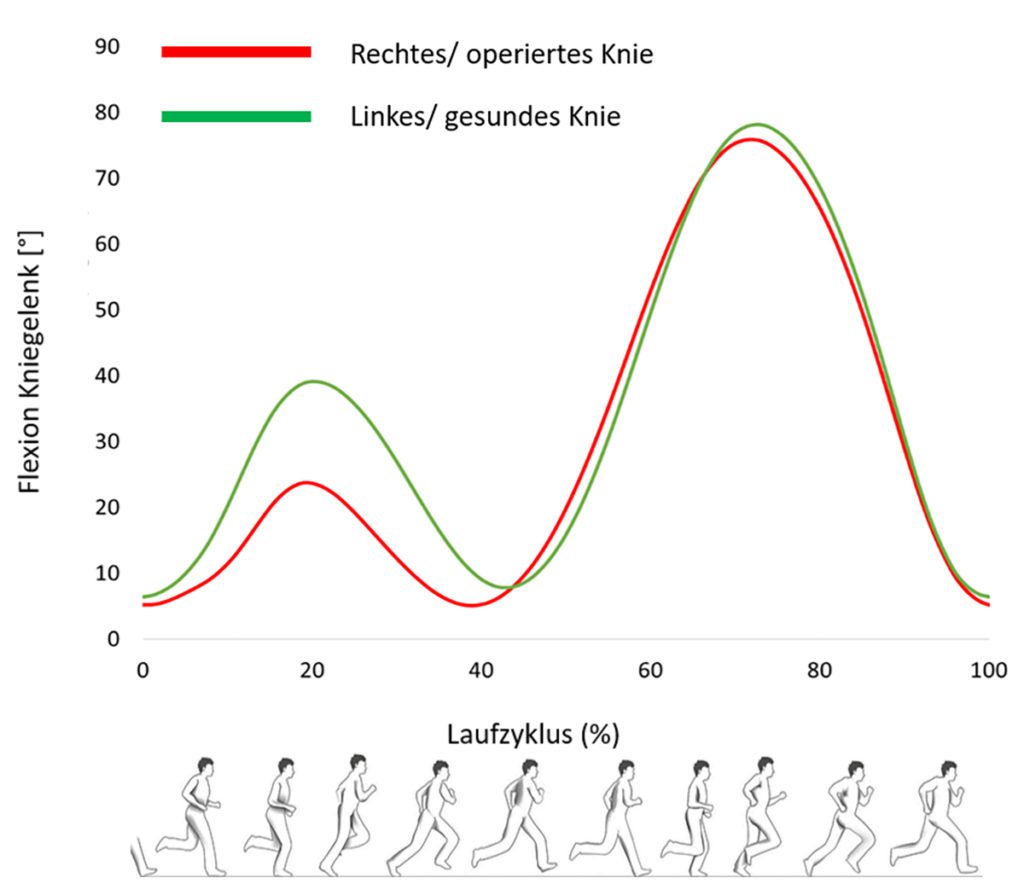
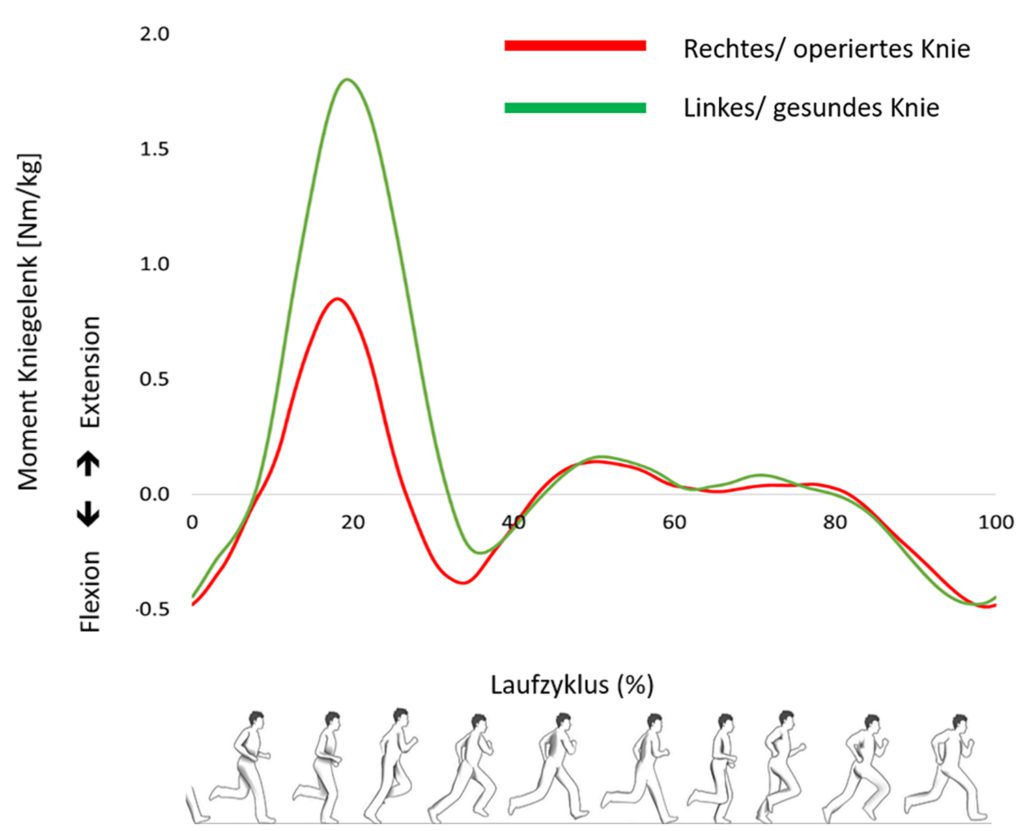
Eine Eingewöhnungsphase im Gehen bei 1,11 m/s wurde für die Dauer von sechs Minuten durchgeführt. Im Anschluss wurde die Geschwindigkeit erhöht, bis eine für Patientin A. als angenehm empfundene Laufgeschwindigkeit erreicht war, was bei 2,19 m/s der Fall war. Die Ergebnisse der Analyse zeigen eine deutliche Seitendifferenz im Kniegelenk während der Stützphase des Laufens. Während in der mittleren Stützphase des Laufens das nicht-operierte Bein bei 40.8° Grad Kniebeugung liegt, was der physiologischen Norm entspricht, wird das operierte Bein nur 24.8° Grad gebeugt (Abb. 2a). Ferner ist das maximale interne Knieextensionsmoment auf der operierten Seite um 46 % geringer auf der nicht-operierten Seite (Abb. 2b). Dies deutet auf eine deutlich veränderte exzentrische Lastaufnahme der operierten Seite hin. Das Kniegelenk wird steif gestellt und die Belastung umgeleitet. Diese Bewegungsstrategie, das Gelenk steif zu halten und den maximalen Kniebeugewinkel während der Belastung zu reduzieren, deuten auf Bewegungsmuster hin, die typisch sind nach Knieverletzung und dem Durchführen von neuen, ungewohnten Bewegungen [12]. Die Kompensation findet hier im rechten Hüftgelenk in der Frontalebene statt, was an der deutlich erhöhten max. Adduktion im Seitenvergleich (links 12.7° vs. rechts 16.2°) erkannt werden kann. Somit finden wir hier die typische „Hip-Strategy“ vor.
4. Therapieempfehlungen
Aufgrund der niedrigen KOOS-Subskala der Lebensqualität, der „Angst vor dem Springen“ und der gemessenen Seitendifferenz, wird der Patientin die Wiederaufnahme des Laufens zum aktuellen Zeitpunkt noch nicht empfohlen. Stattdessen wird gemeinsam ein Trainingsplan erstellt, der sukzessive an einbeinige Sprünge heranführt und diese in der Komplexität und Intensität steigert. Um die Bewegungsstrategie des steifhaltenden Kniegelenks zu lösen, werden zusätzlich Übungen auf unterschiedlichen unebenen/wackligen Unterlagen durchgeführt [12]. Das Ziel hiervon ist es, die nötige Sicherheit für das Laufen zu erlangen und die Seitendifferenz graduell anzugleichen.
Fazit
Um die Qualität der Bewegung vor der Fragestellung des postoperativen Gangbildes und/oder des Wiedereinstiegs ins Laufen beantworten zu können, ist eine klinische 3D-Bewegungsdiagnostik mit Messung der Gelenkbelastung geeignet. Sie gibt Auskunft über die aktuelle Gelenkfunktion während der spezifischen Aktivität (hier Laufen) und stellt die Funktion in den Mittelpunkt der „Return to Sport“-Empfehlungen. Es bleibt wünschenswert, dass diese Art der Funktionstestung immer mehr Einzug in die klinische Diagnostik erhält, als Ergänzung zu den bereits etablierten diagnostischen Verfahren.
Literatur
[1] Pihl K, Roos EM, Nissen N, JøRgensen U, Schjerning J, Thorlund JB. Over-optimistic patient expectations of recovery and leisure activities after arthroscopic meniscus surgery. Acta Orthop. 2016 Dec;87(6):615 – 621.
[2] Vavken P, Sadoghi P, Valderrabano V, Pagenstert G: Nachbehandlungsschema und Return to Sports nach Kreuzbandplastik. Schweizerische Zeitschrift für «Sportmedizin und Sporttraumatologie» 2012 (2):83 – 87.
[3] Winter DA. The biomechanics and motor control of human gait: normal, elderly and pathological . 2nd ed . Waterloo : University of Waterloo Press ; 1991.
[4] Englund M, Roos EM, Lohmander LS (2003) Impact of type of meniscal tear on radiographic and symptomatic knee osteoarthri- tis: a 16-year followup of meniscectomy with matched controls. Arthritis Rheum 48(8):2178 – 2187.
[5] Papalia R, Del Buono A, Osti L, Denaro V, Maffulli N (2011) Meniscectomy as a risk factor for knee osteoarthritis: a system- atic review. Br Med Bull 99:89 – 106.
[6] Atmaca H, Kesemenli CC, Memisoglu K, Ozkan A, Celik Y (2013) Changes in the loading of tibial articular cartilage follow- ing medial meniscectomy: a finite element analysis study. Knee Surg Sports Traumatol Arthrosc 21(12):
2667–2673.
[7] Hurd WJ, Snyder-Mackler L (2007) Knee instability after acute ACL rupture affects movement patterns during the mid-stance phase of gait. J Orthop Res 25(10):1369–1377.
[8] Willy RW, Bigelow MA, Kolesar A, Willson JD, Thomas JS. Knee contact forces and lower extremity support moments during running in young individuals post-partial meniscectomy. Knee Surg Sports Traumatol Arthrosc. 2017 Jan;25(1):115 – 122.
[9] Logerstedt, D. S., Scalzitti, D. A., Bennell, K. L., Hinman, R. S., Silvers-Granelli, H., Ebert, J., Hambly, K., Carey, J. L., Snyder-Mackler, L., Axe, M. J., & McDonough, C. M. (2018). Knee Pain and Mobility Impairments: Meniscal and Articular Cartilage Lesions Revision 2018. The Journal of orthopaedic and sports physical therapy, 48(2), A1–A50.
[10] Keller M, Kotkowski P, Hochleitner E, Kurz E. Der Return to Activity Algorithmus für die untere Extremität – ein Fallbeispiel. Manuelle Therapie 2016 (20): 9 – 28.
[11] Roos EM, Roos HP, Lohmander LS, Ekdahl C, Beynnon BD. Knee Injury and Osteoarthritis Outcome Score (KOOS)–development of a self-administered outcome measure. J Orthop Sports Phys Ther. 1998 Aug;28(2):88 – 96.
[12] Chmielewski TL, Rudolph KS, Snyder-Mackler L. Development of dynamic knee stability after acute ACL injury. J Electromyogr Kinesiol. 2002 Aug;12(4):267 – 74.
[13] Lohman EB 3rd, Balan Sackiriyas KS, Swen RW. A comparison of the spatiotemporal parameters, kinematics, and biomechanics between shod, unshod, and minimally supported running as compared to walking. Phys Ther Sport. 2011 Nov;12(4):151 – 63.
Autoren
ist Sportwissenschaftler mit dem Schwerpunkt Biomechanik, Bewegungsdiagnostik & Training. Seit 2019 ist er am BeMoveD – Berlin Movement Diagnostics des Julius Wolff Instituts und des Centrum für Muskuloskeletale Chirurgie (CMSC) der Charité – Universitätsmedizin Berlin an der Charité – Universitätsmedizin Berlin tätig. 2014–2016 und 2018 betreute er die BR Recycling Volleys als Athletiktrainer.
ist Physiotherapeutin mit dem Schwerpunkt Biomechanik und Rehabilitation. Seit 2016 ist sie Mitglied in der Forschungsgruppe „Funktionale Bewegungsanalyse“ des JuliusWolff Instituts und seit 2020 im Team von BeMoveD – Berlin Movement Diagnostics des Julius Wolff Instituts und des Centrum für Muskuloskeletale Chirurgie (CMSC) der Charité – Universitätsmedizin Berlin.
ist Facharzt für Orthopädie & Unfallchirurgie und arbeitet im healthlab Salzburg. Er ist ehemaliger Teamarzt des 1. FC Union Berlin und aktuell Mannschaftsarzt von Eintracht Frankfurt (1. Fußball-Bundesliga) Seine Schwerpunkte sind moderne konservative Orthopädie, Arthrosetherapie und Sportmedizin.