Während im Profisport Tendinopathien der Patellar- und Achillessehnen zu den häufigsten chronischen Sehnenbeschwerden führen, ist die chronische Epicondylopathia humero-radialis (EHR) die häufigste Insertionstendinopathie in der niedergelassenen Praxis und stellt Behandler und Therapeuten insbesondere bei chronischen Verläufen vor große Herausforderungen [1, 2].
Obwohl der Begriff „Tennisellenbogen“ suggeriert, dass es sich um eine klassische Verletzung des Sportlers handele, sind tatsächlich mehr Nicht-Sportler als Profisportler betroffen. Lediglich 5 % – 10 % aller Betroffenen spielen tatsächlich Tennis, wohingegen fast 50 % aller Tennisspieler eine EHR in ihrer Karriere entwickeln [3, 4, 5]. Während die akute überlastungsbedinge EHR im jüngeren Alterssegment zu finden ist (15 – 25 Jahren) und durch Belastungsreduktion und wenig invasive Therapie zur Ruhe kommt, zeigen sich die chronischen EHR meist im mittlerem bzw. höherem Alter (45 – 54) [6]. Einem Alter, das sich jenseits professioneller Spitzensportler befindet, wodurch sich der hohe Anteil von betroffenen Nicht-Profisportlern erklären lässt.
Des Weiteren lässt sich die hohe Zahl an EHR mittleren Alters durch die altersbedingte Reduktion der Sehnenqualität erklären sowie durch Risikofaktoren, die eher aus dem Wohlstandssegment kommen und zusätzlich das Sehnengewebe in seiner Qualität und Regenerationsfähigkeit schädigen [7]:
- Rauchen
- Übergewicht
- erhöhter Cholesterinspiegel, Harnsäure
- Typ 2 Diabetes
- zunehmendes Alter (45 – 54 J.)
Für die Schädigung der Sehne werden vor allem repetitive Mikrotraumen durch meist exzentrischen Stress verantwortlich gemacht. Hierbei kommt es zu einem Überlastungsschaden der Unterarmstrecker und aufgrund der insuffizienten Regenerationsfähigkeit des Sehnengewebes zu degenerativen Veränderungen bis hin zu intratendinösen Läsionen oder in sehr seltenen Fällen gar zu kompletten Rupturen [8 – 10]
Was passiert histopathologisch mit der Sehne?
Es kommt zur Auflösung der parallelen Kollagenfaserausrichtung durch den Ersatz von Kollagen Typ 1 durch Kollagen Typ 3, welches weniger belastbar ist. Über die vermehrte Bildung von Fibroblasten kommt es zu degenerativen Veränderungen des Sehnengewebes und es zeigt sich das Bild einer „Angiofibroblastischen Hyperplasie“. Es handelt sich nicht um eine Entzündung des Sehnengewebes. Es finden sich lediglich Vorstufen der Entzündungskaskade. Somit ist der Begriff der Epicondylitis irreführend [11]. Als zentraler Handgelenksstrecker ist der proximale Ansatz des M. extensor carpi radialis brevis am häufigsten betroffen und zeigt in 95 % strukturelle Veränderungen. Da es sich um einen so genannten direkten Sehnenansatz handelt, der im Übrigen nicht mit dem gemeinsamen Ansatz der Unterarmstrecker am Epicondylus radialis verbunden ist, wirken hohe Insertionskräfte auf eine kleine Fläche, die sehr schlecht vaskularisiert ist, wodurch sich die Insuffizienz zur Reparation und Regeneration bei chronischen Defekten eklärt [12].
Diagnostik
Im Rahmen der klinischen Untersuchung führen, neben dem klassischen Druckschmerz am Epicondylus radialis, die Tests nach Maudsley und Cozen zur Diagnose [Abb.1]. Insbesondere bei chronischen, therapieresistenten Verläufen müssen HWS, Schulter und BWS in der Untersuchungsvorgang miteingeschlossen werden. In der Diagnostik der EHR hat die Sonografie einen unverzichtbaren Stellenwert. Hierdurch können wir uns einen guten Überblick über die Sehnenstruktur verschaffen sowie einen Eindruck über das Ausmaß der Sehnenschädigung. Bei chronischen Verläufen finden sich häufig hypoechogenen Zonen am proximalen Ansatz der Handgelenkextensoren sowie Neovascularisierungen [Abb. 2]. Hierbei handelt es sich um eingewanderte Gefäße, die von freien Nervenfasern begleitet werden (Substanz-P-Fasern), die via Cytokinen/Neuropeptiden unter Belastung zu den bekannten Schmerzen führen sollen. Ob es sich hierbei um pathologische Gefäße oder vom Körper gewollte Neogefäße handelt, ist nicht abschließend geklärt [13]. Bei frustranen Verläufen > 3 Monaten empfiehlt sich die Durchführung einer MRT [Abb.2]. Neben der Darstellung der Schädigung der Extensoren können zusätzlich bisher nicht detektierte Differentialdiagnosen abgeklärt werden[14]:
- Knorpelschäden
- Freie Gelenkkörper
- Plicasyndrome
- Osteonekrosen
- Muskel-Sehnenverletzungen
- Synovialitiden
- Weichteilimpingement usw.
Bei frustraner Therapie und fehlender differentialdiagnostischer Pathologien muss immer an eine bestehende Instabilität des Ellenbogengelenks gedacht werden, eine Problematik, die sich meist nicht konservativ beheben lässt. Die konservative Therapie ist die Domäne der EHR. Lediglich in bis zu 10 % der Fälle bedarf es einer operativen Versorgung. Ein wichtiger Aspekt zu Beginn der Behandlung ist die Aufklärung darüber, dass es sich um einen langen Krankheits-und Therapieverlauf handelt. Die Literatur gibt hier Verläufe von sechs Monaten bis zwei Jahren an. Nicht selten stellen sich uns Patienten zur zweiten Meinung vor nach gerade einmal sechs Wochen Therapie. Eine Sehne braucht schlichtweg Zeit. Eine ausführliche Aufklärung darüber verhindert eine frühzeitige Unzufriedenheit der Patienten! [15, 16].

Konservative Therapie
Wenn es um die Therapie geht, ist es sinnvoll, sich an der Histopathologie der Sehne zu orientieren. Da es sich bei chronischen Verläufen meist um degenerative, strukturelle Läsionen handelt benötigt es Therapien, welche die Regenerations- und Reparationsfähigkeit des Sehnengewebes fördern sowie die schmerzhaften – wenn vorhanden – Neovaskularisierungen reduzieren. Oftmals ist der Leidensdruck allerdings so groß, sodass eine kurzfristige analgesierende Therapie gewünscht wird.
Hier empfiehlt die S2k-Leitlinie ERH 2019 eine einmalige Injektion mit einem Kortikosteroid peritendinös. Die kurzfristige analgetische Wirkung nach Kortikosteroid Injektionen ist bekannt, obwohl es sich nicht um eine -itis handelt. Der Schmerz der EHR scheint eine neurogen Entzündungsreaktion zu sein, die über die Substance- P-Fasern via Cytokinen/Neuropetiden entsteht, die sich parallel zu den Neovaskularisationen finden. In einer Studie konnte gezeigt werden, dass die Applikation von Cortison auf Tenozyten auf mRNA Ebene zu einer Inhibition von Neuropeptiden und Cytokinen führt. Dies allerdings nur für 72 Stunden. Was die kurze Wirksamkeit der Corticosteroide erklären könnte. Neben den bekannten Nebenwirkungen bei multiplen Injektionen in oder auch an Sehnengewebe führen Injektionen mit Cortison zu einer deutlichen Reduktion von Spontanremissionen dieser sich häufig auch selbstlimitierenden Erkrankung [17].
PRP, Stoßwelle und Exzentrik
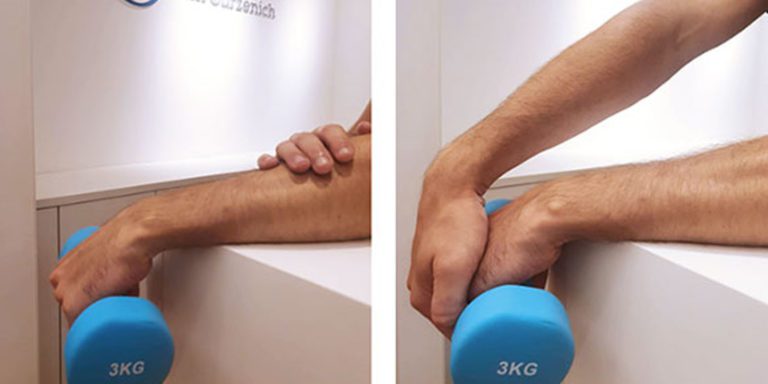
Bezüglich der Therapie stehen in unserem Campus für interdisziplinäre Sportorthopädie neben der Adressierung der Belastung, Risikofaktoren und ggfs. funktioneller Defizite PRP-Injektionen, Stoßwellentherapie (ESWT) und Exzentrik im Fokus, da hierfür Sehnen übergreifend die beste Evidenz vorliegt [18]. Hier bleibt anzumerken, dass fehlende Evidenz nicht gleichbedeutend mit fehlender Wirkung ist und auch andere konservative Therapien zum Erfolg führen. Alle Patienten werden dazu angehalten, täglich exzentrische Übungen durchzuführen (3 x 15 Wiederholungen 2 x tgl.) für mindestens 12 Wochen. Hierzu können Wasserflaschen, kleine Hanteln etc. zur Hilfe genommen werden [Abb. 3]. Ein VAS von max. 6 – 7 als Orientierung. Auf keinen Fall sollte eine komplette Schonung erfolgen – Therapie erfolgt durch Belastung [19]. Exzentrisches Training führt nachgewiesener Maßen zur Ausschüttung von Wachstumsfaktoren, Förderung der Durchblutung, Reduktion der Sehnendicke sowie der schmerzhaften Neovaskularisierungen und zur Bildung von Kollagen I. Sollte der Schmerz zu groß sein, kann auch mit isometrischen Übungen gestartet werden [20].

Als invasive Methode hat bei der Therapie von Sehnenpathologien mit strukturellen Läsionen die Injektion mit PRP/ACP einen hohen Stellenwert in unserer Praxis. Aufgrund der Heterogenität der Studiendesigns sowie verschiedener Herstellungsarten von PRP Produkten ist die Datenlage uneinheitlich. Für die EHR gibt es jedoch eine Vielzahl von Studien, die eine deutliche Verbesserung der Schmerzscores (VAS) sowie der Funktionalität (DASH- Score) zeigen. Eine Level-1-Studie kommt allerdings zu keinem Wirksamkeitsnachweis im Vergleich zu NaCl, Cortison, PRP. Hier erfolgte das Follow up bereits nach drei Monaten. Wir wissen mittlerweile, dass PRP insbesondere auf lange Sicht (12 Monate) seine Überlegenheit zeigt [21, 22]. Die Injektionen werden in wöchentlichen Abständen und peritendinös durchgeführt. Eine intratendinöse Injektion der Extensorensehne ist nicht zwingend erforderlich [Abb. 4]. Dieses Vorgehen begründet sich auf einer eigenen Beobachtungsstudie mit 46 Patienten mit therapieresistenter EHR, die ausschließlich peritendinös injiziert wurden und sich kein Unterschied in Bezug auf den Therapieerfolg zeigte [23]. Je nach Befund und Verlauf werden 3 – 5 Injektionen durchgeführt. Ohne Lokalanästhetikum, da dies die Proliferation der Tenozyten hemmt. Erfolgt primär eine Injektion mit Cortison, sollte die PRP Behandlung frühestens 14 Tage danach erfolgen, da auch Corticosteroide neg. auf die Zellproliferation wirken [24].

Bei Patienten, die eine invasive PRP Behandlung nicht wünschen, steht die fokussierte ESWT als alternative zur Verfügung. Ihr wird eine Verbesserung der Angiogenese sowie eine Steigerung der Genexpression der m-RNA für Wachstumsfaktoren sowie die Reduktion der Expression von Neuropeptiden (Schmerzmodulation) zugesprochen [25]. In den mittlerweile sehr gut randomisierten Studien zeigen sich Verbesserung der Gelenkbeweglichkeit, der Griffstärke sowie Schmerzreduktion, wodurch es zu besseren Rehabilitationsmöglichkeiten und geringeren Einschränkungen in der Alltagsbelastung kommt [26]. Es erfolgen 3 – 5 Behandlungen in wöchentlichen Abständen unter Fortführung der exzentrischen Übungen. Aufgrund der verzögerten Wirksamkeit der ESWT sollte frühesten 8 – 12 Wochen nach Therapiebeginn der Therapieerfolg beurteilt werden. Im Übrigen zeigt sich für die ESWT eine bessere Wirksamkeit bei Verläufen > 6 Monaten. Hier zeigen sich für die radiale sowie fokussierte ESWT gleichermaßen gute Ergebnisse [27].
Fazit
- Meist strukturelle Läsion M. extensor carpi radialis brevis
- Keine Entzündung! Es wird ein degenerativer Schaden behandelt
- PRP und ESWT mit guten Ergebnissen für chronische EHR
- flankierend exzentrisches Training durchgeführt werden (hervorragende Datenlage),ggfs. isometrisch beginnen
- Keine Entlastung eher Belastungsteuerung (VAS 6 – 7)
- Adressierung der Risikofaktoren
- Differentialdiagnosen abklären
- CAVE: Instabilität des Ellenbogengelenks
- über lange Behandlungsdauer aufklären

Literatur
- Tarpada SP, Morris MT, Lian J, Rashidi S. Current advances in the treatment of medial and lateral epicondylitis. J Orthop. 2018 Feb 2;15(1):107-110. doi: 10.1016/j.jor.2018.01.040. PMID: 29657450; PMCID: PMC5895908.
- Sprague AL, Smith AH, Knox P, Pohlig RT, Grävare Silbernagel K. Modifiable risk factors for patellar tendinopathy in athletes: a systematic review and meta-analysis. Br J Sports Med. 2018 Dec;52(24):1575-1585. doi: 10.1136/bjsports-2017-099000. Epub 2018 Jul 27. PMID: 30054341; PMCID: PMC6269217.
- Major HP. Lawn-tennis elbow. BMJ. 1883;2:557.
- Boyer MI, Hastings H., 2nd Lateral tennis elbow: “Is there any science out there?” J Shoulder Elbow Surg. 1999;8(5):481–491.
- Cohen M, da Rocha Motta Filho G. LATERAL EPICONDYLITIS OF THE ELBOW. Rev Bras Ortop. 2015 Dec 8;47(4):414-20. doi: 10.1016/S2255-4971(15)30121-X. PMID: 27047843; PMCID: PMC4799438.
- Degen RM, Conti MS, Camp CL, Altchek DW, Dines JS, Werner BC. Epidemiology and Disease Burden of Lateral Epicondylitis in the USA: Analysis of 85,318 Patients. HSS J. 2018 Feb;14(1):9-14. doi: 10.1007/s11420-017-9559-3. Epub 2017 Jun 5. PMID: 29398988; PMCID: PMC5786580.
- Eygendaal D, Rahussen FT, Diercks RL. Biomechanics of the elbow joint in tennis players and relation to pathology. Br J Sports Med. 2007 Nov;41(11):820-3. doi: 10.1136/bjsm.2007.038307. Epub 2007 Jul 17. PMID: 17638843; PMCID: PMC2465285.
- Kraushaar BS, Nirschl RP. Tendinosis of the elbow (tennis elbow). Clinical features and findings of histological, immunohistochemical, and electron microscopy studies. J Bone Joint Surg Am. 1999 Feb;81(2):259-78. PMID: 10073590.
- Khan KM, Cook JL, Bonar F, Harcourt P, Astrom M. Histopathology of common tendinopathies. Update and implications for clinical management. Sports Med. 1999 Jun;27(6):393-408. doi: 10.2165/00007256-199927060-00004. PMID: 10418074.
- Schneeberger AG, Masquelet AC. Arterial vascularization of the proximal extensor carpi radialis brevis tendon. Clin Orthop Relat Res. 2002 May;(398):239-44. doi: 10.1097/00003086-200205000-00033. PMID: 11964656.
- Rees JD, Wilson AM, Wolman RL. Current concepts in the management of tendon disorders. Rheumatology (Oxford). 2006 May;45(5):508-21. doi: 10.1093/rheumatology/kel046. Epub 2006 Feb 20. PMID: 16490749.
- Milz S, , Tischer T, , Buettner A, , et al.. Molecular composition and pathology of entheses on the medial and lateral epicondyles of the humerus: a structural basis for epicondylitis. Ann Rheum Dis. 2004; 63: 1015– 1021.
- du Toit C, Stieler M, Saunders R, Bisset L, Vicenzino B. Diagnostic accuracy of power Doppler ultrasound in patients with chronic tennis elbow. Br J Sports Med. 2008 Nov;42(11):872-6. doi: 10.1136/bjsm.2007.043901. Epub 2008 Feb 28. Erratum in: Br J Sports Med. 2009
- Leitlinie der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie S2k – Epicondylopathia radialis humeri AWMF Registernummer: 033-019
- Hoogvliet P, Randsdorp MS, Dingemanse R, Koes BW, Huisstede BM. Does effectiveness of exercise therapy and mobilisation techniques offer guidance for the treatment of lateral and medial epicondylitis? A systematic review. Br J Sports Med. 2013 Nov;47(17):1112-9. doi: 10.1136/bjsports-2012-091990. Epub 2013 May 24. PMID: 23709519.
- Smidt N, van der Windt DA. Tennis elbow in primary care. BMJ. 2006 Nov 4;333(7575):927-8. doi: 10.1136/bmj.39017.396389.BE. PMID: 17082522; PMCID: PMC1633781.
- Han, S.H., An, H.J., Song, J.Y. et al. Effects of corticosteroid on the expressions of neuropeptide and cytokine mRNA and on tenocyte viability in lateral epicondylitis. J Inflamm 9, 40 (2012). https://doi.org/10.1186/1476-9255-9-40
- Everhart JS, Cole D, Sojka JH, Higgins JD, Magnussen RA, Schmitt LC, Flanigan DC. Treatment Options for Patellar Tendinopathy: A Systematic Review. Arthroscopy. 2017 Apr;33(4):861-872. doi: 10.1016/j.arthro.2016.11.007. Epub 2017 Jan 16. PMID: 28110807.
- Kjaer M et al. From mechanical loading to collagen synthesis, structural changes and function in human tendon. Scand J Med Sci Sports. 2009 Aug;
- Raman, Jayaprakash et al. “Effectiveness of different methods of resistance exercises in lateral epicondylosis—a systematic review.” Journal of Hand Therapy 25.1 (2012): 5-26.
- Krogh et al, AJSM,2013, Treatment of lat. Epicondylitis with PRP, Glucocorticoid or Saline- neither PRP nor cucocorticoids superior to saline after 3 mon
- Taylor DW A systematic review of the use of platelet-rich plasma in sports medicine as a new treatment for tendon and ligament injuries. Clin J Sport Med. 2011 Jul;21(4):344-52.
- Pütz O. et al, Positive Effects Of Autologous Conditioned Plasma (ACP) On The Healing Of Human Epicondylitis : An Observational Study 2013 (Vortrag DVSE 2013)
- Mazzocca AD, McCarthy MB, Chowaniec DM, Cote MP, Romeo AA, Bradley JP, Arciero RA, Beitzel K. Platelet-rich plasma differs according to preparation method and human variability. J Bone Joint Surg Am. 2012 Feb 15;94(4):308-16.
- Notarnicola A, Moretti B. The biological effects of extracorporeal shock wave therapy (eswt) on tendon tissue. Muscles Ligaments Tendons J. 2012 Jun 17;2(1):33-7. PMID: 23738271; PMCID: PMC3666498.
- Theis C, Herber S, Meurer A, Lehr HA, Rompe JD. Evidenz-basierte Uberprüfung der Therapieempfehlungen bei Epicondylopathia humeri lateralis (Tennisellenbogen) — eine Ubersicht [Evidence-based evaluation of present guidelines for the treatment of tennis elbow — a review]. Zentralbl Chir. 2004 Aug;129(4):252-60. German. doi: 10.1055/s-2004-820317. PMID: 15354245.
- Stasinopoulos D. Comments on the article comparing radial extracorporeal shockwave therapy with ultrasound therapy in patients with lateral epicondylitis. J Med Ultrason (2001). 2021 Jul;48(3):365-366. doi: 10.1007/s10396-021-01087-1. Epub 2021 Apr 19. PMID: 33871755.
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie, Sportmedizin und Chirotherapie. Er ist Inhaber & Gründer der Orthopädie am Gürzenich, Campus für interdisziplinäre Sportorthopädie in Köln. Der Kölner Sportorthopäde ist Spezialist für funktionelle Diagnostik und konservative Therapie sportorthopädischer Verletzungen. Ein gesonderter Schwerpunkt bildet die Prävention und Behandlung sportorthopädischer Krankheitsbilder heranwachsender Sportler. Seit 2009 ist er Mannschaftsarzt der deutschen Basketballnationalmannschaft der Herren (A-Kader).