von DR. MED. PETER KEYSSER UND DR. MED. MARTIN LORENZ
ZENTRUM FÜR RHEUMATOLOGIE, ORTHOPÄDIE UND SCHMERZTHERAPIE,
KLINIK OBERAMMERGAU, WALDBURG-ZEIL-KLINIKEN
Verletzungen, Reizzustände und Schmerzen im Bereich der Muskeln, Sehnen und Faszien sind eine alltägliche Problematik in der orthopädisch-sportmedizinischen Sprechstunde. Neben der Anamnese, der subtilen klinischen Untersuchung inkl. manualtherapeutischer Diagnostik und Palpationen stellt hier seit vielen Jahren die B-Mode-Sonographie sowie insbesondere bei Fragestellungen hinsichtlich entzündlicher Veränderungen auch die Power-Duplexsonographie ein wichtiges diagnostisches Verfahren dar.
In der letzten Zeit wird durch die Verbesserung der Gerätetechnik zunehmend auch die Elastographie in diesem Bereich eingesetzt. Seit vielen Jahren schon ist diese Methode z. B. in der Schilddrüsen-, Lymphknoten-, Mamma-, Leber- und Prostatadiagnostik etabliert. Eine der bisher wenigen Übersichtsarbeiten zum Einsatz in der Orthopädie und Sportmedizin erschien 2018 von Rainer Berthold.
Die Elastographie, die 1991 erstmals von Ophir et al erwähnt wurde, ist eine bildgebende Methode auf Basis der Ultraschalldiagnostik, die die Elastizität von Geweben durch farbige Bilder objektivierbar machen kann. Dabei werden in den unterschiedlichen Gewebearten durch Kompression Elastizitätsunterschiede sichtbar gemacht und farblich dargestellt. Es gibt verschiedene Elastographieverfahren, wobei in der Orthopädie und Sportmedizin die sogenannte Strain-Elastographie („Spannungs-, Dehnungs- oder Kompressionselastographie“) in der Regel durchgeführt wird, wie auch in dem hier dargestellten Verfahren. Daneben gibt es die sogenannte „shear wave Elastographie“ (Scherwellenelastographie), bei der aus dem Schallkopf Wellen höherer Intensität und längerer Dauer als die diagnostischen Ultraschallwellen ausgesendet werden, wodurch es zu Scherwellen kommt, die dann vom Schallkopf empfangen und quantifiziert werden können.
Bei der Strain-Elastographie wird vom Untersucher durch rhythmische Ausübung von leichtem Druck auf das zu untersuchende Gewebe mit dem Schallkopf etwa in einer Frequenz von 2 Hertz die unterschiedliche Gewebeelastizität darstellbar gemacht. Beim von uns verwendeten Ultraschallgerät der neuesten Generation genügt sogar eine minimale „Vibration“ des Schallkopfes, sodass Artefakte durch zu festes oder zu geringes Aufdrücken des Schallkopfes weitgehend ausgeschlossen werden können. Geräte moderner Bauart zeigen dabei durch farbige Skalen die Korrektheit des Drucks und der Frequenz an. Je nach Geräteeinstellung zeigen die Farben rot, grün, gelb und blau eine mehr oder weniger ausgeprägte Gewebeelastizität. Härtere Gewebeanteile verformen sich unter Druck geringer und weisen damit eine höhere Steifigkeit als das umgebende Gewebe auf. Je nach Geräteeinstellung repräsentieren die Farben blau und rot harte bzw. weiche Gewebeareale (cave: diese Einstellung kann je nach Wunsch des Anwenders gewechselt werden!), grün und gelb bedeuten eine mittlere oder intermediäre Deformierung der Gewebeanteile. Damit lassen sich dann schon farblich Gewebeunterschiede, z. B. in einem Organ wie der Achillessehne, darstellen oder aber auch im Seitenvergleich. In der Folge können dann auffällige Gewebeareale semiquantitativ mit der Strain-Ratio (SR) gemessen werden und es kann ein sogenanntes Strain-Histogramm (SH) erstellt werden. Dazu wird vom Untersucher eine region of interest (ROI) markiert und gemessen sowie ein oder mehrere Areale von Referenzgewebe (z. B. im gleichen Muskel, der gleichen Sehne oder im Seitenvergleich). Definierte Referenzwerte, ab wann in welchem Gewebe ein Unterschied signifikant ist, liegen jedoch im orthopädisch-
sportmedizinischen Fachgebiet noch nicht vor.
Fallbeispiele aus der Praxis
Beispiel 1: 55-jährige Hobbyläuferin mit langjähriger Achillodynie beidseits und Zustand nach diversen konservativen Therapien, wie physikalischen Maßnahmen, Silikonfersenkissen und Röntgen- Reizbestrahlung. Klinisch sind beide Achillessehnen in etwa gleichartig kolbenförmig verdickt, wobei bei Vorstellung in unserer sportmedizinischen Sprechstunde eindeutig die linke Achillessehne schmerzhafter war. In der B-Mode-Sonographie zeigte sich kein verifizierbarer signifikanter Echogenitätsunterschied. In der Elastographie konnte jedoch eine deutlich unterschiedliche Sehnenstruktur links dargestellt werden, was sowohl in der 3-farbigen qualitativen Auswertung als auch im semiquantitativen Strain-Histogramm seinen Ausdruck fand (Abb. 1).

von jeweils einer Woche mit 2000 Impulsen, einer Frequenz von 10 Hertz sowie 1,8-2,4 bar erfolgreich behandelt.
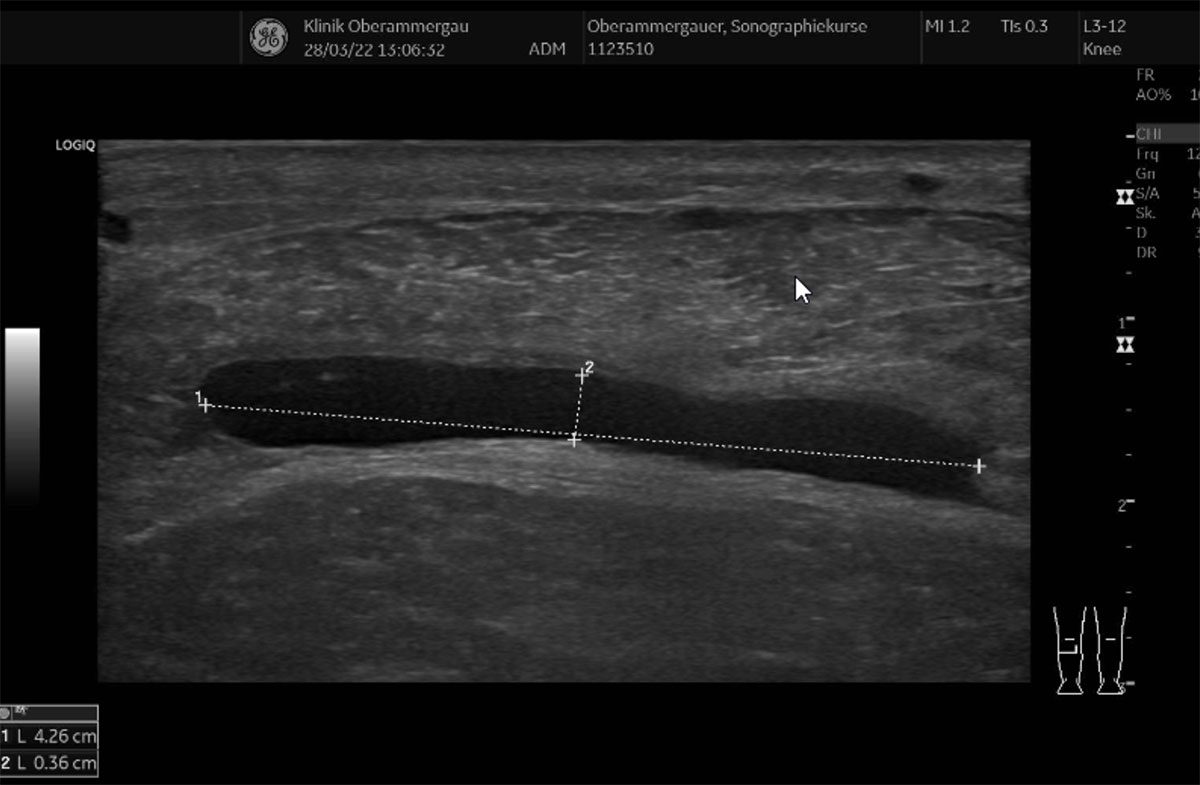
Das 2. Beispiel zeigt den Befund eines 56-jährigen ambitionierten Mannschafts-Tennisspielers, der beim Wintertraining in der Halle bei einem Sprint ein Reißen in der linken Wade verspürt hat, worauf hin es zu einer ausgeprägten Schmerzsymptomatik gekommen ist. Klinisch und sonographisch zeigte sich die Achillessehne intakt, eine makroskopische Muskel-Einblutung konnte in der B-Mode-Sonographie direkt nach dem Trauma nicht nachgewiesen werden, allerdings zeigt sich in der B-Mode-Sonographie im schmerzhaften Areal etwa in der Mitte des Caput mediale des Musculus gastrocnemius eine aufgelockerte unruhige Echogenität. In der Strain-Elastographie konnte sowohl im Bereich des Schmerzpunktes versus den umgebenden Muskelgruppen als auch im Seitenvergleich eine deutliche Veränderung der Gewebselastographie des betroffenen Muskelbündels dargestellt werden. Abb. 2 zeigt den Seitenvergleich im Längsschnitt, Abb. 3 im Querschnitt am Tag nach dem Ereignis.


Abb. 4 zeigt ca. eine Woche danach in der B-Mode-Sonographie nun eine ca. 4,3 x 0,3 cm große echofreie Formation im Längsschnitt i.S. einer Einblutung.
Es erfolgte zunächst gemäß dem so genannten PECH-Schema die sofortige Beendigung des Trainings, Kühlung, Kompression mit elastischen Stützverband, vorrübergehende Hochlagerung und Entlastung an UA-Gehstützen, im weiteren Verlauf die konservative Therapie mit Diclofenac-Salbenanwendungen, Kompressionsstrumpf, Lymphdrainage, Elektrotherapie sowie die vorsichtige stufenweise Wiederaufnahme der sportlichen Aktivität nach drei Wochen Sportpause.
Das 3. Fallbeispiel zeigt den Befund einer 25-Jährigen, sehr schlanken sportlichen jungen Frau, die im Rahmen eines Hanteltrainings vor etwa eineinhalb Jahren ein schmerzhaftes Ereignis im Bereich der Rückenmuskulatur rechts paravertebral unterhalb des Rippenbogens verspürt habe. Seitdem habe sie hier immer wieder lokal ziehende muskuläre Beschwerden, die von Vorbehandlern extern mit diversen konservativen Maßnahmen, wie Injektionstherapien, Osteopathie und physikalischer Therapie bis zum Untersuchungstag nicht ausreichend behandelt werden konnten. Nebenbefundlich besteht auch eine mäßig ausgeprägte rechtskonvexe Thorako-Lumbalskoliose. Klinisch ließ sich am Schmerzpunkt in der Manualdiagnostik eine ausgeprägte Myogelose tasten, die mit einer Costotransversalgelenksblockierung Th12 rechts einherging. In der Elastographie ließ sich eine deutlich veränderte Muskelelastizität am Schmerzpunkt im Sinne einer Myogelose darstellen, die sowohl in der 4-farbigen qualitativen als auch in der semiquantitativen Darstellung mittels Strain-Histogramm nachgewiesen werden konnte (Abb. 5, links betroffene Seite, rechts asymptomatische Seite im Vergleich). Durch mehrmalige manualtherapeutische Mobilisierung und balneo-physikalische Maßnahmen konnten die Beschwerden der jungen Patientin sukzessive gebessert werden.

Fazit
In der Ultraschalldiagnostik der Stütz- und Bewegungsorgane steht mit der Elastographie eine ergänzende Untersuchungsmethode zur Verfügung, die zusätzlich zur B-Mode-Sonographie, der Farb- und Powerdopplersonographie auch intratendinöse und muskuläre Pathologien semiquantitativ darstellen kann. Für die Aussage zu Dignität pathologischer Areale, wie dies in anderen Fachrichtungen, wie der Mamma-, Lymphknoten-, Schilddrüsen- und Prostata-Sonographie oder der Leberdiagnostik schon etabliert ist, ist die Datenlage im orthopädisch-sportmedizinischen Bereich noch zu gering, hier sind weitere Studien erforderlich. Auch gibt es noch keine definierten Referenzwerte für bestimmte Pathologien an Muskeln, Sehnen und Faszien.
Allerdings bietet die Methode schon jetzt in der Hand des ultraschallerfahrenen sportmedizinischen Untersuchers und Behandlers ein Tool, um Pathologien – auch für die Patienten – sichtbar zu machen. Besonders sei hier an Sehnenpathologien, wie z. B. an der Achillessehne, der Quadrizeps- und Patellasehne oder aber auch im Bereich der Rotatorenmanschette zu denken. Darüber hinaus Muskelpathologien, wie Zerrungen, Muskelfaserrisse oder Myogelosen. Die Methode bietet auch die Möglichkeit im Rahmen von Verlaufskontrollen Therapieeffekte zu verifizieren und die Sportler, bei denen ja gerade im Amateurbereich häufig die empfohlene Sportpause nicht auf Gegenliebe stößt, anhand der eindrucksvollen Bilder „sportmedizinisch zu führen“. Jedoch ist unbedingt darauf zu achten, dass die Methode in ihrer Durchführung eine Learning Curve hat, und dass die Aussagekraft bisher begrenzt und als semiquantitativ anzusehen ist. Es ist jedoch zu erwarten, dass durch zunehmende Standardisierung der Geräte und der Durchführung der Methode in absehbarer Zeit auch Referenzwerte für pathologische Veränderungen ermittelt werden können.
Literatur
- Berthold, R. Elastografie an Sehnen, Muskeln, Faszien. Nur „bunte Bilder“ oder eine aussagekräftige Untersuchung? OUP 2018; 7: 048-053
- Drews, B.H., Mauch, MF. Sonographie bei Sportverletzngen – Ersatzbank oder unterschätzter Veteran? Deutsche Zeitschrift für Sportmedizin, 68. Jg, 10/2017
- Gruber, C. Schamberger, W. Konermann Sonografie in Orthopädie, Unfallchirurgie und Rheumatologie. Springer-Verlag 2018
- Keysser, H. Osthus, E. Jacobi Ultrasound Of The Shoulders In Patients With Rheumatoid Arthritis. Annals of the Rheumatic Diseases, 2003, Vol 62, Suppl. I, 519
- Keysser, H. Osthus, E. Jacobi Stellenwert der Sonographie in Diagnostik und Verlaufskontrolle beim Morbus Bechterew. Orthopädische Praxis 40, 7 (2004) 369-373
- Konermann, W., Gruber, G., Ultraschalldiagnostik der Bewegungsorgane. Georg Thieme Verlag, 3. Aufl., 2011
- Ophir J, Cespedes I, Ponekanti H, Yazdi Y, Li X. Elastography: A quantitative method for imaging the elasticity of biological tissues. Ultrason Imaging 1991; 13: 111-134
- Săftoiu, A. et al The EFSUMB Guidelines… Ultraschall in Med 2019; 40: 425-453
Autoren
ist Facharzt für Orthopädie, Orthopädie und Unfallchirurgie mit Zusatzbezeichnungen u.a. Sportmedizin, Physik. Therapie, Chirotherapie und ist DEGUM-Kursleiter Stufe III (Bewegungsorgane). Er ist Chefarzt am Zentrum für Rheumatologie, Orthopädie und Schmerztherapie, Abteilung Rehabilitation – Orthopädie und Rheumatologie, Klinik Oberammergau, Waldburg-Zeil-Kliniken. Dr. Keysser betreut in seiner sportmedizinischen
Sprechstunde Patienten aus den Sportarten Tennis, Gebirgs- und Wintersport.




