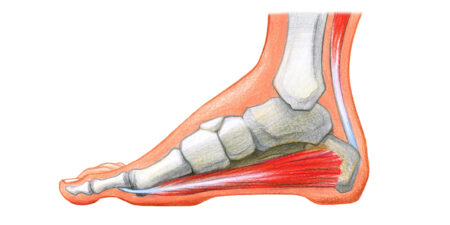
Nach dem „Dekonditionierungsmodell“ sind chronische Rücken- und Nackenschmerzen immer mit einem übermäßigen Muskelabbau (Atrophie) und lokalen Fetteinlagerungen in der tiefen autochthonen Rücken- und Nackenstreckmuskulatur verbunden [1] (Abb. 1), insbesondere im Bereich des medialen Stranges (z. B. M.multifidus) [2] (Abb. 2).
Dies resultiert als Folge von chronischer Schonhaltung und neuromuskulären Vermeidungsstrategien nach ursprünglichen kleinen initialen Mikroverletzungen in Strukturen wie Faszien oder der Bandscheibe [1]. Beim Chronifizierungsprozess spielen zudem psycho-soziale Aspekte eine Rolle. Auch bei Patienten mit spezifischen Pathologien wie Bandscheibenvorfällen, degenerativen Spinalkanalverengungen (Stenosen) und Gleitwirbeln (Spondylolisthesis) wurden stark ausgeprägte Fettanteile in diesen Muskeln beobachtet, die zudem mit den Beschwerden und dem funktionalen Status der Wirbelsäule korrelieren [3 – 5]. Die gleichen Veränderungen konnten auch bei Patienten mit chronischen Beschwerden im Nackenbereich beobachten werden [6]. Auch während des Alterungsprozesses kommt es zu einem kontinuierlichen Abbau dieser für die Wirbelsäulenstabilität wichtigen Muskulatur [7]. Als Folge erhöhen sich die Belastungen auf die passiven Strukturen und sorgen für erhöhte Bandscheibendegenerationen und Facettengelenksarthrosen [8, 9].


Maschinenbasiertes Isoliertes Training der tiefen Rückenstreckmuskulatur
Aufgrund dieser Beobachtungen lässt sich wiederum schließen, dass die gezielte Wiederherstellung bzw. Erhaltung der tiefen autochthonen Rückenstreckmuskulatur für eine nachhaltige Rückengesundheit eine zentrale Rolle spielt. Kann die Muskulatur ihre normale Stütz- und Schutzfunktion in vollem Maße nachkommen, kommt es langfristig zu weniger Verschleiß der passiven Strukturen und so zu weniger spezifischem Rückenschmerz. Auch Bandscheibenvorfälle können vom Körper leichter abgebaut werden, wenn die Stabilität in der Wirbelsäule gewährleistet ist. Studien zufolge bauen sich 70 – 96 % aller lumbalen Bandscheibenvorfälle von selbst wieder ab [10]. Daher lohnt es sich immer, den Körper dabei maximal zu unterstützen und so möglichst viele Operationen zu vermeiden. Auch postoperativ ist Wiederherstellung der tiefen autochthonen Muskulatur wichtig, um Anschlussinstabilitäten zu vermeiden.
Laut neusten systematischen Übersichtsartikeln gelten verschiedene bewegungstherapeutische Ansätze wie Pilates, Krafttraining, Übungen für die Rumpfstabilität etc. als geeignete Optionen zur Bekämpfung von Rückenschmerzen [11,12]. Die Autoren solcher Analysen weisen jedoch auch darauf hin, dass viele der untersuchten Studien von niedriger Qualität und eingeschränkter Aussagekraft sind. Viele Interventionsstudien fokussieren sich aus Gründen der Standardisierbarkeit auf Patienten mit „unspezifischen“ Rückenschmerzen und untersuchen Effekte auf das subjektive Schmerzempfinden. Therapieeffekte auf die Qualität in der tiefen Rückenstreckmuskulatur spielen selten eine Rolle. Bei der praktischen Anwendung dieser „allgemeinen“ Empfehlungen kommt es häufig zu Problemen, da viele der chronischen Schmerzpatienten zum einen spezifische Krankheitsbilder (z. B. Bandscheibenvorfälle, Stenosen, Spondylarthrose, Gleitwirbel etc.) aufweisen, zum anderen aber auch gar nicht die körperliche Verfassung haben, diese Übungen korrekt auszuführen. Aus diesen Gründen haben diese bewegungstherapeutischen Maßnahmen zwar ihre Berechtigung, sollten aus unserer Sicht aber durch spezifischere Maßnahmen ergänzt werden, die einerseits die tiefen autochthonen Rückenstreckmuskeln aufbauen und zum anderen individuell an die körperlichen Voraussetzungen des Patienten angepasst werden können.
Funktionelle Bewegungen sind nur sehr begrenzt geeignet, die autochthonen Rückenstreckmuskulatur zu trainieren, da andere Muskeln wie die rückseitige Oberschenkelmuskulatur und die Gesäßmuskulatur (am Beispiel des unteren Rückens) bei Extensionsbewegungen die Hauptlast übernehmen [13,14]. Für eine hohe lokale Trainingsintensität bedarf es laut einer Vergleichsstudie von Steele und Kollegen Trainingsmaschinen, die eine dorsale Beckenrolle aufweisen und in der sich der Patient in einer „semi-sitzenden“ Position befindet (Abb. 3) [13]. Ein ähnliches Prinzip der Isolierung gilt auch für das Training der tiefen Nackenstreckmuskulatur (Abb. 3). Um den Voraussetzungen und Krankheitsbildern jedes einzelnen Patienten gerecht zu werden, sollten Trainingsintensität, Belastungssteuerung und Bewegungsumfang individuell adaptiert werden. So kann einerseits maximaler Muskelaufbau ermöglicht und gleichzeitig die oftmals stark degenerierten passiven Strukturen geschont werden.

Hohe Wirksamkeit, Nachhaltigkeit und Anwendbarkeit
Eine Vielzahl an Studien hat die klinische Wirksamkeit dieses isolierten Trainings bei Rücken- und Nackenpatienten bereits belegt und darüber hinaus gezeigt, dass der erreichte Kraftzuwachs in den Rückenstreckmuskeln proportional mit der Verbesserung des Beschwerdeniveaus ist [15 – 17]. Die meisten dieser Studie basieren auf Patienten mit unspezifischen Rückenleiden und verwendeten das ursprüngliche Maschinensystem, das in den 1980er Jahren in den USA von Arthur Jones unter dem Namen MedX entwickelt wurde. In den letzten 15 Jahren wurde die Hardware als auch die Software kontinuierlich weiterentwickelt, um das Training noch individueller an die Patienten und deren Voraussetzungen anzupassen. Das Powerspine Konzept war geboren. In Kooperation mit der Universität Würzburg und anderen akademischen Partnern wurden Trainingsdaten von über 15.000 Patienten analysiert und dabei gezeigt, dass bei geeigneter Trainingssteuerung und Anpassung des Bewegungsausmaßes mehr als 90 % der Patienten eine Beschwerdebesserung aufwiesen und das selbst bei älteren Patienten mit relativen OP-Indikationen wie Bandscheibenvorfällen, Stenosen und Gleitwirbeln (Abb. 4). Aktuelle Forschungsprojekte, die sich mit der morphologischen Veränderung des m.multifidus während der Therapie beschäftigen, zeigen, dass eine starke Zunahme an reiner Muskelmasse (je nach Segment 11 – 13 %) und eine Reduktion des Fettanteils (14 – 20 %) erreicht wird. Darüber hinaus werden seitenspezifische Unterschiede ausgeglichen. Diese Zahlen sind besonders vor dem Hintergrund des altersbedingten Abbaus der tiefen autochthonen Rückenmuskeln sehr interessant. Bei einem ungefähren jährlichen durchschnittlichen Anstieg des Fettgehaltes in der tiefen Rückenmuskulatur von bis zu 1 % [7] könnte man mit einer solchen Therapie 10 – 20 Jahre an altersbedingtem Muskelabbau umkehren und somit Muskelkraft, Stabilität und Wirbelsäulengesundheit „zurückgewinnen“. Rückentherapien sollten sich in Zukunft neben subjektiver Einschätzung auch an diesen Kennzahlen messen lassen.

Therapieablauf, additive Therapien und zukünftige Entwicklungen
Das Medizinische Kräftigungstherapie mit dem Powerspine Konzept ist in ihren Grundzügen in den Leitlinien der Gesellschaft für Medizinische Kräftigungstherapie (GMKT-D) geregelt. In der Regel werden in 1:1 Betreuung 18 – 25 Trainingseinheiten, 1 – 2 mal pro Woche absolviert. Der Kern ist das isolierte Training, das mit einem Trainingssatz und 12 – 15 Wiederholungen (ca. 2 Minuten) durchgeführt wird. Während zu Beginn der Therapie submaximale Reize für Muskeln und Sehnen sowie neuromuskuläre Koordination im Vordergrund stehen, wird im Laufe der Therapie zunehmend bis zum absoluten Muskelversagen trainiert. Zur Erhaltung des Zustandes trainieren Patienten in der Regel noch 1 – 2 mal im Monat. Das isolierte Training wird idealerweise durch funktionelle Übungen ergänzt. Auch Manuelle Therapie und Osteopathie kann in der Akutphase hilfreich sein, um entzündetes und verspanntes Muskel- und Bindegewebe wieder belastbarer zu machen, sodass das Training seine Wirkung entfalten kann. Rückenschmerztherapie sollte immer einen integrativen Einsatz und eine ganzheitliche Perspektive haben und psycho-soziale Faktoren mit einbeziehen. Auf der anderen Seite ist aber ohne das gezielte Wiederherstellen der autochthonen Rückenmuskulatur keine nachhaltige Behandlung des Rückenschmerzes möglich.
Eine besondere Bedeutung innerhalb der additiven Therapien kommt der Vereisung (Cryotherapie) der degenerativ veränderten Facettengelenke zu (Abb. 5). Denn durch die jahrelange Schonung der tiefen Rückenmuskulatur kommt es zu degenerativen Facettengelenken, die Schmerzen verursachen können. Dies wird über die Facettennerven permanent dem Gehirn gemeldet. Wir haben also eine Facettengelenksschädigung, die in gewisser Hinsicht irreversibel ist, die man aber durch Kältetherapie sehr gut behandeln kann. Mit der inneren und äußeren Anwendung von Kälte (Cryotherapie) kann man die häufig therapieresistenten Schmerzen deutlich lindern, bis es ab dem 65. Lebensjahr zum Verwachsen der Facettengelenke kommt und der Schmerz verschwindet. Deshalb ist die Cryotherapie mit dem Cryolight Gerät eine sehr sinnvolle Ergänzung in der konservativen Rückentherapie.

Literatur
[1] Steele J, Bruce-Low S, Smith D. A reappraisal of the deconditioning hypothesis in low back pain: review of evidence from a triumvirate of research methods on specific lumbar extensor deconditioning. Curr Med Res Opin. 2014;
30(5):865 – 911.
[2] Goubert D, Oosterwijck JV, Meeus M, Danneels L. Structural Changes of Lumbar Muscles in Non-specific Low Back Pain: A Systematic Review. Pain Physician. 2016;19(7):E985-E1000.
[3] Fortin M, Lazáry À, Varga PP, McCall I, Battié MC. Paraspinal muscle asymmetry and fat infiltration in patients with symptomatic disc herniation. Eur Spine J. 2016;25(5):1452 – 1459.
[4] Fortin M, Lazary A, Varga PP, et al. Association between paraspinal muscle morphology, clinical symptoms and functional status in patients with lumbar spinal stenosis. European Spine Journal. 2017;26(10):2543 – 2551.
[5] Lee ET, Lee SA, Soh Y, Yoo MC, Lee JH, Chon J. Association of Lumbar Paraspinal Muscle Morphometry with Degenerative Spondylolisthesis. Int J Environ Res Public Health. 2021;18(8):4037.
[6] Schomacher J, Falla D. Function and structure of the deep cervical extensor muscles in patients with neck pain. Man Ther. 2013;18(5):360-366.
[7] Dahlqvist JR, Vissing CR, Hedermann G, et al. Fat Replacement of Paraspinal Muscles with Aging in Healthy Adults. Med Sci Sports Exerc. 2017;49(3):595-601.
[8] Teichtahl AJ, Urquhart DM, Wang Y, Wluka AE, O’Sullivan R, Jones G, Cicuttini FM. Lumbar disc degeneration is associated with modic change and high paraspinal fat content – a 3.0T magnetic resonance imaging study. BMC Musculoskelet Disord. 2016;17(1):439.
[9] Kalichman L, Klindukhov A, Li L, Linov L. Indices of Paraspinal Muscles Degeneration: Reliability and Association With Facet Joint Osteoarthritis: Feasibility Study. Clin Spine Surg. 2016;29(9):465-470.
[10] Chiu CC, Chuang TY, Chang KH, Wu CH, Lin PW, Hsu WY. The probability of spontaneous regression of lumbar herniated disc: a systematic review. Clin Rehabil. 2015;29(2):184-95.
[11] Owen PJ, Miller CT, Mundell NL, Verswijveren SJJM, Tagliaferri SD, Brisby H, Bowe SJ, Belavy DL. Which specific modes of exercise training are most effective for treating low back pain? Network meta-analysis. Br J Sports Med. 2020;54(21):1279-1287.
[12] Price J, Rushton A, Tyros I, Tyros V, Heneghan NR. Effectiveness and optimal dosage of exercise training for chronic non-specific neck pain: A systematic review with a narrative synthesis. PLoS One. 2020 Jun 10;15(6):e0234511.
[13] Steele J, Bruce-Low S, Smith D.A review of the specificity of exercises designed for conditioning the lumbar extensors. British Journal Sports Medicine. 2015; 49(5):291-297.
[14] Androulakis-Korakakis P, Gentil P, Fisher JP, Steele J. Comparison of Isolated Lumbar Extension Strength in Competitive and Noncompetitive Powerlifters, and Recreationally Trained Men. J Strength Cond Res. 2021 Mar 1;35(3):652-658.
[15] Steele J, Bruce-Low S, Smith D. A review of the clinical value of isolated lumbar extension resistance training for chronic low back pain. PM R. 2015; 7(2):169-187.
[16] Evans R, Bronfort G, Nelson B, Goldsmith CH. Two-year follow-up of a randomized clinical trial of spinal manipulation and two types of exercise for patients with chronic neck pain. Spine. 2002; 27(21):2383-2389.
[17] Steele J, Fisher J, Perrin C, Conway R, Bruce-Low S, Smith D. Does change in isolated lumbar extensor muscle function correlate with good clinical outcome? A secondary analysis of data on change in isolated lumbar extension strength, pain, and disability in chronic low back pain. Disability and Rehabilitation. 2018; 12:1-9.
Autoren
ist Facharzt für Orthopädie mit Zusatzbezeichnungen Sportmedizin und Chirotherapie. Er ist Inhaber und leitender Arzt im Privatem Wirbelsäulenzentrum Dr. Alfen Würzburg. Außerdem ist er Präsident der Gesellschaft für Medizinische Kräftigungstherapie (GMKT-D) und betreut internationale Athleten im Bereich Fechten, Handball und Triathlon.
» Neurobiologe (Univ. Dipl.) sowie Sportwissenschaftler (Univ. Dipl.)
» Wissenschaftler im Bereich chronische Schmerzen und Gewebsveränderungen & leitender Trainingstherapeut im Privaten Wirbelsäulenzentrum Dr. Alfen Würzburg
» Geschäftsführer der Gesellschaft für Medizinische Kräftigungstherapie (GMKT-D)
(Stand 2026)