Wirbelsäulenbeschwerden sind bei Sportlern in nahezu allen Sportarten ein sehr häufiger Grund für eine Einschränkung der Sportfähigkeit. In der Sportmedizin des Bewegungsapparates nimmt daher die Auseinandersetzung mit der Wirbelsäule einen hohen Stellenwert ein. Die Anwendung von PRP (platelet-rich plasma) als therapeutische Maßnahme für Erkrankungen am Bewegungsapparat ist bereits breit etabliert. Zunehmend findet PRP Einzug als erfolgversprechende minimalinvasive Behandlungsalternative an der Wirbelsäule.
Genauso wie am ganzen Bewegungsapparat spielen auch hier chronisch-entzündliche und degenerative Veränderungen als Ursache von relevanten Beschwerden eine entscheidende Rolle. In der mittlerweile umfangreichen Literatur findet sich eine hohe Evidenz für Behandlungen von Arthrosen (z. B. Gonarthrose), [1, 2] Tendinosen (z. B. Tennisellenbogen, Jumpers knee, Achillodynien) und Ligamentosen [3 – 6]. Grundsätzlich ähnliche Strukturen und entsprechende pathologische Veränderungen spielen auch bei Erkrankungen an der Wirbelsäule eine entscheidende Rolle. Zu den Hauptursachen von Beschwerden an der Wirbelsäule gehört die Segmentdegeneration an der unteren LWS, wobei durch hohe sport-bedingte oft repetitive Belastungen eine Aktivierung inflammatorischer Prozesse einsetzt, welche die Schwelle nozizeptiver Schmerzgeneratoren senkt. Die aktivierte lumbale und zervikale Facettengelenksarthrose, aktivierte Costotransversalgelenke, das ISG-Syndrom und der schmerzhafte iliolumbale Bandapparat gehören dabei zu den Hauptindikationen für PRP-Anwendungen[7]. Auch bei diskogenen und peri-/neuralen Beschwerden wird PRP erfolgreich appliziert [8]. Den therapeutischen Nutzen begründet PRP vor allem in seinem hohen Anteil thrombozytenständiger Wachstumsfaktoren. Diese haben sowohl einen antiinflammatorischen als auch einen regenerativ-proliferativen Einfluss auf das betroffene Gewebe und Heilungsprozesse werden angeregt bzw. beschleunigt [13, 21]. In meiner Praxis benutze ich das leukozytenarme PRP von Arthrex, ACP (Autologous Conditioned Plasma), auch aufgrund seiner einfachen Handhabung in der sterilen Doppelkammerspritze. Für die Wirksamkeit der PRP-Therapie ist eine korrekte und exakte Diagnose essenziell. Diese zu finden kann insbesondere an der Wirbelsäule eine Herausforderung darstellen. Der Schmerzfokus und die in der Bildgebung aufgezeigten pathologischen Veränderungen werden mit der manualmedizinischen Untersuchung korreliert. Die betroffenen anatomischen Strukturen der spinalen Komponenten (Wirbelkörper, Facettengelenke, Nervenwurzeln, Bandscheiben) sowie angrenzender Weichteile (Muskulatur, Faszien, Ligamente) sollte dabei möglichst exakt identifiziert werden. Die Diagnose kann mittels therapeutischer Testinfiltration verifiziert werden. Die erlebte Schmerzfreiheit trägt zu einer guten Compliance des Patienten bei.
Behandlung der Facettengelenke
Die aktivierte Facettenarthrose stellt an der Wirbelsäule die häufigste Indikation für PRP-Anwendungen dar. Bei schlanken und sportlichen Patienten gelingt eine gute Darstellung mittels linearem Schallkopf (z. B. 9 bis 12 MHz). Für eine tiefere Darstellung wird eine konvexe Sonde benötigt (Abb. 1).
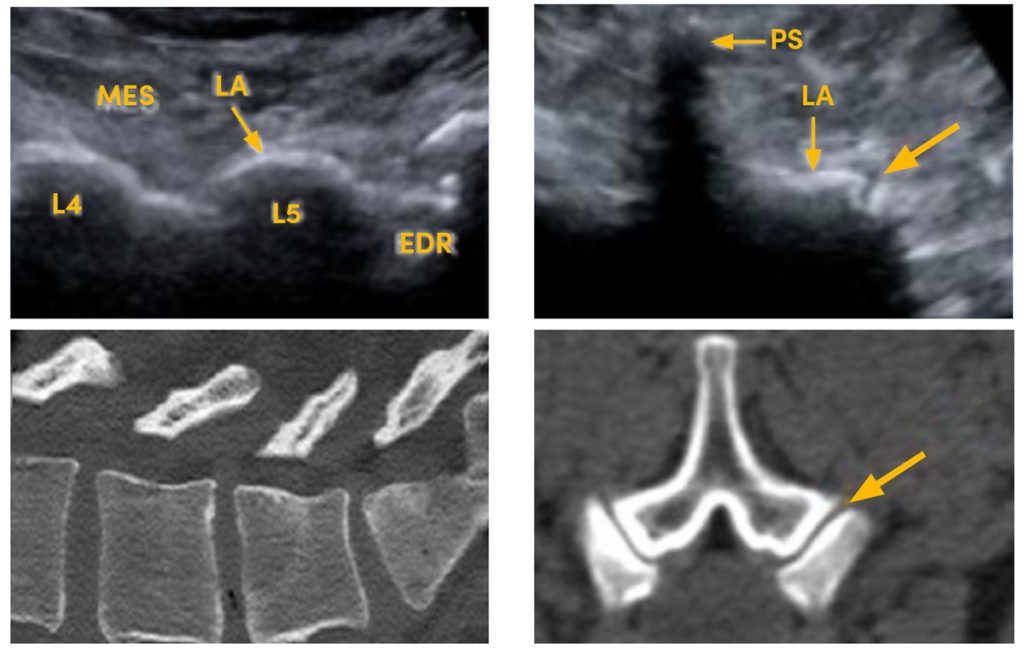
Abb. 1 An der Wirbelsäule ist es essenziell, die betroffene Struktur zu identifizieren und das thrombozytenreiche Plasma exakt dort zu applizieren. Neben den etablierten Verfahren mittels Röntgensteuerung (computertomografisch oder fluoroskopisch) hat sich zunehmend der Ultraschall für die gezielte Injektion bewährt: Links sagitale Darstellung der Facettengelenke L3 bis S1 und der angedeuteten Infiltrationsrichtung sonografisch (oben) sowie in computertomografischer Korrelation (unten), rechts analog in transversaler Schnittebene L3 bis S1 (PS = Processus spinosus, LA = Lamina, MES = Musculus erector spinae, EDR = Epiduralraum)
Die zervikalen Facettengelenke sind dem Ultraschall sehr gut zugänglich. Diagnostisch können Gelenkergüsse, synoviale Schwellungen und arthrotische Veränderungen erkannt, mit dem Schmerz korreliert und zielgerichtet behandelt werden (Abb. 2).
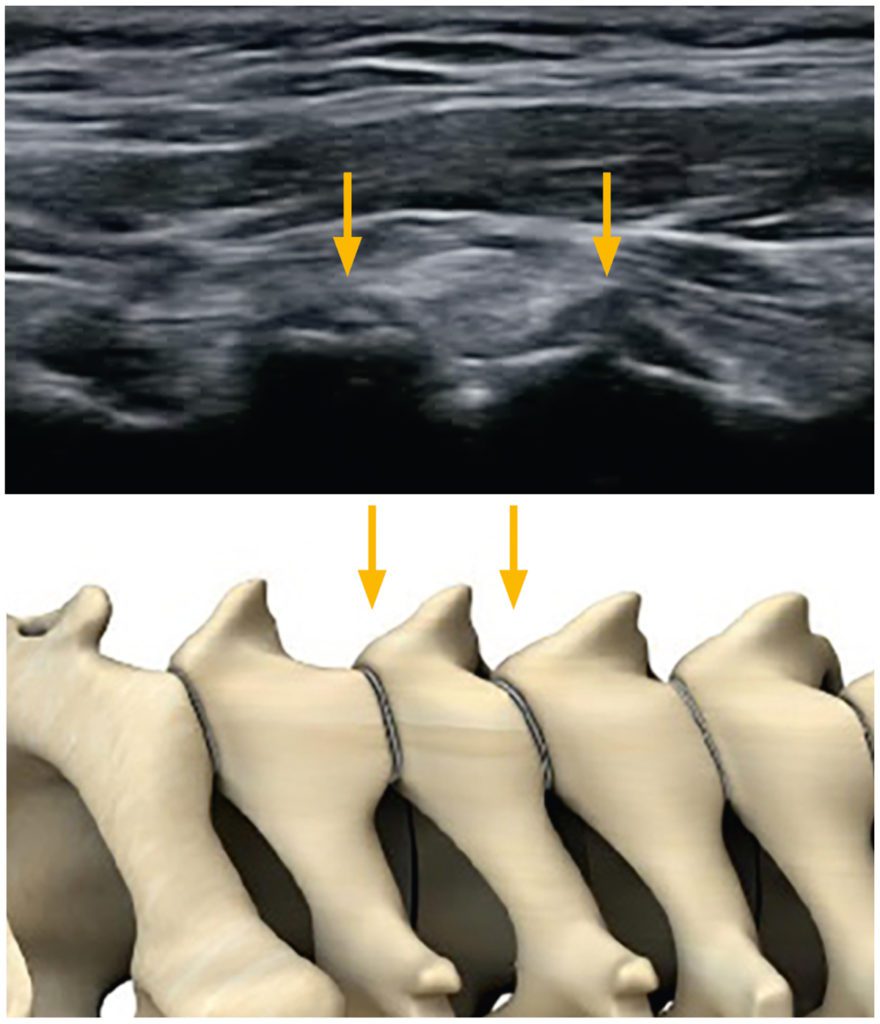
Abb. 2 Beispiel cervicale Facetten; Gelenkspalt C3/4 und C4/5 –>
Um erhebliche entzündliche Veränderungen, insbesondere schmerzhaft aktivierte Facettengelenke „zur Ruhe“ zu bringen, werden Kortikosteroidinjektionen häufig erfolgreich eingesetzt. Steroide bewirken jedoch keine Heilungsprozesse und haben darüber hinaus auch chondrodegenerative Effekte, was ihren Einsatz limitiert [9]. Zahlreiche Studien bestätigen die bessere Langzeitwirkung von PRP-Behandlungen im direkten Vergleich zu Steroiden [2]. Auch an der Wirbelsäule findet sich eine entsprechende Evidenz [10, 11]. Im Vergleich der intraartikulären Anwendung von Kortikoiden mit PRP bei Patienten mit Facettensyndrom zeigten Wu et al., dass bei Patienten mit Steroidbehandlung das Schmerzempfinden nach anfänglichem Rückgang wieder kontinuierlich anstieg, während bei Patienten, denen eine PRP-Behandlung zuteil wurde, das Schmerzempfinden über den gesamten Beobachtungszeitraum von 6 Monaten kontinuierlich und signifikant abnahm [12]. Eine ähnliche Überlegenheit bzgl. des Langzeiteffektes von PRP-Behandlungen konnte auch in der Studie von Braun et al. beobachtet werden [13]. In meiner langjährigen persönlichen Erfahrung zeigt sich eine komplikations- und sehr nebenwirklungsarme Anwendung von PRP an Facettengelenken (intra- und periartikulär). PRP hat bei den behandelten Patienten eine oft nachhaltigere Wirkung. Jedoch sollte der Patient über eine mögliche initiale Schmerzzunahme und verzögerte Besserung (im Gegensatz zu LA /
Steroidinjektionen) informiert sein. In Anbetracht fortgeschrittener degenerativer Veränderungen, wie beispielsweise einer schweren hypertrophen Facettengelenksarthrose, muss alternativ eine Ablation der „medial branches“ (Facettenrhizotomie) für ein gutes Langzeitergebnis in Betracht gezogen werden [14].
Fallbericht zervikale Facetten
Der 56-jährige intensive Hobbysportler (Rennrad und Kajak) beklagte bei seiner Erst-Konsultation Ende 2016 einen hochzervikalen Schmerz rechts in die Schulter und Arm ausstrahlend. Mittels Kernspin konnte die Diagnose einer erheblich aktivierten Facettengelenksarthrose C2/3 rechts bestätigt werden (Abb. 3). Der Patient entschied sich für eine Behandlung mittels ACP (leukozytenarmes PRP). Eine fünfmalige Behandlungsserie in wöchentlichem Abstand konnte die Beschwerden praktisch vollständig reduzieren. Bis heute kam es einmalig zu einem Rezidiv, das erneut erfolgreich mit einer Dreier-Serie behandelt wurde.
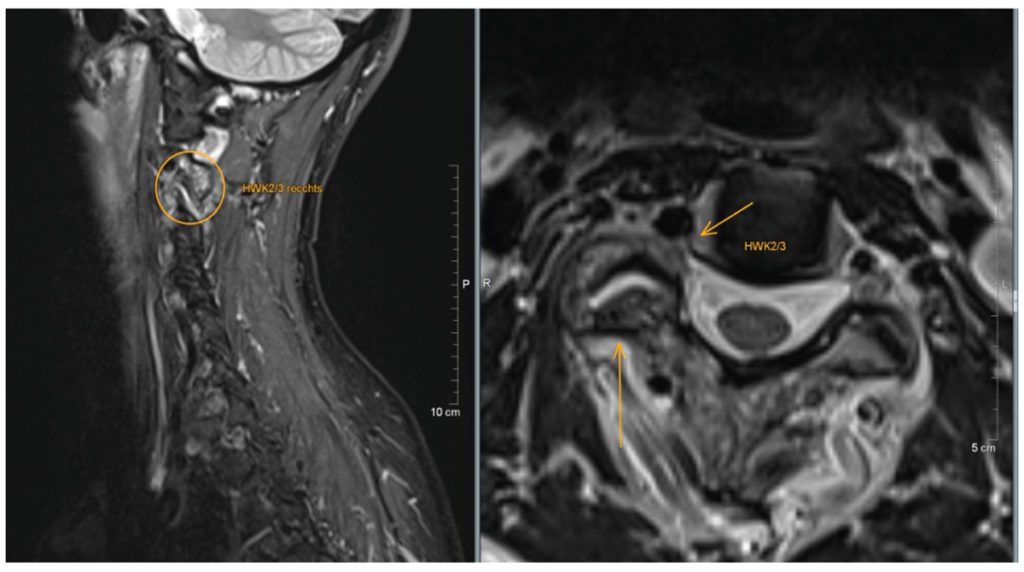
Abb. 3 MRT: Isolierte, einseitige hypertrophe Facettgelenksarthrose C 2/3 rechts mit Aktivierung bei Nachweis von Knochenmarködem, Gelenkerguss und ausgedehntem periartikulärem Weichteilödem; infolgedessen höhergradige Foraminalstenose rechts.
Behandlung der Iliosakralgelenke
In der täglichen Praxis zeigen sich gute Ergebnisse für die Anwendung von ACP auch für Pathologien am Iliosakralgelenk. Der Gelenkspalt des ISG kann am Unterpol mit dem Ultraschall gut dargestellt und infiltriert werden (Abb. 4). In der Literatur zeigt sich für die Anwendung am ISG ein besserer Langzeitnutzen von PRP im Vergleich zu Methylprednisoloninjektionen intraartikulär. In ihrer randomisiert prospektiven Studie haben Singla et al. insgesamt 40 Patienten eingeschlossen und eine lang anhaltende Verbesserung bei PRP-Patienten in etablierten Scores wie VAS und MODQ beobachtet [7]. Auch rheumatologisch-entzündliche Affektionen am ISG reagieren nach eigener Erfahrung gut auf die PRP-Behandlung.
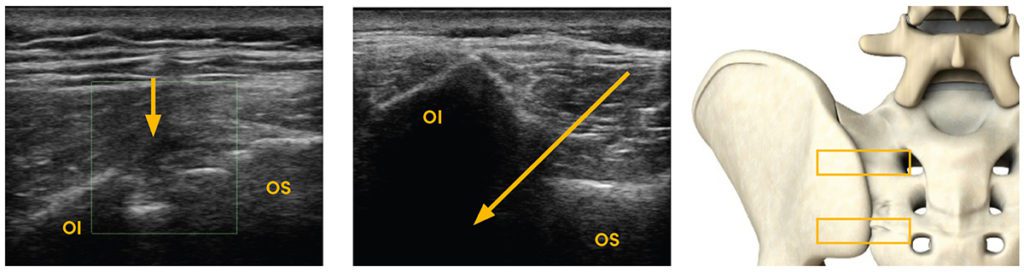
Abb. 4 Iliosacralgelenk im transversalen Sonogramm; Gelenkspalt und angedeutete Infiltrationsrichtung –> am Unterpol Bild 1 links und mittig Bild 2 rechts (Position der Sonde als Kasten); Ol = Os Ilium; OS = Sa Sacrum
Fallbericht ISG
Der 48-jährige Breitensportler kam 2015 mit intensiven und vordergründigen Gesäßschmerzen in meine Praxis. Bei einer typischen Anamnese mit wechselnden nächtlichen Ruheschmerzen ohne Auslöser, einer morgendlichen Steife und Nachweis einer floriden bilaterale Sakroiliitis und ödematösen Veränderungen an den vorderen Wirbelkörpern (shiny corners) im MRT konnte die Diagnose einer ankylosierenden axialen Spondylitis (M. Bechterew) gestellt werden. Er erhielt initial Steroid-Infiltrationen in die Iliosakralgelenke und später wurde als systematische Behandlung der TNF-α-Antagonist Humira (Adalimumab) etabliert. Die Steroid-Applikationen in die ISG zeigten jeweils eine sehr gute Wirkung, jedoch ein Schmerzrezidiv jeweils nach 5 – 6 Monaten und mussten wiederholt werden. Seit 2017 haben wir auf eine beidseitige Behandlung der ISG mit je 5 ml ACP als Dreierserie ultraschallgesteuert umgestellt. Diese Behandlung zieht der Patient im Vergleich mit Cortison eindeutig vor aufgrund der „sanfteren und länger anhaltenden Wirkung“ – auch wenn die PRP-Infiltrationen schmerzhafter sind und keine sofortige Erleichterung darstellen. Die Behandlungsserien werden bis heute etwa alle 9 – 12 Monate erfolgreich wiederholt. Teilweise müssen aktivierte Facettengelenksarthrosen L4 bis S1 und begleitende Enthesiopathien (z. B. Epikondylitis humeri radialis) mitbehandelt werden.
Pelvine Ligamentosen
Der chronisch überlastete iliolumbale Bandapparat reagiert sehr gut auf PRP im multimodalen Behandlungsprogramm. Ligamentäre Instabilitäten und Überlastungen stellen eine wichtige Ursache für Schmerzen der Kreuzbeinregion dar. Betroffen sind die Lig. iliolumbale, sacroiliacale, sacrospinale und sacrotuberale [15, 16]. Hackett stellte die These der Genese muskuloskelettaler Schmerzen durch ligamentäre Lockerung bei Enthesiopathien auf [17]. Unterschiedliche Faktoren wie muskuläre Dysbalance, Haltungsschwäche, Überlastung und Instabilität können chronisch entzündliche Reaktionen in gelenkumgebenden Strukturen wie im Bandapparat hervorrufen [18]. Kortikosteroidinjektionen sind eine effektive Therapie von Entzündungen und lokalen Schmerzen im Rahmen ligamentärer Affektion. Jedoch üben sie gleichzeitig eine Beeinträchtigung der Geweberegeneration aus. Sie hemmen in chronisch entzündlich-degenerativ veränderten Ligamenten und Sehnen die Fibroblastenaktivierung und so die zur Heilung notwendige Kollagensynthese [19]. Eine Kollagennekrose am Injektionsort ist möglich [20]. Von einer wiederholten Anwendung lokaler Steroide sollte daher abgeraten werden. Eine alternative PRP-Therapie hingegen kann regenerative Prozesse einleiten und als Injektat zur modernen Prolotherapie empfohlen werden. Gerade auch in diesem Zusammenhang muss die PRP Therapie in ein multimodales Behandlungsprogramm eingebettet sein, um der Ursache der Überlastung entgegen zu wirken. Ein Trainingsprogramm zur Haltungsverbesserung, Rekonditionierung und Verbesserung der muskulären Rumpfstabilität sollte etabliert werden. Eine Übungsbelastung führt in der betroffenen und behandelten Struktur zu einem effizienten und erfolgreichen Remodelling.
Fazit
Aufgrund vielversprechender Ergebnisse sowohl in der täglichen Anwendung als auch in der Literatur ist die Behandlung mit thrombozytenreichem Plasma bei Beschwerden an der Wirbelsäule zunehmend im Fokus. Die aktivierte lumbale und zervikale Facettengelenksarthrose, das ISG Syndrom und der schmerzhafte iliolumbale Bandapparat gehören zu den Hauptindikationen für PRP Anwendungen. Die Aktivierung regenerativer Prozesse führt zu einer anhaltenden Reduktion von Schmerz und einer Verbesserung der Funktion. Laut Literatur sind im Vergleich mit der Kortikosteroid-Injektion gerade die Langzeiterfolge besser. Die Basis für eine erfolgreiche Therapie sind eine korrekte Diagnose und eine exakte Behandlung der betroffenen Struktur. Durch den Ultraschall kann an der Wirbelsäule an vielen Stellen eine einfache, schnelle und gezielte Applikation erfolgen. Im eigenen Vorgehen hat sich ACP der Firma Arthrex aufgrund einer risikoarmen und praktisch nebenwirkungsfreien Anwendung bewährt. Die PRP Therapie sollte soweit möglich in ein multimodales Behandlungsprogramm eingebettet sein.
Literatur
[1] P. A. Smith, “Intra-articular Autologous Conditioned Plasma Injections Provide Safe and Efficacious Treatment for Knee Osteoarthritis,” Am. J. Sports Med., vol. 44, no. 4, pp. 884–891, 2016, doi: 10.1177/0363546515624678.
[2] Y. Huang, X. Liu, X. Xu, and J. Liu, “Intra-articular injections of platelet-rich plasma, hyaluronic acid or corticosteroids for knee osteoarthritis: A prospective randomized controlled study,” Orthopade, vol. 48, no. 3, pp. 239–247, 2019, doi: 10.1007/s00132-018-03659-5.
[3] T. E. Foster, B. L. Puskas, B. R. Mandelbaum, M. B. Gerhardt, and S. A. Rodeo, “Platelet-rich plasma: From basic science to clinical applications,” American Journal of Sports Medicine. 2009, doi: 10.1177/0363546509349921.
[4] E. Kon et al., “Platelet-rich plasma : intra-articular knee injections produced favorable results on degenerative cartilage lesions,” pp. 472–479, 2010, doi: 10.1007/s00167-009-0940-8.
[5] A. Mishra and T. Pavelko, “Treatment of chronic elbow tendinosis with buffered platelet-rich plasma,” Am. J. Sports Med., 2006, doi: 10.1177/0363546506288850.
[6] M. De Mos et al., “Can platelet-rich plasma enhance tendon repair? A cell culture study,” Am. J. Sports Med., 2008, doi: 10.1177/0363546508314430.
[7] V. Singla, Y. K. Batra, N. Bharti, V. G. Goni, and N. Marwaha, “Steroid vs. Platelet-Rich Plasma in Ultrasound-Guided Sacroiliac Joint Injection for Chronic Low Back Pain,” Pain Pract., vol. 17, no. 6, pp. 782–791, Jul. 2017, doi: https://doi.org/10.1111/papr.12526.
[8] J. Yamada, K. Akeda, N. Takegami, K. Nakase, T. Sano, and A. Sudo, “Anti-inflammatory properties of platelet rich plasma-releasate on human intervertebral disc cells,” J. Orthop. Res. Conf., 2017.
[9] T. E. McAlindon et al., “Effect of intra-articular triamcinolone vs saline on knee cartilage volume and pain in patients with knee osteoarthritis a randomized clinical trial,” JAMA – J. Am. Med. Assoc., 2017, doi: 10.1001/jama.2017.5283.
[10] T. J. Wu, C. Y. Hung, C. W. Lee, S. Lam, T. B. Clark, and K. V. Chang, “Ultrasound-guided lumbar Intradiscal injection for Discogenic pain: Technical innovation and presentation of two cases,” J. Pain Res., vol. 13, pp. 1103–1107, May 2020, doi: 10.2147/JPR.S253047.
[11] Tuakli-Wosornu et al., “Lumbar Intradiskal Platelet-Rich Plasma (PRP) Injections: a Prospective, Double-Blind, Randomized Controlled Study,” PM r, 2016.
[12] J. Wu et al., “A Prospective Study Comparing Platelet-Rich Plasma and Local Anesthetic (LA)/Corticosteroid in Intra-Articular Injection for the Treatment of Lumbar Facet Joint Syndrome,” Pain Pract., vol. 17, no. 7, pp. 914–924, 2017, doi: 10.1111/papr.12544.
[13] H. J. Braun, H. J. Kim, C. R. Chu, and J. L. Dragoo, “The effect of platelet-rich plasma formulations and blood products on human synoviocytes: Implications for intra-articular injury and therapy,” Am. J. Sports Med., 2014, doi: 10.1177/0363546514525593.
[14] P. Dreyfuss, B. Halbrook, K. Pauza, A. Joshi, J. McLarty, and N. Bogduk, “Efficacy and validity of radiofrequency neurotomy for chronic lumbar zygapophysial joint pain,” Spine (Phila. Pa. 1976)., 2000, doi: 10.1097/00007632-200005150-00012.
[15] A. Pool-Goudzwaard, G. H. Van Dijke, P. Mulder, C. Spoor, C. Snijders, and R. Stoeckart, “The iliolumbar ligament: Its influence on stability of the sacroiliac joint,” Clin. Biomech., 2003, doi: 10.1016/S0268-0033(02)00179-1.
[16] T. Aihara, K. Takahashi, A. Ogasawara, E. Itadera, Y. Ono, and H. Moriya, “Intervertebral disc degeneration associated with lumbosacral transitional vertebrae. A clinical and anatomical study,” J. Bone Jt. Surg. – Ser. B, 2005, doi: 10.1302/0301-620X.87B5.15727.
[17] H. G., “Low Back Pain,” Br. J. Phys. Med., vol. 19, pp. 25–35, 1956.
[18] P. D. Palesy, “Tendon and ligament insertions – A possible source of musculoskeletal pain,” Cranio, 1997, doi: 10.1080/08869634.1997.11746012.
[19] H. Oxlund, “the influence of a local injection of cortisol on the mechanical properties of tendons and ligaments and the indirect effect on skin,” Acta Orthop., 1980, doi: 10.3109/17453678008990791.
[20] U. Fredberg, “Local corticosteroid injection in sport: Review of literature and guidelines for treatment,” Scandinavian Journal of Medicine and Science in Sports. 1997, doi: 10.1111/j.1600-0838.1997.tb00129.x.
[21] A. D. Mazzocca et al., “The positive effects of different platelet-rich plasma methods on human muscle, bone, and tendon cells,” Am. J. Sports Med., vol. 40, no. 8, pp. 1742–1749, 2012, doi: 10.1177/0363546512452713.
Autoren
leitet die Praxis Orthopädie am Rhy in Rheinfelden und ist spezialisiert auf konservative und interventionelle Behandlungsmethoden am ganzen Bewegungsapparat. Er hat die Zusatzbezeichnungen Sportmedizin, Ultraschall und interventionelle Schmerztherapie sowie manuelle Medizin und Notfallmedizin. Dr. Dau hat in der Schweiz diverse Sportteams betreut und langjährige Erfahrung in der Behandlung von Profi- und Spitzensportlern.