Die Außenbandverletzung des oberen Sprunggelenks (OSG) stellt eine der häufigsten Bandverletzung des Bewegungsapparates dar und betrifft insbesondere die sportlich aktive Population. Obwohl Außenbandrupturen bei inadäquater Behandlung oftmals zu anhaltender Instabilität, posttraumatischer Arthrose und signifikanter Beeinträchtigung der athletischen Leistungsfähigkeit führen, wird diese Läsion sowohl von Betroffenen als auch Behandlern oftmals als „Bagatellverletzung“ eingeschätzt. Daten zeigen, dass nur ca. die Hälfte aller Betroffenen nach einer OSG-Distorsion eine weitere Diagnostik durchführen lassen [1].
Prävalenz, Verletzungsmuster und klinische Relevanz
Die Inzidenz lateraler Sprunggelenksdistorsionen liegt in der Allgemeinbevölkerung bei etwa einer Verletzung pro 10.000 Personen und Tag, wobei in 85 % der Fälle die laterale Bandstruktur betroffen ist. Besonders betroffen sind junge Erwachsene im Alter von 15 – 35 Jahren. In sportlich aktiven Populationen ist diese Rate noch deutlich höher, vornehmlich in Sportarten mit hohem Sprung- und Pivotbelastungsprofil, wie Basketball, Handball, Volleyball und Fußball [2 – 4]. Das klassische Verletzungsmuster aus einer Kombination eines Supinations- / Inversionstraumas mit kombinierter Plantarflexion führt oftmals zu einer Zerreißung des lateralen Kapselbandapparates am oberen Sprunggelenk (OSG). Am häufigsten (ca. 85 %) ist das Ligamentum fibulotalare anterius (LFTA) verletzt, gefolgt von dem Ligamentum calcaneofibulare (LFC) (52 – 75 %) und seltener (< 10 %) das Ligamentum fibulotalare posterius (LFTP) involviert.
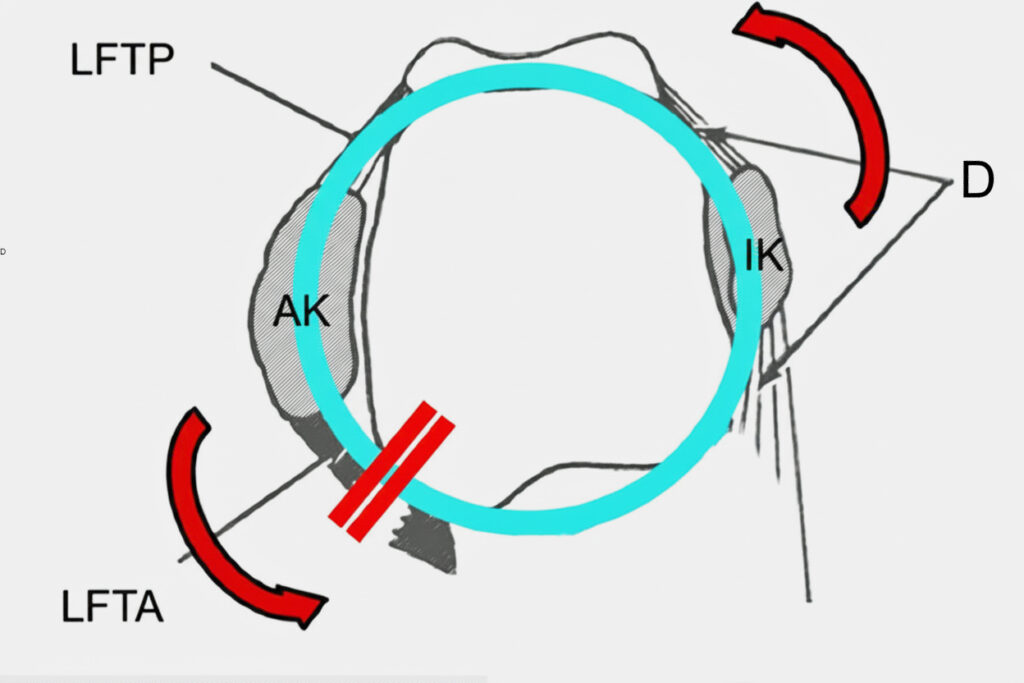
Der laterale Kapselbandapparat des OSG dient nicht nur als Stabilisator gegen die vordere Talustranslation und Inversion im oberen Sprunggelenk. Das Ligamentum fibulotalare anterius und posterius bilden zusammen mit den anterioren und posterioren Anteilen des Deltabandes einen festen ligamentären Ring in der Transversalebene der Malleolengabel (Abb. 1). Eine Verletzung der lateralen Strukturen führt somit zu einer komplexen Rotationsinstabilität. Epidemiologische Daten zeigen, dass 20 – 40 % der Patienten nach initialer OSG-Distorsion anhaltende Beschwerden entwickeln im Sinne von Schmerz, Impingementsyndromen sowie funktionellen und strukturellen chronischen Instabilitäten [5]. Bei Athleten wird eine Rezidivdistorsionsrate von bis zu 34 % beschrieben, wenn keine gezielte neuromuskuläre und propriozeptive Rehabilitation erfolgen [6]. Das Risiko für eine erneute OSG-Verletzung ist nach Außenbandruptur 5-fach erhöht [7]. Klinische Langzeituntersuchungen zeigen, dass auch scheinbar „einfache“ laterale Bandrupturen das Risiko für eine posttraumatische OSG-Arthrose signifikant erhöhen, insbesondere bei verbleibender Instabilität oder inkompletter Rehabilitation. Mikroinstabilitäten und wiederholte subtile Distorsionen führen zur chondralen Schädigung, die in eine degenerative Gelenkdestruktion münden können [5, 6].
Diagnostik
Die klinische Untersuchung bildet das Fundament der Diagnosestellung. Die gezielte systematische Palpation der typischen Schmerzpunkte (LFTA, LFC, vordere Syndesmose, Peronealsehnen), der vordere Schubladentest und der Talar Tilt Test (Inversionstest) dienen der Prüfung der mechanischen Gelenkstabilität. Unmittelbar nach dem Akutereignis limitieren Schwellung, Schmerz und Muskelschutzspannung die Aussagekraft dieser Tests erheblich. Eine Reevaluierung nach 3 – 4 Tagen, wie von Niek van Dijk propagiert, ermöglicht deutlich zuverlässigere Aussage mit verbesserter diagnostischer Sensitivität und Spezifität [8]. Eine konventionelle Röntgendiagnostik ist bei fehlendem Verdacht auf eine Fraktur nicht angezeigt. Insbesondere gehaltene Aufnahmen des Sprunggelenks liefern in der akuten Verletzungssituation keine verlässlichen Informationen. Als diagnostisches Mittel zur Darstellung der Bandkontinuität, Hämatomausdehnung und der Gelenkergussvolumina hat sich die Sonographie erwiesen. Radiologische Studien haben gezeigt, dass die Sensitivität der sonographischen Untersuchung gegenüber der MRT-Darstellung signifikant höher ist für die Darstellung des rupturierten LFTA (94 – 100 vs. 67 – 87) und des LFC (94 vs. 40 – 47) [9]. Die Spezifität ist etwa gleichwertig. Die Sonographie ermöglicht somit eine schnell verfügbare und kosteneffiziente Bestätigung der Diagnose und eine zügige Therapieeinleitung. Die Magnetresonanztomographie (MRT) bleibt indiziert bei komplexen Verletzungsmustern, Verdacht auf Begleitpathologien wie z. B. osteochondrale Talusläsionen, Syndesmosenverletzungen oder bei ausbleibender klinischer Besserung [10].
Konservative Therapie und funktionelles Behandlungskonzept
Die konservative Therapie gilt gemäß S2k-Leitlinie 187 – 025 als Goldstandard bei der Außenbandruptur ohne Begleitverletzung, sofern keine kompletten Rupturen aller drei Außenbänder mit ausgeprägter mechanischer Instabilität vorliegen. Zentrale therapeutische Ziele sind eine rasche Schmerzreduktion, Ödemreduktion, Wiederherstellung physiologischer Gelenkbeweglichkeit sowie Wiedergewinnung aktiv-dynamischer Stabilität unter Minimierung der Rezidivrate. Anstelle einer vollständigen Immobilisation und Entlastung gilt die frühfunktionelle Therapie mit einer semirigiden Knöchelorthese, welche die Inversion und Supination begrenzen und die Plantarflexion reduziert, als Standard. Mehrere Studien zeigen, dass eine frühfunktionelle Behandlung mit frühzeitiger Mobilisation in der Orthese, Vollbelastung nach Schmerz- und Schwellungsrückgang und begleitender Physiotherapie zu einem signifikant schnelleren Return to Sport, weniger Muskelatrophie und geringerer Gelenksteifigkeit führt als die prolongierte Immobilisation [11, 12].
Der Markt bietet seit einigen Jahren modulare Knöchelorthesen. Das zugrundeliegende Konzept dieser Versorgung stellt die an die ligamentäre Heilungsphasen angepasste graduelle Stabilisierungsreduktion der Orthese vom Akutstadium bis zur Rehabilitationsphase. Modulare Systeme ermöglichen eine initial höhere laterale Führung in der akuten Phase mit gradueller Reduktion der Stabilität im Verlauf, was eine frühfunktionelle Mobilisation bei gleichzeitigem Schutz vor erneuten Inversionstraumen unterstützt. Dies soll eine verbesserte Ausrichtung der Kollagenfibrillen im Regeneratgewebe sowie eine verbesserte propriozeptive Stimulation unterstützen [13].
Propriozeptives und neuromuskuläres Training – Zentrum der Rezidivprävention
Propriozeptives und neuromuskuläres Training ist der essenziellste Bestandteil der Rehabilitation, da funktionelle Instabilität nicht ausschließlich strukturell, sondern durch gestörte afferente Rückmeldung und verzögerte periphere muskuläre Reaktionsmuster bedingt ist. Randomisiert kontrollierte Untersuchungen (RCT) [3, 12, 14, 15] zeigen, dass 8-12-wöchige progressive propriozeptive Programme (Wackelbrett, Balance-Pad, Einbeinstand auf instabilen Unterlagen) die Rezidivdistorsionsrate um 35 – 41 % senken und funktionelle Stabilitätsscores signifikant verbessern. Metaanalysen [16, 17] von zusammengefasst über 30 RCTs belegen eine deutliche Risikoreduktion für eine Reruptur um 39 – 47 % durch strukturiertes sensomotorisches Training (Level-1a-Evidenz). Die S2k-Leitlinie 187 – 025 empfiehlt den Beginn des propriozeptiven Trainings bereits ab Woche 2 – 3 nach dem Trauma, also bereits in der Phase der Orthesenversorgung, mit progressiver Steigerung bis Woche 12. Der Fokus auf Balanceübungen, Agility-Skills, reaktive Richtungswechsel und sportartspezifische Sprung-Landungssequenzen bei high-level Athleten. Effektive Übungen umfassen den Einbeinstand auf instabilem, Star Excursion Balance Test (Abb. 2), laterale Hop-Tests und multidirektionale Sprünge mit definierten Landemustern [18].

Biologisch-regenerative Adjuvanzien: PRP, Hyaluronsäure und ESWT
Die Anwendung von plättchenreichem Plasma (PRP) bei Bandrupturen zielt auf Steigerung lokaler Wachstumsfaktorkonzentration zur Optimierung der ligamentären Heilung. Initiale klinische Studien berichten teils positive Effekte auf Schmerz und subjektive Stabilität [19 – 21]. Die aktuelle Datenlage ist jedoch heterogen. Groß angelegte RCTs speziell zu akuten lateralen OSG-Bandrupturen sind begrenzt. Die S2k-Leitlinie vergab keine starke Empfehlung für PRP bei akuten Bandverletzungen. Hyaluronsäure‑Injektionen werden vor allem zur Modulation intraartikulärer Inflammationsprozesse im Weichteilgewebe nach einer Außenbandruptur angewendet. In einzelnen Studien wird eine schnellere Schmerzreduktion und eine schneller Rückkehr zum Sport berichtet [21, 22]. Ein Benefit zur Beschleunigung der ligamentären Heilung oder zur Reduktion der Rezidivinstabilität ist derzeit nicht konsistent belegt. Eher kommt eine ergänzende Rolle allenfalls bei assoziierten chondralen Läsionen in Betracht. Für die extrakorporale Stoßwellentherapie (ESWT) wird in präklinischen Modellen eine verbesserte ligamentärer Regeneration, Angiogenese und Matrixremodellierung nachgewiesen. Für diese Therapiemaßnahme bei der akuten Außenbandruptur liegen keine klinischen Daten vor, sodass keine evidenzbasierte Empfehlung hierzu vorliegt. Die ESWT kann als selektive Option zur Reduktion von Schmerz und Schwellung eingesetzt werden.
Fazit
Die konsequent umgesetzte frühfunktionelle Therapie mit einer adäquaten 6-wöchigen Orthesenversorgung, strukturierter Physiotherapie und intensivem propriozeptivem Training bilden die therapeutischen Hauptpfeiler. Das propriozeptive Training in der Frühphase und nach Abnahme der Orthese ist ein essenzieller Faktor zur Vermeidung einer funktionellen Instabilität und einer Reruptur.
Literatur
- Vuurberg G, Hoorntje A, Wink LM, van der Doelen BFW, van den Bekerom MP, Dekker R, van Dijk CN, Krips R et al. Diagnosis, treatment and prevention of ankle sprains: update of an evidence-based clinical guideline. Br J Sports Med 2018, 52(15); doi: 10.1136/bjsports-2017-098106
- Junge A, Engebretsen L, Mountjoy ML, Alonso JM, Renström PA, Aubry MJ, Dvorak J.Sports injuries during the Summer Olympic Games 2008. Am J Sports Med 2009, 37(11):2165-72; doi: 10.1177/0363546509339357
- Doherty C, Delahunt E, Caulfield B, Hertel J, Ryan J, Bleakley C. The incidence and prevalence of ankle sprain injury: a systematic review and meta-analysis of prospective epidemiological studies. Sports Med 2014, 44(1):123-40. doi: 10.1007/s40279-013-0102-5
- van den Bekerom MP, Kerkhoffs GM, McCollum GA, Calder JD, van Dijk CN.Management of acute lateral ankle ligament injury in the athlete. Knee Surg Sports Traumatol Arthrosc 2013, 21(6):1390-5. doi: 10.1007/s00167-012-2252-7
- Valderrabano V, Hintermann B, Horisberger M, Fung TS.Ligamentous posttraumatic ankle osteoarthritis. Am J Sports Med. 2006, 34(4):612-20. doi: 10.1177/0363546505281813
- van Rijn RM, van Os AG, Bernsen RM, Luijsterburg PA, Koes BW, Bierma-Zeinstra SM.What is the clinical course of acute ankle sprains? A systematic literature review. Am J Med 2008, 121(4):324-331.e6. doi: 10.1016/j.amjmed.2007.11.018
- McKay GD, Goldie PA, Payne WR, Oakes BW.Ankle injuries in basketball: injury rate and risk factors. Br J Sports Med 2001, 35(2):103-8. doi: 10.1136/bjsm.35.2.103
- van Dijk CN, Lim LS, Bossuyt PM, Marti RK. Physical examination is sufficient for the diagnosis of sprained ankles. J Bone Joint Surg Br 1996, 78(6):958-62. doi: 10.1302/0301-620x78b6.1283
- Gribble PA.Evaluating and Differentiating Ankle Instability. . J Athl Train 2019, 54(6):617-627. doi: 10.4085/1062-6050-484-17. Epub 2019 Jun 4
- Crema MD, Krivokapic B, Guermazi A et al. MRI of ankle sprain: the association between joint effusion and structural injury severity in a large cohort of athletes Eur Radiol 2019, 29(11):6336-6344. doi: 10.1007/s00330-019-06156-1
- Kerkhoffs GM, Rowe BH, Assendelft WJ, Kelly K, Struijs PA, van Dijk CNImmobilisation and functional treatment for acute lateral ankle ligament injuries in adults. . Cochrane Database Syst Rev 2013, 28(3): CD003762. doi: 10.1002/14651858.CD003762
- Rivera MJ, Winkelmann ZK, Powden CJ, Games KE.Proprioceptive Training for the Prevention of Ankle Sprains: An Evidence-Based Review J Athl Train 2017, 52(11):1065-1067. doi: 10.4085/1062-6050-52.11.16
- Best R, Böhle C, Schiffer, T, Petersen W, Ellermann A, Brüggemann GP, Liebau C. Early functional outcome of two different orthotic concepts in ankle sprains: a randomized controlled trial. Arch Orthop Trauma Surg 2015, 135(7):993-1001. doi: 10.1007/s00402-015-2230-x
- Grimm NL, Jacobs JC Jr, Kim J, Amendola A, Shea KG.Ankle Injury Prevention Programs for Soccer Athletes Are Protective: A Level-I Meta-Analysis. J Bone Joint Surg Am 2016, 98(17):1436-43. doi: 10.2106/JBJS.15.00933
- Emery CA, Owoeye OBA, Räisänen AM, Befus K, Hubkarao T et al. The „SHRed Injuries Basketball“ Neuromuscular Training Warm-up Program Reduces Ankle and Knee Injury Rates by 36% in Youth Basketball. J Orthop Sports Phys Ther 2022, 52(1):40-48. doi: 10.2519/jospt.2022.10959
- van der Wees PJ, Lenssen AF, Hendriks EJ, Stomp DJ, Dekker J, de Bie RA.Effectiveness of exercise therapy and manual mobilisation in ankle sprain and functional instability: a systematic review. Aust J Physiother 2006, 52(1):27-37. doi: 10.1016/s0004-9514(06)70059-9
- Otsuka S, Papadopoulos K, Bampouras TM, Maestroni L.What is the effect of ankle disk training and taping on proprioception deficit after lateral ankle sprains among active populations? – A systematic review. J Bodyw Mov Ther 2022, 31:62-71. doi: 10.1016/j.jbmt.2022.04.001
- VBG Fachwissen. Return-to-Competition. Testmanual zur Beurteilung der Spielfähigkeit nach akuter lateraler Bandverletzung am Sprunggelenk. Stand Juni 2022. https://www.vbg.de/cms/sport/return-to-competition/rtc-sprunggelenk
- Ding Q, Wang X, Liu Y, Li Y, Zhang D, Wang H, Ma S, Han Q, Zhuang W.The efficacy of platelet-rich plasma in ankle disease: a systematic review and meta-analysis. . J Orthop Surg Res 2024, 31;19(1):895. doi: 10.1186/s13018-024-05420-5.
- Zhang J, Wang C, Li X, Fu S, Gu W, Shi Z.Platelet-rich plasma, a biomaterial, for the treatment of anterior talofibular ligament in lateral ankle sprain. . Front Bioeng Biotechnol. 2022, 22(10):1073063. doi: 10.3389/fbioe.2022.1073063
- Chen YT, Wu WT, Lee RP, Yu TC, Chen IH, Yeh KT.Platelet-rich plasma and hyaluronic acid in the treatment of acute ankle sprains: A review. Biomol Biomed 2025. doi:10.17305/bb.2025.13327.
- Petrella RJ, Petrella MJ, Cogliano A.Periarticular hyaluronic acid in acute ankle sprain. Clin J Sport Med 2007, 17(4):251-7. doi: 10.1097/JSM.0b013e3180f6169f
Autoren
» Fachärztin für Orthopädie und Unfallchirurgie sowie zertifizierte Fußchirurgin
» Leiterin Fußzentrum Helios Klinikum Hildesheim & Fußspezialistin Hannover, Privatpraxis für Fuß- und Sprunggelenkchirurgie
» Ehem. Präsidentin und Ehrenbeirat der Gesellschaft für Fuß- und Sprunggelenkchirurgie e.V. (GFFC)
(Stand 2026)