Die Osteoporose gehört zu den häufigsten Erkrankungen des Knochens und findet sich dennoch unterrepräsentiert hinsichtlich ihrer Diagnose im klinischen Alltag. Oftmals wird erst mit der ersten pathologischen Fraktur eine Diagnostik und nachfolgende Therapie eingeleitet. Als Erkrankung des höheren Lebensalters bringt die effektive Durchführung der notwendigen Therapiekonzepte einige Herausforderungen mit sich.
Die Patienten müssen bei Erstvorstellung einer ausführlichen Anamnese in Bezug auf die Vorerkrankungen, Risikofaktoren, Medikation und Aktivitätsniveau unterzogen werden. Testergebnisse von osteologischen Laborkontrollen und Knochendichtemessungen müssen analysiert und eingeordnet werden und schlussendlich benötigen die Patienten ein valides, reproduzierbares Sturzassessment, um die individuelle Sturzgefahr zu beurteilen. Die Einleitung einer leitliniengerechten Therapie wird anschließend mit den Patienten besprochen und initialisiert. Hierbei wird je nach Ausprägungsgrad der Osteoporose zusätzlich zur Basistherapie (Vitamin D, Calcium, Frakturprophylaxe durch Bewegung, siehe Abb. 1) eine spezifische medikamentöse Therapie notwendig.

Langfristige Compliance
Eine besondere Herausforderung in Bezug auf langfristige Compliance stellt hierbei die Verminderung der Sturzgefahr und Etablierung einer Optimierung der Bewegung des oft betagteren Patienten dar. Unser multimodales teilstationäres Konzept für Osteoporosepatienten greift an eben diesem Punkt zielführend an. Die Patienten werden im Rahmen eines eintägigen Assessments, bei welchem sie durch einen Arzt, einen Physiotherapeuten und einen Schmerzpsychologen untersucht werden, in Bezug auf den Ausprägungsgrad ihrer Erkrankung, ihre Sturzgefahr, Muskelbalance und Rumpfkraft evaluiert. Anschließend wird indisziplinär über die Eignung und Teilnahme an dem Programm entschieden. Das teilstationäre Programm läuft über einen Zeitraum von vier Wochen,- mit jeweils fünf Therapietagen in einer Gruppengröße von zwölf Patienten. Zu Beginn erfolgt eine Eingangsuntersuchung mit Quantifizierung der funktionellen Defizite mittels standardisierter Tests und Vereinbarung von individuellen Zielen des Einzelnen. In der Abschlussuntersuchung werden die Funktionstests wiederholt und die Zielgespräche in Bezug auf ihren Erfolg überprüft, mit dem Patienten besprochen und ein individuelles Heimübungsprogramm geplant. Inhaltlich werden die Patienten täglich durch einen Stundenplan den einzelnen Therapieeinheiten zugeführt. Hierbei stellt die Physiotherapeutische Betreuung den Hauptschwerpunkt dar. Nach einem festgelegten Schema werden aktive und passive Behandlungseinheiten im Wechsel für die Patienten terminiert. Hierbei liegt Fokus auf der gezielten Anleitung zum Krafttraining, um dem weiteren Knochenabbau aktiv entgegenzuwirken. Zudem werden die Patienten in Koordination und Gleichgewicht zur Verbesserung der Gangsicherheit und Vermeidung von Stürzen geschult. Durch Ausdauertraining wird die Belastbarkeit im Alltag optimiert. Von ärztlicher Seite werden zum einen tägliche Visiten durchgeführt sowie durch wöchentliche theoretische Seminare ausführliche Informationen über Krankheitsbild, medikamentöse und nicht-medikamentöse Therapiemöglichkeiten vermittelt. Hierdurch lernen die Patienten, ihre Erkrankung besser einzuschätzen und können spezifische Probleme in Einzelgesprächen und Untersuchungen klären.
Aktive und passive Maßnahmen
Die Ergotherapie stellt einen existenziellen Bestandteil des Programmes dar. Hier erlernen die Patienten im Rahmen von strukturierten Schulungen, wie ADL (activities-of-daily-living) optimiert werden können, Stürzen vorgebeugt werden kann und Bewegungsablaufe so gelenkschonend und alltagsnah wie möglich durchgeführt werden können. Zudem lernen sie Arbeitstechniken und Hilfsmittel kennen, die ihnen ihre Arbeit im täglichen Gebrauch erleichtern. Die Maßnahmen der physikalischen Therapie und Selbsthilfe (Hydrotherapie nach Kneipp, Heiße Rolle, TENS, Schröpfen, Aroma-Öl Therapie, Bürstenmassage, Schröpfen) werden zur Linderung der Schmerzen und zur Aktivierung der Sensorik erlernt. Die verschiedenen passiven Maßnahmen aus den Bereichen Hydro- und Thermotherapie können nachher vom Patienten selbständig im Alltag umgesetzt werden. Im Rahmen der schmerzpsychologischen Betreuung können die Einschränkungen in Bezug auf die Lebensqualität, welche durch die chronische Erkrankung ausgelöst werden, detektiert und analysiert werden. Die Patienten erlernen Selbsthilfestrategien und Entspannungstechniken, die ihnen eine flexible Anpassung an die Lebenssituation mit den Beschwerden ermöglichen sollen. Der Wechsel zwischen aktiven und passiven supervidierten Maßnahmen stellt ein Grundprinzip des festgelegten Stundenplanes dar. Hierdurch werden dem Patienten zwischenzeitliche Ruhephasen ermöglicht, wodurch die vollständige Durchführung des vierwöchigen Programmes durchführbar wird (Abb. 2).
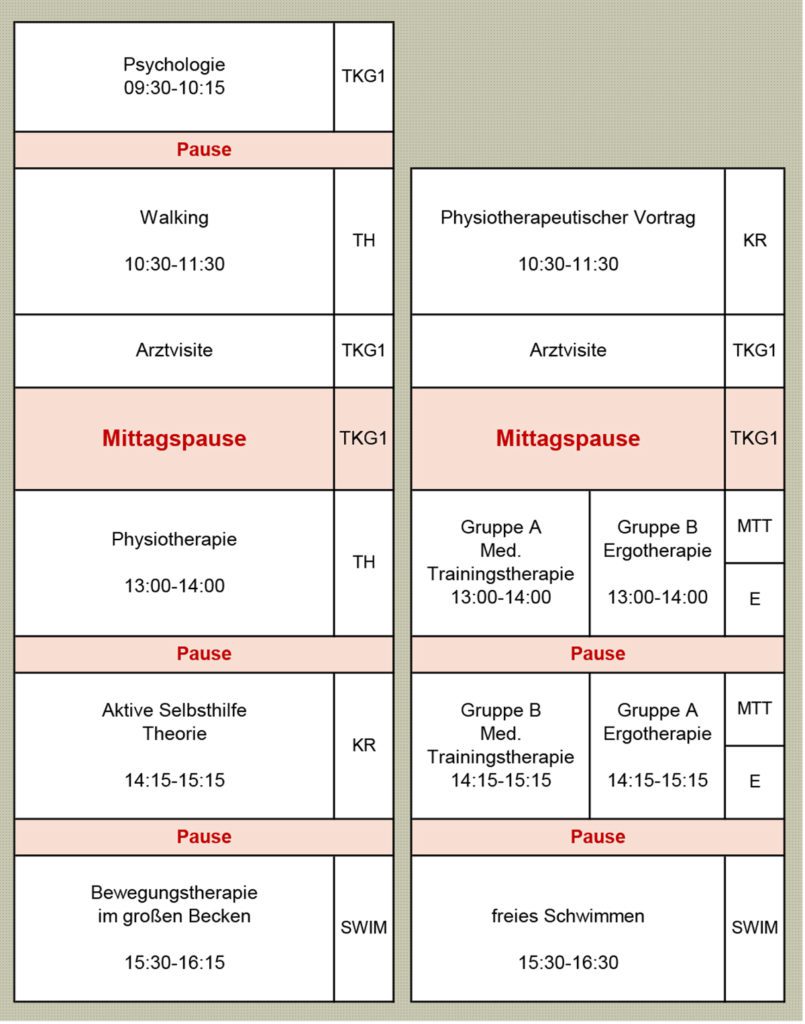
Analyse
Eine retrospektive Analyse der Patienten aus den vergangenen fünf Jahren konnte bei den erwähnten Zielkriterien gute Erfolge zeigen. In dieser Studie wurden die Daten der Eingangs- und Abschlussuntersuchungen der Patienten des vierwöchigen multimodalen Therapieprogramms ausgewertet. Hierbei konnten Daten von 146 Patienten eingeschlossen werden. Analysiert wurden die Funktionstests TUG (timed-up-and-go), die Oberschenkelkraft via Kraftmesszelle, die Belastung durch Schmerz mittels NRS (Numeric Rating Scale) und die Beeinträchtigung der Lebensqualität über den SF 36 (Fragebogen zur gesundheitsbezogenen Lebensqualität). Es konnte in allen untersuchten Dimensionen eine statistisch signifikante Verbesserung der gemessenen Parameter gezeigt werden (p-value = <0,01). Am deutlichsten wurden die Verbesserungen bei den Patienten mit vorhandener Sturzgefahr (TUG > 10 sec) sichtbar (p-value = < 0,001). Des Weiteren wurde in den individuellen Abschlussbesprechungen eine hohe Bereitschaft geäußert, die ambulanten Therapiemaßnahmen fortzuführen. Diese Verbesserung der Motivation wurde von den Patienten durch die nachweisliche Verbesserung des Gesamtbefindens nach dem Programm erklärt.
Fazit
Wir schlussfolgern daher, dass multimodale Programme wie das Unsere, eine effektive Therapieform für Patienten mit Osteoporose, die bereits unter Schmerzen und Einschränkungen im Alltag leiden, darstellen. Sie tragen unmittelbar und messbar zur Durchführung der geforderten generellen Sekundär- und Tertiärprophylaxe bei Osteoporose bei. Ein weiterer in seiner Wertigkeit hoch anzusiedelnder Aspekt ist die Verbesserung der Motivation des Einzelnen zur Beibehaltung von Therapiemaßnahmen in Eigenregie. In Bezug auf die Knochendichte und Knochenumbaumarker liegen zum aktuellen Zeitpunkt keine Studienergebnisse in Zusammenhang mit multimodalen Therapieprogrammen vor. Hier sind zukünftige Erhebungen geplant.
Autoren
ist Fachärztin für Orthopädie und Unfallchirurgie sowie Osteologin DVO. Sie ist die Schwerpunktleitung Osteologie an der Klinik für Orthopädie, Physikalische Medizin und Rehabilitation der LMU München und gehört dort zum Leitungsgremium des interdisziplinären Osteologischen Schwerpunktzentrums.




