Der Smartwatch-Markt boomt. 2019 waren es fast 70 Millionen Einheiten, die weltweit verkauft wurden; 2023 sollen es 110 Millionen werden [1]. Das immer größer werdende Spektrum an Funktionalitäten von Smartwatches dürfte an dieser Absatzsteigerung maßgeblich beteiligt sein. Relativ neu ist die Möglichkeit, ein 1-Kanal-EKG zu registrieren.
Die Smartwatch übernimmt damit eine Aufgabe, deren Erfüllung bislang speziell für diesen Zweck entwickelten „klassischen“ Medizinprodukten vorbehalten war. Mehr noch, es ist nicht mehr der Arzt, der die Indikation zur Registrierung eines EKGs stellt, sondern der Smartwatch-Nutzer, der in den meisten Fällen ein medizinischer Laie ist. Er kann das Verfahren zu jeder Zeit und beliebig oft anwenden. Ein von einem Arzt (!) ausgewertetes Smartwatch-EKG ist diagnostisch verwertbar. Bei den Apps, die zur EKG-Registrierung eingesetzt werden, handelt es sich um zugelassene Medizinprodukte.
Technische Aspekte und diagnostische Möglichkeiten
Abgeleitet wird das EKG zwischen einer im Boden der Uhr befindlichen Edelstahlelektrode und der Krone oder dem äußeren Uhrring, die mit dem Zeigefinger (der nicht die Watch tragenden Hand) berührt werden. Die Ableitung entspricht in etwa Ableitung I nach Einthoven. Die Registrierdauer beträgt 30 Sekunden. Da Trockenelektroden verwendet werden, sind Artefakte im Vergleich zu einer EKG-Registrierung mit Hilfe von konventionellen Gel-Elektroden deutlich häufiger; ca. 10 bis 20 % der EKGs sind nicht auswertbar. Mittels Bluetooth wird das EKG an ein Smartphone gesendet und steht dort zur Ansicht und Weiterleitung (z. B. an einen Arzt) zur Verfügung.
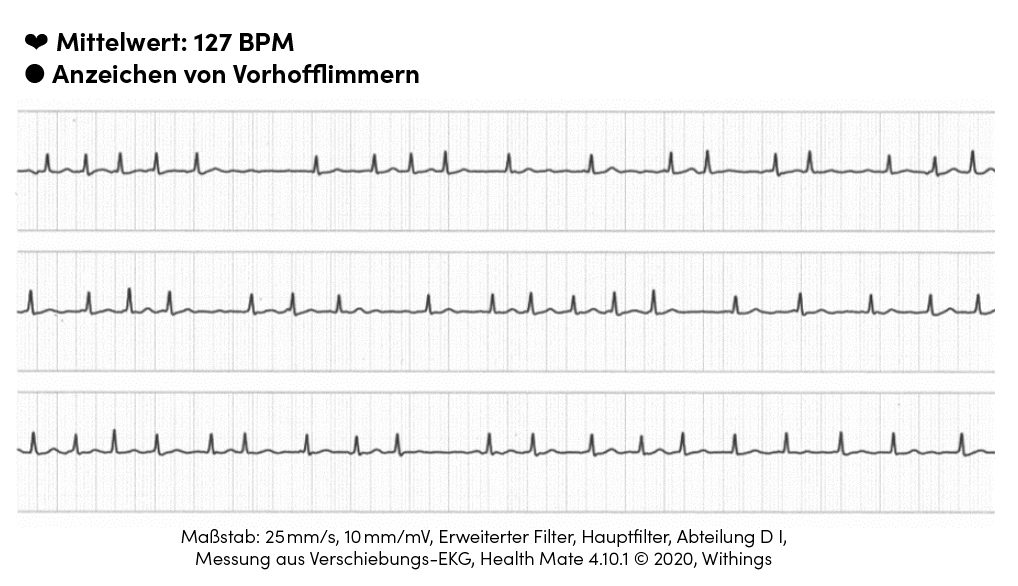
Die internen Algorithmen, über die keine Details bekannt sind, können automatisch Vorhofflimmern erkennen (Abb. 1). Unter streng standardisierten Studienbedingungen und bei technisch einwandfreier Registrierung überschreitet die Sensitivität bei der Erkennung von Vorhofflimmern 95 %. Bei hohen Kammerfrequenzen (>100 /min) nimmt die diagnostische Genauigkeit ab. Jenseits einer Kammerfrequenz von 120 bzw. 150 /min (ja nach Hersteller) wird nicht mehr auf das Vorliegen von Vorhofflimmern geprüft. Dieser Aspekt ist praktisch relevant, da bei einem Drittel der Patienten, die sich mit neu aufgetretenem Vorhofflimmern präsentieren, Kammerfrequenzen von über 120 /min vorliegen [2]. Andere Rhythmusstörungen (z. B. atriale und ventrikuläre Extrasystolen oder Tachykardien) können die Vorhofflimmern-Diagnostik stören und zu falsch positiven (Abb. 2) oder falsch negativen Befunden führen.

Ein Teil der Uhren erlaubt ein Screening auf Vorhofflimmern. Dies erfolgt mittels Photoplethysmographie. Hierbei senden im Boden der Watch eingelassene LEDs Licht aus, dessen Reflektion gemessen wird. Aus den pulssynchronen Schwankungen der Menge des reflektierten Lichts können die Herzfrequenz und die Regelmäßigkeit des Pulses bestimmt werden. Ungerichtete Schwankungen der Abstände zwischen den Pulswellen sprechen für Vorhofflimmern. Da viel Strom verbraucht wird, erfolgt die Photoplethysmographie diskontinuierlich. Episoden von Vorhofflimmern können somit unentdeckt bleiben. Diese Limitationen der Vorhofflimmern-Diagnostik mittels einer Smartwatch sollten dem Anwender bekannt sein. Ein Ausschluss von Vorhofflimmern mittels Smartwatch ist demnach nicht möglich. Unabhängig von den gerade genannten Modalitäten kann eine EKG-fähige Smartwatch als externer Ereignisrekorder eingesetzt werden. In diesem Kontext werden solche Watches mittlerweile vermehrt bei Patienten mit unklaren Palpitationen, paroxysmalen Tachykardien und nach Katheterablation von Vorhofflimmern eingesetzt.
Anwendung im Alltag und in der Sportmedizin
Der typische Käufer einer Smartwatch ist gut informiert, markenbewusst, technikbegeistert und hat ein mittleres bis höheres Einkommen. Er schätzt Innovationen und Technologien, die nicht nur einen rein funktionalen Zweck haben, sondern auch schön, elegant und trendy aussehen. Deutsche Erhebungen zeigen, dass etwa Zweidrittel der Käufer jünger als 40 Jahre sind [3]. Für die Allermeisten dieser Nutzergruppe dürfte die EKG-Funktion ohne jede praktische Relevanz sein. Dies gilt auch für den Fall, dass Ausdauersport betrieben wird. Das Risiko für Vorhofflimmern ist bei intensivem Ausdauersport – im Vergleich zu Nicht-Sportlern – zwar erhöht, betroffen sind aber eher ältere Athleten. In der vom Umfang her größten Studie zur Katheterablation von Vorhofflimmern bei Athleten (n=144), die 2020 publiziert wurde, betrug das mittlere Alter der Betroffenen 50 Jahre [4]. Es gibt keine Studiendaten, die ein Vorhofflimmern-Screening bei jungen Menschen ohne kardiale Vorgeschichte rechtfertigen. Ein intensiviertes Screening auf Vorhofflimmern, gegebenenfalls mittels Smartwatch-EKG, kann bei Älteren (> 65 Jahre) mit Risikofaktoren für Vorhofflimmern bzw. für einen Schlaganfall sinnvoll sein. Hier geht es darum, basierend auf dem Nachweis von asymptomatischem Vorhofflimmern, eine orale Antikoagulation zur Schlaganfallprophylaxe einzuleiten. Die Werbung berücksichtigt diese Zusammenhänge nicht. Es wird leider pauschal damit geworben, dass Vorhofflimmern das Risiko für einen Schlaganfall erhöht und dass dieses Risiko mit Hilfe einer Smartwatch in den Griff zu bekommen ist.
Ungünstig erscheint die heutige Tendenz, Rhythmusstörungen grundsätzlich als prognostisch ungünstig anzusehen. Diese Annahme ist selbstverständlich falsch. Rhythmusstörungen (meistens handelt es sich um Extrasystolien) sind ein ubiquitär anzutreffendes Phänomen. Bei ihrer Abklärung steht die Frage nach dem Vorliegen einer strukturellen oder primär elektrischen Herzerkrankung ganz im Vordergrund, auch bei Sportlern. Bedacht werden muss, dass sich die Möglichkeit beliebig EKGs zu registrieren, ungünstig auswirken kann, insbesondere bei Sportlern. Das EKG-Registrieren (z. B. getriggert durch Palpitationen) kann zu einer regelrechten Sucht werden. Falsch positive Befunde können zu einer ausgeprägten Verunsicherung führen, vorbestehende Ängste können ausgelöst oder verstärkt werden. Ärztlicherseits sind solche Aspekte zu berücksichtigen, wenn mit einem Sportler bzw. Patienten über die Sinnhaftigkeit der Nutzung von EKG-fähigen Smartwatches gesprochen wird. Es dürfte sich von selbst verstehen, dass EKG-fähige Smartwatches bei der Synkopendiagnostik keine Rolle spielen. Das registrierte 1-Kanal-EKG stellt auch keinen Ersatz für ein unter Standardbedingungen registriertes 12-Kanal-EKG dar.
Zukünftige Perspektiven
Es ist anzunehmen, dass die meisten Smartwatches zukünftig mit der Möglichkeit ausgestattet sein werden, ein EKG zu registrieren. Zunehmend häufiger dürften sich Patienten mit solchen EKGs in der Praxis vorstellen. Ob der ärztlicherseits resultierende, erhöhte Zeitaufwand zukünftig vergütet werden wird, ist derzeit unklar, wahrscheinlich wird dies nicht der Fall sein. Eine Optimierung der Genauigkeit der EKG-Auswertung könnte sich in Zusammenhang mit der Nutzung von auf künstlicher Intelligenz basierenden Algorithmen ergeben. Hierzu dürfte aber eine Auslagerung und Weiterverarbeitung der Daten in Cloud-Strukturen, die mit künstlicher Intelligenz ausgestattet sind, notwendig werden. Die Crux an dieser Sache ist die Datensicherheit, über die derzeit intensiv diskutiert wird.
Fazit
EKG-fähige Smartwatches stellen, einen gezielten Einsatz vorausgesetzt, eine willkommene Erweiterung der verfügbaren EKG-Verfahren dar. Wir Ärzte sind gefordert, maßgeblich zu einer sachlichen Aufklärung über die Möglichkeiten und die Grenzen dieses Verfahrens beizutragen.
Literatur
[1] Statista. Smartwatch shipments worldwide from 2018 to 2023. https://www.statista.com/statistics/878144/worldwide-smart-wristwear-shipments-forecast/.
[2] Jaakkola J, Hartikainen JE, Kiviniemi T et al. Ventricular rate during acute atrial fibrillation and outcome of electrical cardioversion: The FinCV Study. Ann Med 2015; 47: 341-345.
[3] Bundesverband Digitale Wirtschaft (BVDW). Smartwatch-Studie. https://www.bvdw.org/presseserver/SmartwatchStudie/Smartwatch-Studie_2016.pdf.
[4] Mandsager KT, Phelan DM, Diab M, et al. Outcomes of pulmonary vein isolation in athletes. JACC Clin Electrophysiol 2020; 10: 1265-1274.
Autoren
ist Facharzt für Innere Medizin/Kardiologie. Seit 2002 arbeitet er an der Charité – Universitätsmedizin Berlin und lehrt dort als planmäßiger Professor (Professur für Elektrophysiologie). Seit 2018 ist er zusätzlich in der kardiologischen Praxis am Spreebogen in Berlin tätig.